Vi beskriver ett fall av tetanus där intensivvård med invasiv ventilatorbehandling krävdes under sommaren 2016.
Tetanus är i dag en ovanlig sjukdom i Sverige, men äldre kan sakna immunitet.
Utmaningen, ofta för primärvården, ligger i att identifiera patienten i tid.
Inget stöd finns att få i laboratorieundersökningar akut, diagnosen är klinisk.
Vårdförloppet på intensivvårdsavdelningen kan bli långvarigt och försvåras av sekundära komplikationer, t ex ventilatorassocierad pneumoni och autonom instabilitet.
Trots uttalad stelhet var denna patient lätt att ventilera med mask efter nedsövning inför intubation.
Figur 1
Tetanus är en systemisk manifestation av infektion med Clostridium tetani, vilken frisätter toxin. Sporer av bakterien förekommer i jord över hela världen, och den lokala infektionen som den orsakar kan ofta vara så beskedlig att den missas helt eller inte medför sjukvårdskontakt.
Efter det att allmän vaccination infördes i Sverige har incidensen sjunkit; Smittskyddsinstitutet registrerade 8 fall 2002–2010.
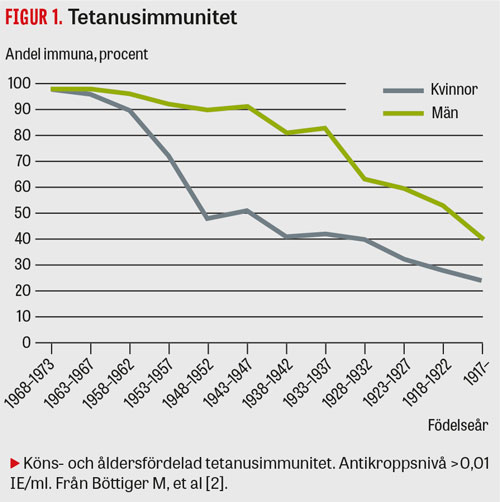
Mot bakgrund av att män har vaccinerats vid värnplikten när det var aktuellt och att allmän vaccination mot tetanus (som en del i trippelvaccination mot difteri, pertussis och tetanus) infördes under tidigt 1950-tal, är det inte förvånande att de flesta patienter med tetanus i Sverige är äldre kvinnor [1, 2]. En grundlig genomgång av den äldre befolkningens immunitetsstatus gjordes 1996 [2] (Figur 1).
Dödligheten i ett internationellt perspektiv rapporteras vara så hög som 8–50 procent vid konstaterad sjukdom, och det totala antalet dödsfall i världen angavs 2007 till över 200 000 [3]. Det stora spannet för mortalitet beror sannolikt på varierande tillgång till intensivvårdsresurser.
Fallbeskrivning
Det aktuella fallet rör just en äldre kvinna (82 år) på en liten ort i Värmland med ungefär 6 mil till Arvika sjukhus men en vårdcentral i sin närmaste tätort. Hon var tidigare frisk och medicinfri, vägde 86 kg och var i god kondition för sin ålder. Hon var mycket intresserad av att arbeta i sin trädgård, vilket gjorde att hon stämde in ännu bättre i riskgruppen för tetanus [2].
Den 30 juni kontaktade hon sin vårdcentral på grund av stelhet i nacke och käkar. Då kunde hon öppna munnen men inte gapa som vanligt, och hon kunde röra nacken men var begränsad i alla rörelseplan utan smärta. Hon uppgavs kunna dricka men inte äta på grund av nämnda symtom. Hon träffade först en distriktsköterska som bokade tid till läkare.
Från läkarbedömningen som gjordes samma dag kan man utläsa i journalen att lokalstatus bedömdes på samma sätt som av sjuksköterskan och att inget ovanligt hittades vid en grundlig genomgång av allmäntillstånd, lymfkörtlar, puls (som möjligen var lätt förhöjd till 100), blodtryck (som var lätt förhöjt till 170/80 mm Hg), EKG, temperatur (37,5 °C) och neurologi. Från journalen kan inte utläsas något om tidsförloppet för de lokala symtomen.
I laboratoriestatus noterades CRP 11 mg/l och LPK 9,6 × 109/l. Man kontaktade medicinjouren på sjukhuset, men diskussionen gällde mest patientens EKG, som i slutändan bedömdes som normalt. I bedömningen noterades vidare misstanke om inflammation i käkleden. Med avseende på detta problem förskrevs NSAID-gel, hon försågs med en mjuk nackkrage och rekommenderades att ta kontakt med tandläkare för bedömning av käkleden. Enalapril förskrevs för blodtrycket, och man bokade en tid för uppföljning av blodtrycksbehandlingen. Patienten rekommenderades att söka igen vid tillkomst av feber eller progress av de lokala symtomen. Här kan man ana mellan raderna att meningit hade övervägts som differentialdiagnos från vårdcentralens sida.
Under eftermiddagen förvärrades patientens lokala symtom, och eftersom vårdcentralen hade stängt åkte hon i privatbil med en väninna till sjukhuset. Initialt triagerades hon till ortoped på grund av problem i rörelseapparaten. Vid en snabb översikt av de lokala symtomen kunde man notera att de hade blivit sämre under eftermiddagen. Patienten kunde nu bara med viss svårighet prata. Alla andra parametrar var, som tidigare, helt opåverkade.
Den läkare som initialt tog emot patienten (Akad Koria) väckte misstanken om tetanus och kontaktade infektionsbakjouren i Karlstad. Det hade då också framkommit att patienten hade ett litet rivsår från katt på underarmen sedan cirka två veckor. Efter en kort diskussion per telefon med infektionsjouren kom man överens om att patienten skulle stanna på sjukhuset i Arvika över natten för att skickas till Centralsjukhuset i Karlstad nästa morgon och bedömas av infektionsläkare för att eventuellt få specifika antikroppar (som fanns närmast på Apoteket Scheele i Stockholm).
Inför natten ordinerades grundimmunisering mot tetanus (vilket hon inte fick, eftersom det inte kunde uppbringas) och metronidazol (Flagyl) 500 mg × 3. En ambulanstransport beställdes till efterföljande morgondag.
Jourhavande läkare på IVA (Joakim Johansson) tillkallades för att ordna observationsplats över natten. När patienten skrevs in på IVA klockan 23 var hon fortsatt helt opåverkad förutom de lokala symtomen, och hon var vid gott mod.
Från klockan 24 och framåt blev patienten successivt andningspåverkad, och klockan 03 söktes kontakt med IVA-jouren. Status klockan 03.15 var att patienten inte kunde förmedla sig, hon låg uttalat stel i sin säng och hade uppenbara problem att andas. Vid försök att lyfta huvudet från kudden lyftes i stället hela patienten, eftersom hon var stel som en planka i tonisk kramp. Andningsrörelserna var små och andningsljuden svåra att höra. Det var kliniskt uppenbart att andningsarbetet var stort gentemot en stel torax.
Hon sövdes med alfentanil (Rapifen), propofol och suxameton (Celocurin) och var lätt att ventilera på mask redan före muskelrelaxation, och hon intuberades okomplicerat. Cirkulationen var stabil med högt blodtryck och hög puls.
På grund av misstanke om respiratorisk och metabol acidos hyperventilerades patienten lätt under de 15 minuter som förflöt fram till dess att första blodgasanalysen togs vid anläggning av artärkateter. Blodgasanalysen visade mycket riktigt blandad acidos med pH 7,27, laktat 3,3 mmol/l, basöverskott (BE) –2,5 och PCO2 7,3 kPa.
Den specifika behandlingen vid tetanus är specifika antikroppar (Tetagam) mot toxinet, vilka tillhandahålls av Apoteket Scheele i Stockholm. Dessa rekvirerades, skickades med bil till IVA i Arvika och anlände klockan 09, varpå behandlingen, som bestod av inte mindre än 20 ampuller, gavs direkt.
Vid dagliga väckningar visade det sig hela första veckan att patienten blev tydligt stel och fick sövas djupare igen. På grund av platsbrist i Karlstad vårdades patienten de första 7 dygnen i Arvika men flyttades sedan till det större sjukhuset i Karlstad för att kunna ses dagligen av infektionsläkare. Patienten utvecklade misstänkt pneumoni med måttlig mängd sputum i endotrakealtuben och successiv CRP-höjning upp till 168 mg/l efter 4 dagar. Detta var sannolikt relaterat till aspiration före intubationen. Hon fick behandling med Claforan från dag 3 i ventilator och svarade väl på detta.
Odling utfördes på rivsåret, som misstänktes utgöra den lokala infektionen. Denna utföll negativt för Clostridium tetani men visade måttlig växt av koagulasnegativa stafylokocker.
Patientens tillstånd komplicerades av autonom instabilitet samt uttalad rigiditet, vilket i litteraturen anges som vanliga komplikationer. Detta ställde stora krav på sederingsstrategin, vilken justerades efter hand. Episoder med uttalad stelhet utlöstes initialt av ljudstimuli; dessa kunde alltid hanteras med bolus av sedativa, och tidvis krävdes muskelrelaxering. En tidig trakeostomi genomfördes.
Magnesiuminfusion startades med målvärde 3,5–4,0 mmol, eftersom denna behandling ofta rekommenderas vid tetanusinfektion. Det finns dock ingen evidensbaserad effekt på mortalitet och vårdtid [4]; i det aktuella fallet upplevdes denna behandling som effektiv med mindre rigiditet efter insättning.
Ytterligare en sekundär infektion, sannolikt ventilatorassocierad pneumoni, hanterades på IVA.
Den totala vårdtiden blev 2 månader på sjukhus, varav 39 dygn på IVA och 37 dygn i ventilator, vilket är ett förväntat vårdförlopp enligt fallbeskrivningar och översiktsartiklar [3, 5].
Patienten var någon månad efter utskrivning rullstolsburen på grund av svaghet, men diagnosen »critical illness«-neuropati uteslöts med neurofysiologisk undersökning under IVA-tiden. Svagheten bedömdes vara en ospecifik reaktion på lång intensivvård. I övrigt hade hon inga men efter sin sjukdom och var mentalt pigg.
Diskussion
Fallet belyser väl den riskgrupp av ovaccinerade äldre kvinnor som fortfarande finns i Sverige.
Dessutom belyses att intensivvården ofta kan bli långvarig och kompliceras av uttalad stelhet, sederingsbekymmer, autonom instabilitet och övriga komplikationer relaterade till lång ventilatorbehandling.
Utmanande klinisk diagnos
Det svåra är att identifiera tillståndet och att i tid få patienten till rätt vårdnivå. I detta fall kan man möjligen anse att den specifika behandlingen borde ha rekvirerats och givits tidigare. Bidragande orsak till att det inte blev så var troligen att diagnosen tetanusinfektion ansågs osannolik och att man inte förstod vilken snabb progress sjukdomen skulle få när toxinproduktionen väl kommit i gång.
Tetanusdiagnosen ställs kliniskt. Med facit i hand är det kanske inte så svårt att förstå patientens symtomatologi, men vi kan också konstatera att diagnostiken är en utmaning i tidigt skede av sjukdomen. Fall där man bör överväga tetanus är äldre patienter, i synnerhet kvinnor, med dokumenterat eller misstänkt dålig immunitet.
En ytterligare faktor som kan skilja ut tetanus från vanlig tortikollis är engagemanget av käkleder. En faktor som skiljer det från meningit är frånvaro av andra systemiska infektionstecken och bara ytterst måttliga laboratoriemässiga tecken på infektion.
Intensivvård minskar mortaliteten
Man kan utifrån progressen av symtomen och graden av respiratorisk och metabol acidos vid sövning/intubation konstatera att detta fall hade kunnat sluta illa om patienten hade blivit hemskickad från akutmottagningen i Arvika.
För anestesi- och intensivvårdsläkare kan det vara bra att veta att patienten i detta fall var relativt lätt att maskventilera efter administration av alfentanil (Rapifen) och propofol samt ännu lättare efter tillförsel av suxameton (Celocurin).
En studie före och efter införande av intensivvård på ett sjukhus visade att mortaliteten sjönk från 44 procent till 15 procent [6]. Före tillgång till intensivvård avled de flesta patienter i respiratorisk insufficiens. Efter införandet av intensivvård har de flesta patienter avlidit i hjärtstopp, sannolikt till följd av autonom instabilitet, vilket ytterligare understryker betydelsen av tillgång till understödjande behandling av vitalfunktioner i de fall då sjukdomen är fulminant.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.





















