En kvinna i tidig graviditet sökte för buksmärta. Hon laparoskoperades på grund av misstänkt extrauterin graviditet och man fann tre förband med helt löst liggande cystor i fossa Douglasi.
Lösa cystor i peritonealkaviteten har mesotelialt ursprung och kan ses som ett specialfall av peritoneala inklusionscystor.
De är vanligast hos kvinnor i fertil ålder, och ofta finns ett samband med tidigare bukkirurgi, inflammation och endometrios. De är ofta asymtomatiska, men kan ibland ge utfyllnadskänsla eller buksmärta.
Peritoneala inklusionscystor är benigna men recidiverar i omkring 50 procent av fallen. En del fallbeskrivningar indikerar att de kan tillväxa under graviditet.
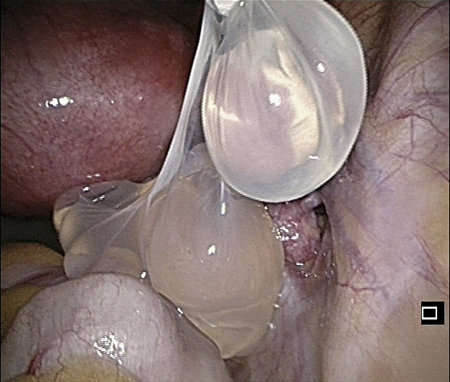
Figur 1. Operationsbild som visar 3–4 cm stora cystor som ligger löst i lilla bäckenet.
Då en kvinna laparoskoperades för misstänkt utomkvedshavandeskap hittades i stället helt löst liggande cystor i lilla bäckenet. Vi vill dela med oss av följande fall och litteraturgenomgång på området. Kvinnan har lämnat samtycke till fallbeskrivningen.
Fallbeskrivning
En 29-årig kvinna sökte akut på grund av buksmärta. Enligt sista mens var hon gravid i vecka 7. Hon hade det senaste dygnet haft tre episoder med kraftig huggsmärta centralt i buken, men var smärtfri vid ankomst. Hon var tidigare frisk, frånsett nervsmärta i en extremitet efter tidigare skada, och hade aldrig opererats i buken. Det var hennes första graviditet. I status fanns opåverkat allmäntillstånd samt mjuk och oöm buk. Vaginalt ultraljud visade förtjockat endometrium med en rund hinnsäck på 5–6 mm utan halo, vilken misstänktes vara en pseudohinnsäck. Kvinnan hade 2 × 3 cm fri vätska i fossa Douglasi. S-hCG var 4 833 IE/l, varför utomkvedshavandeskap misstänktes och hon lades in för observation. Efter 8 timmar fick hon åter ont i nedre delen av buken. Smärtan hade molande karaktär och krävde inte starkare analgetika än paracetamol. Efter ett dygn fick hon högersidig, huggande smärta med utstrålning mot ryggen och var påtagligt öm i höger fossa vid palpation. Med ultraljud sågs vätska med septeringar i fossa Douglasi, vilket tolkades som blödning med koagler. Kvinnan laparoskoperades och då sågs en lätt förstorad livmoder, normala äggstockar och gracila äggledare. I fossa Douglasi fanns geléartade hinnor som enkelt kunde tas ut ur buken. De utgjordes av tre förband med tunnväggiga cystor som satt grupperade två till tre på rad och låg till synes helt löst i buken (Figur 1). Ingen blödning eller kvarvarande vätska fanns i fossa Douglasi efter att cystorna avlägsnats. Kvinnans buksmärta gick gradvis i regress postoperativt. Graviditeten bedömdes initialt som normal då hinnsäcken växte och s-hCG steg till 18 438 IE/l. Vid uppföljning en vecka senare var dock hinnsäcken fortsatt tom och uteblivet missfall konstaterades. Diagnosen benigna peritonealcystor bekräftades av patolog. För att bekräfta mesotelialt ursprung och skilja cystorna från lymfangiom användes sedan kalretinin, som ger en mesotelspecifik färgning. Vid operationen sågs även tecken till endometrios. Kvinnan hade inte haft mensvärk tidigare, men utvecklade det några månader efter sitt missfall. Hon sökte därför vård 8 månader efter operationen, och då sågs inga tecken till recidiv av peritonealcystor.
Specialfall av peritoneala inklusionscystor
Löst liggande cystor i lilla bäckenet har beskrivits som en ovanligare form av peritoneala inklusionscystor som i något skede har knoppats av från bukhinnan. De är avaskulära och antas få näring via substratutbyte med peritonealvätskan [1]. Andra namn för peritoneala inklusionscystor (PIC) är bland annat multicystiskt mesoteliom, benignt cystiskt mesoteliom, benignt cystiskt peritonealt mesoteliom och inflammatoriska peritonealcystor [2]. I en retrospektiv studie med 228 fall av peritoneala inklusionscystor under en tidsperiod på 19 år drar författarna slutsatsen att dessa cystor är vanligare hos kvinnor (82,5 procent) än hos män (17,5 procent), speciellt hos kvinnor i fertil ålder [2]. De är vanligast i lilla bäckenet, men kan uppkomma överallt längs peritoneum. Oftast sitter de fast mot urinblåsa, fossa Douglasi, rektum eller gynekologiska organ. Hos 70 procent av patienterna finns det ett samband mellan peritoneala inklusionscystor och endometrios, inflammatorisk sjukdom såsom Crohns sjukdom, ulcerös kolit och genomgången infektion, eller skada på peritoneum från tidigare kirurgi [2]. Skada på peritoneum tros försämra förmågan att absorbera vätska och på så sätt predisponera för cystbildning. Ofta är peritoneala inklusionscystor ett accidentellt fynd (i 79 procent av fallen enligt den retrospektiva studien, i 10 procent av fallen enligt en tidigare översiktsartikel som framför allt bygger på fallbeskrivningar), men kan ge symtom i form av till exempel buksmärta och utfyllnadskänsla [2, 3]. De beskrivna cystornas storlek varierar mellan 0,1 och 45 cm, med medelvärdet 3,0–4,4 cm [2].
Etiologin är inte helt klarlagd, men på grund av det starka sambandet med tidigare kirurgi eller inflammation tros det vara en reaktiv förändring sekundär till skada på peritoneum [2]. Recidivrisken är dock stor, upp emot 50 procent, och peritoneala inklusionscystor kan uppkomma även utan predisponerande faktorer [3]. Det har därför även föreslagits att peritoneala inklusionscystor skulle kunna vara en mesotelial neoplasi. Dock finns inget känt fall av metastasering, och ingen cellatypi har hittats vid peritoneala inklusionscystor [3]. Övergång till malignt mesoteliom finns beskrivet i ett fall men sjukdomsförloppet avvek då mycket från hur det brukar te sig; patienten hade där under tio års tid haft återkommande ascites [3]. En tredje hypotes är att peritoneala inklusionscystor är ett mellanting mellan adenomatoid tumör och malignt mesoteliom [3]. Hormonella faktorer tros oavsett etiologi påverka uppkomsten och tillväxten av peritoneala inklusionscystor. Det finns till exempel hittills ingen fallbeskrivning där peritoneala inklusionscystor har diagnostiserats hos en kvinna under pågående p-pilleranvändning [3]. Peritonealvätskan kommer från visceral serosa, men hos premenopausala kvinnor kommer den största delen från ovarierna [4]. Överrepresentationen av peritoneala inklusionscystor hos kvinnor skulle kunna förklaras av att aktiva ovarier, såväl som endometrios och inflammation i lilla bäckenet, kan predisponera för cystbildning [2]. Produktionen av vätska varierar med menstruationscykeln, vilket även det talar för en hormonell inverkan. Ibland, men inte alltid, kan östrogen- och progesteronreceptorer påvisas i cystväggarna vid peritoneala inklusionscystor [3].
Peritoneala inklusionscystor under graviditet
Det finns ett tiotal fallbeskrivningar med peritoneala inklusionscystor under graviditet. I hälften av fallen hade kvinnorna inga symtom utan cystorna upptäcktes i samband med undersökning under graviditeten eller vid kejsarsnitt [5-8]. I ett av dessa fall låg cystorna löst i lilla bäckenet [7]. I ytterligare ett fall hade patienten tidigare haft symtom i form av buksmärta, illamående och trötthet. Hon hade opererats och fick initialt diagnosen pseudomyxoma peritonei. Därefter genomgick hon två normala graviditeter och förlossningar utan symtom. När hon några år senare åter fick besvär gjordes en ny laparoskopi och diagnosen ändrades till benigna peritonealcystor [9]. I resterande beskrivna fall har peritonealcystorna tillvuxit under graviditet och gett symtom i form av buksmärta eller dyspné [10-14]. I ett fall blev en kvinna med kända recidiverande peritonealcystor spontant gravid. Under första trimestern förvärrades symtomen snabbt och patienten sökte för utspänd buk, mättnadskänsla, andfåddhet, ökad miktionsfrekvens och obehag när hon rörde sig. Cystan var 22 cm stor och patientens buk var utspänd som vid en fullgången graviditet. Då hennes diagnos var känd sedan tidigare gjordes en ultraljudsledd punktion där 1,7 liter klar vätska tappades ut. Patienten hade inga recidiv under resten av graviditeten. Då hon blev gravid igen fem månader efter förlossningen återkom symtomen i graviditetsvecka 6. Patienten valde att avbryta graviditeten och symtomen gick då i regress [13]. I de övriga rapporterade fallen har cystorna tagits bort via antingen laparotomi eller laparoskopi. I ett fall gjordes även ett kirurgiskt avbrytande av graviditeten och patienten behandlades med tamoxifen efter ett recidiv [12].
Mekanismen bakom att peritoneala inklusionscystor kan recidivera och tillväxa under graviditet har föreslagits vara en kombination av hCG och östrogen [13], där hCG leder till ökad produktion av tillväxtfaktor för kärlendotel, som i sin tur stimulerar bildning av ascites och ovarialcystor såsom kan ses vid ovariellt överstimuleringssyndrom [13].
Diagnostik och behandling
Peritoneala inklusionscystor kan ses med ultraljud, datortomografi eller magnetkameraundersökning. På ultraljud ses oftast vätskefyllda cystor med tunna septa som omger ett normalt ovarium [3]. Tjocka cystväggar, solida partier, ascites eller förstorade lymfkörtlar förekommer aldrig [3]. Med doppler kan lågt flöde ses i cystväggarna; peritoneala inklusionscystor som inte är lösa i lilla bäckenet behöver alltså inte vara avaskulära. Diagnostiken är ofta svår då peritoneala inklusionscystor är en ovanlig diagnos och då det finns många olika differentialdiagnoser, bland annat lymfangiom, malignt peritonealt mesoteliom, benigna och maligna ovarialcystor, adenomatoida tumörer och pseudomyxoma peritonei [7, 15, 16]. Peritoneala inklusionscystor med hemorragiskt eller muköst innehåll kan vara omöjliga att skilja från ovarial- eller tubarpatologi med ultraljud [3]. För säker diagnos krävs vävnadsprov; cytologisk undersökning är ofta inkonklusiv [3].
Det som har publicerats om peritoneala inklusionscystor är till övervägande del fallbeskrivningar och fallserier. Det finns därför ingen vedertagen behandling eller rutin för uppföljning utan detta får anpassas till den enskilda patienten. Konservativ behandling kan tillämpas om patienten inte har några symtom och om diagnosen är helt säker [3]. Med tanke på differentialdiagnostiska svårigheter blir kirurgi oftast aktuell [5]. Kirurgi är också den vanligast beskrivna åtgärden och radikal resektion tros vara nödvändig för bot [3]. Det är ifrågasatt om resektion av organ ska göras för att avlägsna peritoneala inklusionscystor radikalt med tanke på deras benigna natur [17]. Punktion med aspiration av cystvätska och eventuellt sklerosering har prövats som minimalinvasiv åtgärd, ibland i kombination med p-piller för att minska risken för progress av cystorna. Behandling med tamoxifen och GnRH-agonist har också prövats. I ett par fall har intraperitoneal cytostatika använts för att behandla recidiverande peritoneala inklusionscystor. Då det rör sig om en benign sjukdom och ingen behandlingsmetod har utvärderats vetenskapligt måste nyttan med given behandling alltid vägas mot riskerna [3].
Konklusion
Lösa peritonealcystor är en ovanligare form av peritoneala inklusionscystor. De är ofta asymtomatiska. De är benigna, men recidiverar i upp till 50 procent av fallen. De är vanligast hos kvinnor i fertil ålder och har föreslagits ha ett reaktivt ursprung snarare än neoplastiskt, då det ofta finns ett samband med endometrios, inflammation och tidigare kirurgi. Behandlingen får individanpassas, men ofta är kirurgi nödvändig då diagnosen är svår att säkerställa preoperativt. Det finns beskrivna fall där peritonealcystor tillvuxit kraftigt eller recidiverat under graviditet, men det finns lika många beskrivna fall där de upptäckts accidentellt. Generellt sett har de symtomgivande cystorna varit betydligt större än de asymtomatiska. I vårt fall är det osannolikt att kvinnans buksmärtor berodde på hennes löst liggande cystor. De var betydligt mindre än tidigare beskrivna symtomgivande cystor, de låg helt löst i buken och kvinnans buksmärta lindrades inte direkt efter operationen utan symtomen försvann gradvis. Då det inte fanns någon tidigare undersökning av kvinnan är det också okänt om cystorna tillvuxit under graviditeten eller om de varit oförändrade. Även om peritoneala inklusionscystor är ovanliga är det av värde att känna till dem då de, framför allt som accidentella fynd, kan dyka upp vid bukkirurgi.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
























