Långvarig oklar feber hos rituximabbehandlad patient kan vara neoehrlichios.
Neoehrlichios orsakas av den fästingburna bakterien Candidatus Neoehrlichia mikurensis.
Bakterien upptäcks inte med odlingar, utan PCR krävs för diagnostik.
Tabell 1
Den fästingburna bakterien Candidatus Neoerhlichia mikurensis är spridd i naturen i mellersta och södra Sverige. Den kan orsaka neoehrlichios, en febersjukdom som obehandlad kan fortgå i månader och åtföljas av tromboemboliska och vaskulära komplikationer hos personer med nedsatt immunförsvar. Eftersom bakterien är strikt intracellulär detekteras den inte med blododlingar utan specifik PCR krävs för diagnostik.
Kända riskfaktorer för att utveckla svår neoehrlichios är hög ålder, splenektomi, maligna eller autoimmuna sjukdomar som drabbar lymfocyter, t ex leukemier, maligna lymfom och reumatiska systemsjukdomar, samt cytostatika och immunhämmande läkemedel, där rituximab verkar inta en särställning.
Vi beskriver här det första fallet av neoehrlichios hos en patient med multipel skleros (MS).
Fallbeskrivning
Fallet rör en 57-årig kvinna med rituximabbehandlad multipel skleros som i början av september sökte akutmottagningen på Norra Älvsborgs länssjukhus på grund av 6 dagars intermittent feber upp till 39 °C. Patienten hade CRP-stegring på 80 mg/l men inget avvikande i status, varför tillståndet bedömdes som en virusinfektion, och hon fick gå hem.
Några dagar senare sökte patienten sin vårdcentral då den ena foten hade svullnat, samma fot som man tagit prov från vid tidigare vårdkontakt då hon varit svårstucken i armarna. Patienten fick en kur cefadroxil mot misstänkt mjukdelsinfektion och blev inbokad på flera återbesök för uppföljning, eftersom man funnit en oproportionerligt hög inflammatorisk aktivitet med förhöjda CRP- och SR-värden, men någon annan orsak än infektion i foten fann man inte.
Drygt 3 veckor efter första besöket återkom patienten till akutmottagningen och blev inlagd för endokarditutredning på grund av nytillkommet systoliskt blåsljud och kvarvarande hög feber. Febern blossade upp ungefär varannan dag på eftermiddagar och kvällar och åtföljdes av frossa. Patienten utreddes extensivt med bl a ekokardiografi, som var utan anmärkning, och blododlingar, som vid ett enda tillfälle visade växt av koagulasnegativa stafylokocker. Undersökningar med lungröntgen och DT-torax/-buk utfördes med frågeställningarna förstorade lymfkörtlar respektive tecken på atypiska infektioner eftersom endokarditmisstanken avtagit.
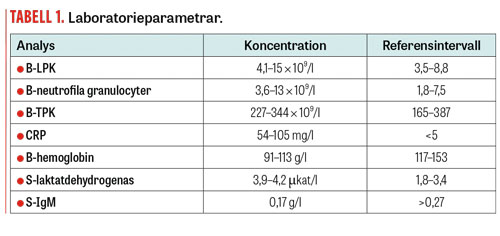
Blodprov visade förhöjd nivå av S-orosomukoid (2,1 g/l; referensvärde 0,52–1,2), lätt stegrade transaminaser (ASAT 0,66 µkat/l; referensvärde 0,25–0,66; ALAT 0,76; referensvärde 0,15–0,75) och laktatdehydrogenas 4,2 µkat/l (referensvärde 1,8–3,4). Detta föranledde begäran om hematologkonsult, som dock inte kunde bekräfta misstanke om hematologisk åkomma. På grund av kvarstående feber bedömde ansvariga neurologer det vara kontraindicerat med fortsatt rituximabbehandling. Patienten skrevs hem med diagnosen oklar feber och planerad fortsatt poliklinisk utredning.
Drygt 2 veckor därefter, och före planerat återbesök, sökte patienten akutmottagningen på grund av ytterligare försämring med betydande trötthet, oförändrad feber och frossa och svårigheter att klara dagliga sysslor.
Patienten lades då in på infektionskliniken för feberutredning, 1,5 månad efter debut av febersjukdomen. Det framkom att hon hade känt smärta bilateralt i vaderna vid längre promenader sedan flera månader och haft en svagt smärtande punkt till höger om trapetsmuskeln. Patienten beskrev vidare att den MS-orsakade känselnedsättning hon haft tidigare i höger kind förvärrats under de senaste veckorna. Det noterades även att hon hade utvecklat en lätt rodnad på kinderna och hakan.
Under vårdförloppet besvärades patienten av en ömmande kärlsträng efter blodprovstagningar och var generellt svårstucken. Kliniska trombostecken saknades dock. Man fick även reda på att patienten i slutet av juli i samband med svampplockning i Dingle i norra Bohuslän hade blivit fästingbiten i naveln.
Patienten hade behandlats med rituximab sedan 2 år med doseringen 1 000 mg var 6:e månad intravenöst under 1,5 år och 500 mg under den senaste administreringen. I övrigt hade hon intagit paracetamol som febernedsättande men inga andra läkemedel.
Differentialdiagnoser som övervägdes som förklaring till febersjukdomen var MS-skov, nydebuterad reumatisk sjukdom/vaskulitsjukdom eller infektion. Blodprov under vårdförloppet visade bild av systemisk inflammation med leukocytos betingad av neutrofili (dock utan trombocytos), sekundär anemi och måttligt cellsönderfall (lätt förhöjt laktatdehydrogenas), Tabell 1.
Multipla blododlingar samt PCR för cytomegalovirus, Epstein–Barr-virus och polyomavirus var negativa, liksom test för ANA (antinukleära antikroppar) och ANCA (antineutrofila cytoplasmaantikroppar).
Kombinationen av fästingbett och immunhämning väckte misstanken om ovanliga fästingburna patogener såsom Anaplasma phagocytophilum och Babesia. Även malaria övervägdes, men patienten hade inte vistats i malariaendemiska områden.
Samtliga specialanalyser utfördes vid Klinisk mikrobiologi på Sahlgrenska universitetssjukhuset i Göteborg och utföll negativa. På grund av remissuppgifterna om intermittent långdragen feber och fästingexponering utförde man även oombett PCR för Candidatus Neoehrlichia mikurensis, vilken utföll positivt.
Patienten blev feberfri inom 1–2 dagar efter det att förstahandsbehandlingen för neoehrlichios, peroralt doxycyklin 100 mg × 2, satts in. Misstankarna om MS-skov, behandlingssvikt med rituximab liksom debut av ny reumatisk systemsjukdom kunde avskrivas.
Patienten blev helt återställd och fortsatte med rituximab, som haft god effekt på MS.
Diskussion
Detta är på många sätt ett typiskt fall av neoehrlichios – långdragen hög feber hos en medelålders person med nedsatt immunförsvar som varit fästingexponerad. Klonala lymfocytmedierade sjukdomar, såsom akut eller kronisk lymfatisk leukemi, maligna B- och T-cellslymfom, reumatoid artrit, systemisk lupus erythematosus (SLE) och granulomatös polyangit har tidigare förknippats med svår neoehrlichios [1, 2].
Multipel skleros faller väl in i detta mönster, eftersom det är en oligoklonal T-cellsmedierad inflammatorisk sjukdom, men har tidigare inte beskrivits som bakomliggande sjukdom vid neoehrlichios. Splenektomi och rituximabbehandling är två viktiga riskfaktorer för svår neoehrlichios [1, 2]; denna patient hade sin mjälte i behåll men hade behandlats med rituximab under 2 års tid.
Rituximab tillhör gruppen biologiska läkemedel och är en monoklonal antikropp riktad mot CD20 som uttrycks av B-celler. Läkemedlet har utbredd användning vid behandling av högmaligna B-cellslymfom, reumatiska systemsjukdomar och MS. Uppskattningsvis var tredje MS-patient i Sverige behandlas med rituximab, även om läkemedlet ännu inte har fått försäljningstillstånd för denna indikation och inte ingår i Socialstyrelsens terapeutiska riktlinjer för MS.
17 kända fall i Sverige
I dag finns 17 kända fall av neoehrlichios i Sverige, varav de flesta varit personer med nedsatt immunförsvar [1-6]. Sjukdomen har även beskrivits i Kina, Tyskland, Schweiz, Tjeckien och Österrike [7-11], och asymtomatiska fall har rapporterats från Polen och Nederländerna [12, 13].
Svåra fall av neoehrlichios kännetecknas av oförklarlig hög feber som inte är septisk till sin karaktär; även svårt immunsupprimerade patienter har överlevt veckor till månader av febersjukdom som inte behandlats med adekvata antibiotika. Smärtor i muskler eller leder kan förekomma. Vidare kan hudutslag som liknar erythema nodosum eller erysipelas uppstå på extremiteterna [2]. Den aktuella patienten hade värk i anslutning till trapetsmuskeln och bilaterala smärtor i vadmusklerna efter ansträngning, men inga säkra hudutslag.
Ett mycket vanligt fynd vid svårare fall av neoehrlichios är olika former av tromboemboliska eller vaskulära komplikationer såsom djup ventrombos, lungemboli, transitoriska ischemiska attacker och till och med arteriella aneurysm [6].
Det första fallet av denna nya infektionssjukdom beskrevs faktiskt i Sverige [5]. Den orsakande bakterien heter Candidatus Neoehrlichia mikurensis och kan endast växa intracellulärt, varför den inte detekteras med blododlingar som baseras på cellfria odlingsmedier.
Ingen har ännu lyckats odla bakterien, och det är okänt vilka celler den infekterar i människokroppen, men endotelceller och vita blodkroppar har föreslagits som målceller [6].
Upptäcks inte med vanlig mikrobiologisk diagnostik
Smittan överförs via fästingbett, och inkubationstiden uppskattas vara 2–35 dagar [8], men osäkerheten är stor eftersom det är vanligt att fästingbett passerar obemärkta. I detta fall uppskattar vi inkubationstiden till 1 månad om patienten har rätt i sin misstanke att smittan överfördes i samband med fästingbettet i slutet av juli. Sorkar och skogsmöss är naturliga reservoarer för infektionen. Det enda djur förutom människa som man vet kan utveckla neoehrlichios är hund, och splenektomi verkar även här vara en riskfaktor [14, 15].
Sannolikt föreligger det en betydande underdiagnostik av neoehrlichios. Riskgrupperna för denna infektion är många tack vare medicinska landvinningar i form av nya biologiska läkemedel. Problemet är att bakterien inte upptäcks med vanlig mikrobiologisk diagnostik, utan det krävs att blodprov analyseras med Neoehrlichia-specifik PCR eller »bakteriespecifik« PCR (såsom 16S rRNA-PCR), åtföljd av sekvensering. Dessutom saknas serologisk diagnostik för neoehrlichios.
Falskt negativa fynd vid omfattande mikrobiologisk utredning och det faktum att många patienter med neoehrlichios har underliggande sjukdomar som i sig kan ge upphov till feber är två anledningar till att neoehrlichios många gånger bedöms vara ett icke-infektiöst tillstånd [2].
Vad gäller andra möjligheter till diagnostisk vägledning är måttlig leukocytos med neutrofili, dock utan trombocytos, akutfasreaktion med förhöjt CRP samt lätt förhöjd LD-nivå vanligt vid neoehrlichios.
Riktad antibiotikabehandling effektiv
När diagnosen väl är fastställd och riktad antibiotikabehandling påbörjad svarar patienten som regel mycket snabbt med feberfrihet och förbättrat allmäntillstånd, och patienter som drabbats av vaskulära komplikationer utvecklar inte fler kärlkatastrofer.
Den rekommenderade behandlingen är peroralt doxycyklin i dosen 100 mg × 2 under 2–3 veckor. För patienter som inte tål detta läkemedel har behandling med peroralt rifampicin 300 mg × 2 visats vara effektiv [3].
Stor grupp av utsatta patienter
Sammanfattningsvis är neoehrlichios en ny infektionssjukdom som är underdiagnostiserad eftersom den inte kan påvisas med vanlig mikrobiologisk diagnostik utan endast med PCR. I Sverige utförs Neoehrlichia-specifik PCR på kliniska prov endast vid Klinisk mikrobiologi på Sahlgrenska universitetssjukhuset i Göteborg.
Gruppen av utsatta patienter är stor, eftersom den omfattar personer som behandlas med biologiska och andra immunhämmande läkemedel för relativt vanliga sjukdomar, t ex reumatiska system- och vaskulitsjukdomar, MS och högmaligna B-cellslymfom.
Dessutom förutspås fästingburna infektioner öka i framtiden på grund av att klimat- och andra miljöförändringar bidrar till att fästingarna ökar i såväl antal som geografisk utbredning [16].
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
























