Prilokain/lidokain (EMLA/Tapin) är ett ofta använt lokalbedövningsmedel framför allt inom barnsjukvård i Sverige
Rätt använd ger krämen god ytanestesi inför nålsättning och mindre kirurgiska ingrepp.
Man ska vara medveten om och uppmärksam på dess potentiellt toxiska effekt vid överdosering, för stor applikationsyta, för lång applikationstid och upprepad applicering.
Vi rapporterar här tre fall där felaktig användning av prilokain/lidokain-kräm hos spädbarn gav upphov till allvarliga komplikationer, där man i två fall fick ge antidot i form av metylenblått.
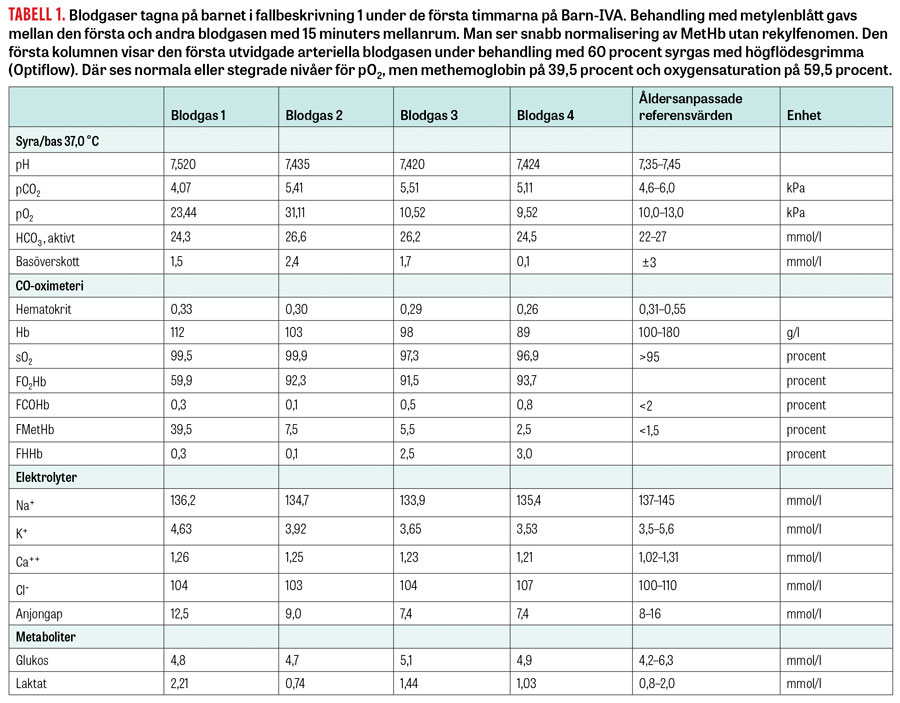
Tabell 1
Ytanestesi av huden med kräm innehållande prilokain/lidokain (EMLA eller Tapin) används ofta, framför allt inom barnsjukvård inför exempelvis nålstick.
I majoriteten av fallen är användandet helt komplikationsfritt, men det är av största vikt att följa doseringar och tidsramar angivna för läkemedlet. EMLA/Tapin innehåller 25 mg/g lidokain och 25 mg/g prilokain. Överdosering av prilokain kan ge methemoglobinemi, som i allvarliga fall kan ge en kliniskt signifikant hypoxi, framför allt hos spädbarn under 12 månaders ålder eller tillsammans med methemoglobininducerande läkemedel.
Vi beskriver tre fall där två av barnen utvecklade allvarliga symtom på methemoglobinemi efter behandling med lidokain/prilokain-kräm.
Fallbeskrivning 1
En fyra veckor gammal pojke kom in till akutmottagningen då man upplevt pojken slö, ointresserad av amning och med avvikande hudton sedan 12 timmar. Pojken var tidigare frisk och född vecka 38 + 1 efter okomplicerad graviditet och förlossning. Dagen före ankomsten till akuten hade pojken genomgått cirkumcision i lokalbedövning, vilken utförts på klinik utanför den offentliga sjukvården.
Pojken var vid ankomsten vaken men uppfattades som slö och hade avvikande, gråaktig hudton (cyanotisk). Andningsfrekvensen var normal, han hade inga tecken på ökat andningsarbete men var hypoxisk, saturationen var 86 procent trots 10 liter syrgas. Han hade sinustakykardi, 190 slag/min, tydliga ljumskpulsar och kapillär återfyllnad på 3 sekunder. Temperaturen var 37,9 °C, B-glukos 5,5 mmol/l och CRP <5 mg/l.
Man misstänkte infektion och patienten fick infart samt vätskebolus. Odlingar gjordes och intravenösa antibiotika sattes in. Blodgas där methemoglobin inte redovisas togs, denna visade normalt pO2 samt lätt förhöjt laktat. Ekokardiografi utföll normalt.
Patienten lades in för observation och överfördes relativt omgående till barnintensivvårdsavdelning på grund av utebliven förbättring. Barnet var fortsatt hypoxiskt med 86 procents saturation trots maximal syrgastillförsel, men detta stod i diskrepans till hans i övrigt opåverkade andning. Högflödesgrimma (Optiflow) kopplades och ytterligare en vätskebolus gavs, men även detta utan effekt. Barnurolog bedömde lokalstatus efter omskärelsen som helt oretat.
Vid ytterligare samtal med föräldrarna framkom att barnet, enligt ordination, lokalbehandlats på operationsområdet med Tapin regelbundet i smärtlindrande syfte (cirka 25 g under de senaste 24 timmarna).
Misstanke om methemoglobinemi på grund av prilokain/lidokain-överdosering väcktes, vilken bekräftades med arteriell blodgas som visade methemoglobin på 39,5 procent och en syrgasmättnad på 59,9 procent (Tabell 1, första kolumnen).
Behandling med metylenblått (0,5 mg/kg) genom intravenös infusion inleddes omgående efter diskussion med bakjour på Giftinformationscentralen.
Klinisk förbättring sågs inom 15 minuter, saturationen och hudtonen normaliserades och hjärtfrekvensen sjönk till normala värden. Uppföljande blodgaser visade sjunkande nivåer av methemoglobin utan något rekylfenomen (Tabell 1). Barnet övervakades på intensivvårdsavdelningen i 12 timmar utan att vidare åtgärder behövdes.
En MR-undersökning av hjärnan utfördes med tanke på långvarig hypoxi, och denna utföll normal. Barnet utskrevs välmående till hemmet.
Fallbeskrivning 2
Senare samma dag som patienten i fallbeskrivning 1 ankom till akuten kom en 2 månader gammal pojke med liknande klinisk bild. Pojken hade dagen före ankomsten genomgått cirkumcision på samma klinik som föregående barn.
I status noterades en vaken men något slö pojke. Han hade gråblek hudton, normalt andningsarbete och andningsfrekvens med saturation på 85 procent, som steg till 87 procent med 10 l syrgas, samt en sinustakykardi med frekvens 170. Pojken var afebril, utan infektionstecken och hade normala laboratorievärden undantaget ett för åldern något lågt hemoglobin på 88 g/l.
På grund av fynden hos barnet i fallbeskrivning 1 väcktes omgående misstanken om methemoglobinemi och anhöriga bekräftade att behandling med Tapin lokalt ordinerats i samband med varje blöjbyte. Total dos under 24 timmar uppskattades till cirka 25 gram.
Blodgas visade normalt venöst värde för pO2 men ett methemoglobin på 33 procent, och barnet lades in på IVA där man omedelbart startade intravenös behandling med metylenblått med samma dosering som till barnet i det första fallet. Även i detta fall noterades full klinisk återhämtning inom 15 minuter, med normalisering av hudfärg, saturation, hjärtfrekvens och nivåer av methemoglobin i blodet.
MR-undersökning av hjärnan utfördes och man fann mycket diskreta områden bilateralt i talamus och höger putamen där små ischemier inte kunde uteslutas. Pojken var kliniskt helt opåverkad och orsakssamband kunde inte säkert fastställas.
Fallbeskrivning 3
Fallet gäller ett nyfött barn, fött i vecka 34 + 1, med födelsevikt 3 650 g, Apgarpoäng 9-10-10 och utseende som vid diabetesfetopati. Modern hade känd graviditetsdiabetes och barnet vårdades på neonatalavdelning på grund av hypoglykemi med initialt blodsocker < 1,1 mmol/l. Barnet fick tillmatning och glukosinfusion, och bedömdes vara i behov av artärnål, varför prilokain/lidokain-kräm (EMLA) applicerades på vänster respektive höger handled. Krämen på vänster handled togs bort i samband med artärnålsättningen. Vid den blodgas som togs då var methemoglobinvärdet normalt. På höger handled satt krämen av misstag kvar till påföljande morgon. Efter att krämen applicerats steg methemoglobinnivån till maximalt 8,7 procent. Barnet uppvisade inga symtom. Den kvarglömda krämen avlägsnades och därefter sjönk methemoglobinvärdet sakta till normal nivå 16 timmar senare.
Diskussion
Prilokain/lidokain används ofta inom barnsjukvården för bedövning av hud inför provtagning, venflonsättning och mindre kirurgiska ingrepp. Det administreras både av vårdpersonal och av föräldrar i hemmet inför planerade nålstick. Förutom lokala reaktioner såsom klåda, rodnad och brännande känsla på administrationsstället har läkemedlet relativt få biverkningar, men överdos kan leda till livshotande methemoglobinemi.
Hos nyfödda/spädbarn, 0–2 månader, ska behandlingen begränsas till högst 1 g och 10 cm2 i maximalt en timme, och endast en dos ska appliceras under en 24-timmarsperiod. Hos barn i åldern 3–11 månader rekommenderas högst 2 g och 20 cm2 i en timme, och högst 2 doser med 12 timmars mellanrum under en 24-timmarsperiod [1].
Methemoglobin bildas genom oxidation av järn i hemoglobin från Fe2+ till Fe3+. Detta sker i erytrocyterna. Methemoglobinet omvandlas dock i normala fall tillbaka till hemoglobin genom en nikotinamidadenindinukleotid (NADH)-beroende reduktion. Reaktionen katalyseras av cytokrom b5-reduktas som transporterar elektroner från NADH till methemoglobin. På så sätt försvinner 95–99 procent av det methemoglobin som produceras och normala nivåer av methemoglobin i blodet är under 1 procent.
Spädbarn är speciellt i riskzonen för methemoglobinemi då de från födseln och upp till cirka ett par månaders ålder har en 50–60 procent lägre aktivitet av cytokrom b5-reduktas [2]. De kan utveckla methemoglobinemi i samband med exempelvis dehydrering. Läkemedel med oxiderande kapacitet, till exempel nitrater, nitriter, sulfonamider och dapson, kan ge upphov till methemoglobinemi, liksom vissa genetiska sjukdomar [3].
Methemoglobin påverkar syrgasbärande kapacitet
Methemoglobin reducerar blodets syrgaslevererande kapacitet på två sätt: dels saknar methemoglobin syrgasbärande kapacitet, dels innebär förekomst av methemoglobin att oxihemoglobinets dissociationskurva förskjuts till vänster, vilket medför att det kvarvarande hemoglobinets affinitet till syrgas ökar och benägenheten att avge syrgas till vävnaden minskar [4]. Således leder methemoglobinemi till vävnadshypoxi, vilken är orsak till symtomen. Nivåer på upp till 10–20 procent tolereras utan att ge kliniska symtom. Högre nivåer är ofta associerade med symtom. Hos små barn ses cyanos där tillförsel av syrgas är utan effekt. Vid nivåer över 30 procent ses illamående, yrsel och takykardi. När nivåerna ökar ytterligare tillkommer medvetandepåverkan, eventuella arytmier och cirkulatorisk kollaps. Nivåer på 70 procent är potentiellt dödliga [3].
Diagnosen ska misstänkas vid plötsligt uppkommen cyanos, där hypoxi inte korrigeras med syrgasbehandling. Ett normalt värde på arteriell pO2 trots klinisk cyanos är en stark indikator på att methemoglobinemi kan föreligga. Methemoglobin kan mätas med hjälp av fotometri i ett venöst eller arteriellt blodprov och kan i dag fås i de flesta blodgasapparater. Pulsoximetri är inte tillförlitlig vid methemoglobinemi, då methemoglobinet orsakar felvärden i mätningen av oxi-/deoxihemoglobin. Saturationsmätningen visar därför värden på cirka 85 procent, oavsett vad det sanna värdet är. Det finns dock nyare pulsoximetrar på marknaden som anger methemoglobin.
Methemoglobinemi behandlas med metylenblått
Behandling av methemoglobinemi bör initieras då methemoglobinivån uppnått 30 procent hos en asymtomatisk patient och 20 procent hos en patient med symtom [5]. Hos patienter med föregående anemi eller kardiopulmonella problem ska behandling övervägas vid lägre nivåer. Förutom generell understödjande behandling av respiration och cirkulation är den specifika behandlingen metylenblått (metyltionin). Dosen är 1–2 mg/kg som infusion under 5 minuter till patienter över 3 månaders ålder. Till yngre eller nyfödda är den rekommenderade dosen 0,3–0,5 mg/kg [6].
Metylenblåtts verkningsmekanism beror på dess oxiderande förmåga. Metylenblått agerar som elektrontransportör vid reduktionen av methemoglobinet. Den kliniska bilden och de förhöjda nivåerna av methemoglobin normaliseras mycket snabbt. Dosen kan upprepas vid behov, men den totala mängden metylenblått bör inte överstiga 7 mg/kg då det kan ge bröstsmärtor, dyspné och orsaka hemolys hos vissa individer [7].
Hos individer med känd brist på G6PD (glukos-6-fosfatdehydrogenas) ska metylenblått undvikas, då verkningsmekanismen av metylenblått är beroende av NADPH (nikotinamidadenindinukleotidfosfat), vilket genereras av G6PD. I dessa fall kan metylenblått inte bara vara ineffektivt utan även orsaka akut hemolys. En alternativ behandling hos dessa patienter kan vara askorbinsyra (vitamin C).
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.






















