Svår hjärnskada är ovanlig hos dem som överlevt hjärtstopp. Majoriteten mår bra, men kognitiva och psykologiska svårigheter är vanliga och kan påverka återhämtning och livskvalitet.
Uppföljning efter vårdtiden för att stötta återgång till vardag och förhindra återinsjuknande sker huvudsakligen inom 3 verksamheter; kardiologi, intensivvård och neurologi/rehabmedicin.
Överlevarna inkluderas vanligen i flera nationella kvalitetsregister.
De flesta patienter får någon uppföljning, men en mera enhetlig och samordnad modell är önskvärd för att fånga upp alla slags svårigheter och undvika upprepningar.
Närstående har ett eget behov av uppföljning som troligen inte är tillräckligt uppmärksammat.
Vägen från en lyckad återupplivning mot återgång till ett gott liv är kantad av hinder. Kvarstående kardiovaskulär morbiditet eller hjärnskada till följd av hjärtstoppet är exempel på faktorer som kan komma att påverka återhämtningen. För patienter som överlevt den första kritiska tiden börjar resan tillbaka då de skrivs ut från sjukhuset. Stöd och uppföljning från flera professioner kan behövas för att öka långtidsöverlevnad, förbättra livskvalitet och underlätta återgång i arbete.
Studier talar för att de flesta patienter som överlevt ett hjärtstopp har en livskvalitet som inte skiljer sig markant från normalbefolkningen, men studierna är oftast små och med varierande resultat [1]. Vi har därför begränsade kunskaper om vilka faktorer som är av störst betydelse för återhämtning. Trots att anoxisk hjärnskada är den vanligaste dödsorsaken för patienter som återupplivats och vårdas efter hjärtstopp [2] är svårt neurologiskt funktionshinder ovanligt bland långtidsöverlevare i vårt land [3]. Vanligt är däremot lätta till måttliga kognitiva funktionsnedsättningar såsom svårigheter med minne, koncentrationsförmåga och exekutiv funktion. Sådana svårigheter har rapporterats hos uppemot hälften av överlevarna [4] och har betydelse för deras livskvalitet.
Intensivvårdspatienter generellt löper en ökad risk för kognitiva och psykiska svårigheter [5-7]. Bland de patienter som överlevt ett hjärtstopp drabbas cirka en fjärdedel av ångest, depression eller stressrelaterade symtom [8]. Dessa psykiska besvär kan ge en kognitiv nedsättning som kan vara svår att särskilja från en lindrig hjärnskada. Även närstående löper en stor risk att utveckla psykiska symtom [9]. Både kognitiva och psykologiska svårigheter räknas som dolda handikapp och riskerar att gå oupptäckta om de inte följs upp strukturerat. Förutom att fånga svårigheterna är det viktigt att försöka karakterisera dem närmare för att kunna erbjuda rätt information, behandling och prognos.
I dag sker uppföljning av patienter som överlevt hjärtstopp och deras närstående huvudsakligen inom tre parallella spår; kardiologi, intensivvård och neurologi. Det finns stora lokala variationer i vilken form av uppföljning som erbjuds.
Kardiologisk uppföljning
Kardiologisk uppföljning syftar i första hand till behandling av den bakomliggande kardiella orsaken till hjärtstoppet och sekundär prevention för att förhindra återinsjuknande.
Patienter med hjärtstopp av trolig kardiologisk etiologi bör utvärderas för eventuell behandling med sekundärprofylaktisk implanterbar defibrillator (ICD). Koronarsjukdom bör utredas, oftast med kranskärlsröntgen antingen akut vid inläggning eller innan hemgång. Koronarsjukdom behandlas genom revaskularisering med ballongvidgning (PCI) eller bypass (CABG) och sekundärprofylax (motion, rökstopp, statin, trombocythämning, ACE-hämmare, angiotensin II-blockerare och betablockerare). Hjärtsvikt utreds med ekokardiografi och behandlas med ACE-hämmare, angiotensin II-blockerare, betablockerare samt aldosteronhämmare. Eftersom kardiella arytmier och utredning av ICD-behov vanligen handläggs av en arytmienhet, och sekundärprofylax mot koronarsjukdom följs upp vid så kallade hälsoenheter/kranskärlsmottagningar kommer patienterna att följa olika kardiella uppföljningsspår beroende på hjärtstoppets genes och den lokala organisationen. Det team som följer patienterna vid hälsoenheter/kranskärlsmottagningar erbjuder vanligen förutom rådgivning individuellt anpassad träning och deltagande i hjärtskola som riktas till både patient och närstående.
Majoriteten av patienterna erbjuds i dag någon form av kardiologisk uppföljning.
Intensivvårdsuppföljning
Uppföljning på en post-IVA-mottagning riktar sig till alla patienter som vårdats cirka 2 dygn eller mer på en intensivvårdsavdelning (IVA) och genomförs vanligen 2–3 månader efter vårdtillfället av en intensivvårdssjuksköterska eller annan vårdpersonal väl insatt i vården. Fokus är att identifiera fysiska och psykosociala konsekvenser till följd av den kritiska sjukdomen och vårdtiden på IVA [10] samt hjälpa patient och närstående att få vetskap om och förståelse för vad som skett [11]. Forskning visar att återhämtning från en traumatisk händelse underlättas om man kan bygga en egen sammanhängande berättelse av upplevelsen [12]. Därför är fotodagboken ett viktigt hjälpmedel för att skapa en bild av vad som har hänt, tillsammans med patientens egna minnen från vårdtiden. Fotodagboken kan innehålla text och fotografier med information om vård, dagliga aktiviteter och medicinska händelser som skrivits ned under IVA-tiden [13]. Vid uppföljningen erbjuds oftast också dels ett besök på intensivvårdsavdelningen där patienten bland annat får se och höra den medicinska utrustningen, dels att tala med omvårdnadsansvarig personal.
Även de närstående har ofta ett behov av att få tala om det som hänt och om tiden på sjukhuset. Det är inte ovanligt att de varit delaktiga i den prehospitala vården och varit ansvariga för att hjärt–lungräddning påbörjats [14]. Det är heller inte ovanligt att de varit oförberedda på de utmaningar som mött dem när den närstående skrivits ut ifrån sjukhuset, särskilt om det funnits kvarstående funktionsnedsättningar. Närstående bör därför om möjligt erbjudas ett eget samtal och uppföljning för att kunna ge uttryck för sin oro, ställa frågor och få hjälp att finna verktyg för att hantera vardagen [15].
De flesta större sjukhus i Sverige erbjuder intensivvårdsuppföljning, men det är sällsynt att närstående erbjuds ett eget samtal.
Neurologisk uppföljning
För den minoritet som överlever med svåra hjärnskador till följd av hjärtstoppet (<10 procent) blir behovet av neurologisk utredning och rehabilitering vanligen tydligt tidigt i förloppet när patienten är kvar på intensivvårdsavdelning eller har flyttats till en vårdavdelning. Förutom en klinisk neurologisk undersökning bör utredning omfatta en MR-undersökning av hjärnan och en multidisciplinär bedömning. Rehabilitering sker oftast inom hjärnskadeteam, men med stora lokala variationer [16]. Dessa personer har oftast en lång rehabiliteringsperiod framför sig, men fortsatta framsteg som kan underlätta vardagen sker även lång tid efter hjärtstoppet.
Majoriteten av de patienter som överlevt ett hjärtstopp kan däremot redan efter en kort tid på vårdavdelningen te sig väsentligen återhämtade. Efter hand som de sedan återgår till alltmer komplexa aktiviteter i hem och arbetsliv kan kognitiva svårigheter dock bli mer påtagliga både för patient och närstående. För yngre personer med ett intellektuellt krävande arbete kan även lindriga kognitiva svårigheter få stor betydelse. Spontan återhämtning 3–6 månader efter hjärtstoppet är emellertid vanligt [17], vilket är viktigt att förmedla till ofta oroliga patienter och närstående. Därefter följer vanligen en mer kronisk fas med ett annat behov av stödjande åtgärder för de patienter som fortsätter att ha svårigheter.
Kartläggning av det kognitiva funktionshindret utgör ett viktigt underlag för planering av eventuella rehabiliteringsinsatser och fortsatta kontakter med bland annat Försäkringskassan, och ger dessutom patienten förutsättningar för nyorientering och anpassning. Råd och träning av strategier och hjälpmedel som kan underlätta vardagen kan också bli aktuellt, oftast dock först efter ett par månader då det mesta av den spontana återhämtningen skett.
Möjligheterna att få en uppföljning av neurologiska svårigheter efter ett hjärtstopp varierar stort i landet. För patienter med mer uppenbara svårigheter sker en bedömning av rehabiliteringspotential ofta redan under den akuta vårdtiden som ett led i vårdplaneringen. Patienter som endast har lindriga symtom kan dock lätt missas om inte en strukturerad neurologisk uppföljning utförs. Sådan uppföljning är i dag relativt ovanlig, men fler och fler av de större sjukhusen i Sverige har de senaste åren startat samarbeten mellan intensivvårdskliniker och neurologiska/rehabiliteringsmedicinska kliniker utifrån lokala förutsättningar.
Samordnad modell för uppföljning önskvärd
Uppföljning av patienter som överlevt ett hjärtstopp och deras närstående sker i dag parallellt inom flera olika verksamheter. Patienterna är en heterogen grupp bland annat beroende av den varierande etiologin. Ingen av de verksamheter som i dagsläget följer upp patienter efter hjärtstopp inkluderar samtliga patienter, och det finns få exempel på multidisciplinära uppföljningsmodeller. De flesta patienter följs upp inom kardiologi och/eller intensivvård medan kognitiva svårigheter och psykisk ohälsa riskerar att gå oupptäckt då en strukturerad uppföljning ofta saknas. En mer ingående neurologisk utredning är, enligt våra erfarenheter, inte nödvändig för alla som drabbats av hjärtstopp. Det bör dock finnas rutiner och ett etablerat samarbete för att upptäcka, remittera och ta hand om patienter med kognitiva svårigheter.
I Figur 1 presenteras ett exempel på en arbetsmodell som används vid Skånes universitetssjukhus för att identifiera kognitiva svårigheter efter hjärtstopp. Arbetet sker i samarbete mellan en uppföljningssköterska i intensivvården och en neurologisk/rehabiliteringsmedicinsk enhet. Denna modell baseras på en enkel kognitiv screening som kan utföras av den personal som redan träffar patienterna för kardiell eller intensivvårdsrelaterad uppföljning. Modellen kan därmed introduceras i den ordinarie verksamheten utan större resursåtgång. De patienter som inte klarar enkla test och/eller då kognitiva svårigheter framkommer i självskattning (patient och/eller närstående) bör erbjudas en mer noggrann testning och bedömning av hjärnskadeinriktad personal, till exempel en arbetsterapeut eller neuropsykolog.
Närstående bör uppmuntras att delta vid uppföljningarna, men deras egna behov har hittills sannolikt inte uppmärksammats i tillräckligt hög grad. Det rekommenderas att närstående erbjuds ett aktivt deltagande i såväl utskrivning som planerad uppföljning. Det är önskvärt att den närstående erbjuds ett eget samtal kring det som hänt, och då gärna utan närvaro av patienten eftersom det annars kan vara svårt för dem att ta upp sina egna tankar och frågor – inte minst i de fall då patienterna som en del i sin problematik saknar insikt om sina svårigheter eller har drabbats av en personlighetsförändring. För patienter och närstående samt för intresserad vårdpersonal finns två omfattande informationsmaterial att kostnadsfritt ladda ned på Svenska rådet för hjärt–lungräddnings webbplats (www.hlr.nu). I dessa kan man förutom att lära sig mer om de svårigheter som kan uppstå efter hjärtstopp också ta del av patienters och närståendes egna berättelser om tiden efter hjärtstoppet.
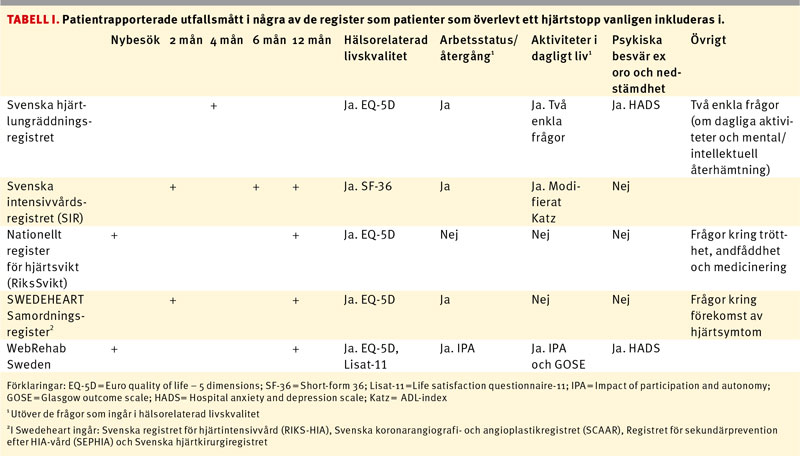
Förutom uppföljningar inom hälso- och sjukvården kan patienter som överlevt ett hjärtstopp komma att inkluderas i flera nationella kvalitetsregister såsom Svenska hjärt-lungräddningsregistret, Svenska intensivvårdsregistret och SWEDEHEART (Tabell I), som är hjälpmedel för vården att utvärdera och rikta insatser. Ofta återkommer samma frågor och utvärderingsinstrument i de olika registren och i de ordinarie uppföljningarna inom hälso- och sjukvården. Ibland används i stället flera olika instrument för att utvärdera samma område, till exempel livskvalitet, vilket försvårar jämförelser. Detta kan vara tröttande och te sig ologiskt för patient och närstående.
Sammanfattning
Sammanfattningsvis erbjuds de flesta patienter som överlevt ett hjärtstopp och deras närstående någon form av uppföljning i dag, men vad som erbjuds varierar i hög grad. En ökad samordning mellan de olika aktörerna i uppföljningsprocessen och de nationella kvalitetsregistren kan ge en enklare och tydligare vårdkedja där alla patienter med svårigheter identifieras och erbjuds hjälp. En sådan samordning har också potential att öka informationsutbyte och spara resurser.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.