Pulmonell hypertension är vanligt vid lungsjukdom, men få har svår pulmonell hypertension.
Pulmonell hypertension vid lungsjukdom medför sämre prognos.
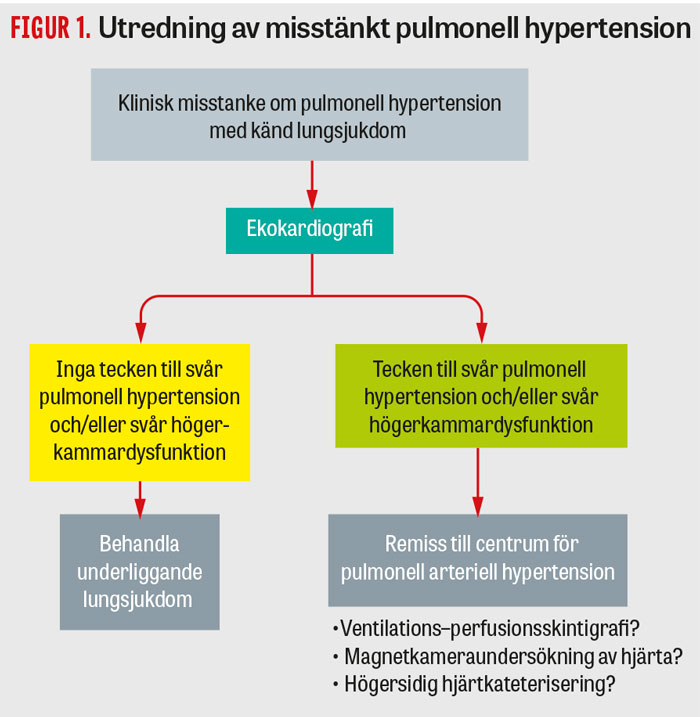
Vid misstanke om pulmonell hypertension vid lungsjukdom rekommenderas ekokardiografi och vid tecken på svår pulmonell hypertension och/eller svår högerkammardysfunktion remiss till centrum för pulmonell arteriell hypertension.
Samsjuklighet mellan lungsjukdom och pulmonell arteriell hypertension eller pulmonell hypertension sekundär till kronisk lungembolism förekommer. Då kan indikation för behandling med läkemedel specifika för pulmonell hypertension finnas. Vid pulmonell hypertension sekundär till kronisk lungembolism kan kirurgisk behandling vara botande.
Behandling med läkemedel specifika för pulmonell hypertension rekommenderas inte vid pulmonell hypertension sekundär till lungsjukdom. Lungsjukdomen ska behandlas optimalt inklusive långtidsbehandling med syrgas vid kronisk hypoxemi.
Figur 1
Pulmonell hypertension definieras hemodynamiskt som ett medeltryck i arteria pulmonalis ≥25 mm Hg uppmätt vid högersidig hjärtkateterisering [1]. Enligt den modifierade klassifikation av pulmonell hypertension, som framtogs vid det femte världssymposiet om pulmonell hypertension i Nice 2013, utgör pulmonell hypertension sekundär till lungsjukdom och/eller hypoxi en separat grupp (grupp 3) [2]. I efterförloppet av världssymposiet presenterade Europeiska kardiologföreningen och Europeiska lungmedicinska föreningen 2015 nya riktlinjer gällande diagnostik och behandling av pulmonell hypertension [1]. Utrednings- och behandlingsrekommendationerna i denna översikt baseras på dessa riktlinjer.
Behandling med läkemedel specifika för pulmonell hypertension är endast indicerad vid pulmonell arteriell hypertension eller pulmonell hypertension sekundär till kronisk lungembolism där operativ åtgärd med trombendartärektomi inte varit möjlig eller haft otillräcklig effekt [1]. Vid andra former av pulmonell hypertension kan behandlingen vara skadlig för patienten. Det är emellertid inte alltid lätt att skilja pulmonell arteriell hypertension eller pulmonell hypertension sekundär till kronisk lungembolism från pulmonell hypertension sekundär till kronisk lungsjukdom, och relaterat till den höga prevalensen av patienter med kroniska lungsjukdomar förekommer samsjuklighet.
Pulmonell hypertension vid kronisk lungsjukdom är förknippad med dålig prognos. Det är viktigt att särskilt läkare inom internmedicinska specialiteter, men även läkare inom allmänmedicin och akutmedicin, har kunskap om pulmonell hypertension vid kroniska lungsjukdomar och känner till när det är indicerat att vidare utreda patienter med lungsjukdom och samtidig pulmonell hypertension.
Vi redogör här för förekomst, patobiologi och patofysiologi, prognos, symtom och utredning samt behandling av pulmonell hypertension sekundär till kronisk lungsjukdom. För en översikt om sjukdomen pulmonell arteriell hypertension och det svenska registret för pulmonell arteriell hypertension (SPAHR) rekommenderas en nyligen publicerad artikel i Läkartidningen [3].
Epidemiologi
Pulmonell hypertension är vanligt vid kroniskt obstruktiv lungsjukdom (KOL), idiopatisk lungfibros samt kombinerad lungfibros och emfysem. Förekomsten av pulmonell hypertension vid KOL och idiopatisk lungfibros beror av lungsjukdomens svårighetsgrad. Av patienter med KOL som genomgick utredning för lungtransplantation hade 36 procent pulmonell hypertension. Endast ett fåtal, cirka 3,9 procent, hade emellertid markerad pulmonell hypertension med medeltryck i arteria pulmonalis >35 mm Hg [4].
Vid idiopatisk lungfibros förekom pulmonell hypertension hos 8,1–14,9 procent av patienterna vid den initiala undersökningen [5, 6]. Hos patienter med idiopatisk lungfibros som utreddes för lungtransplantation var pulmonell hypertension vanligare. I denna grupp hade 46,1 procent pulmonell hypertension, men endast ett fåtal patienter (<10 procent) hade markerad pulmonell hypertension med medeltryck i arteria pulmonalis >40 mm Hg [7].
Patienter med kombinerad lungfibros och emfysem är särskilt benägna att utveckla pulmonell hypertension, och uppemot 70 procent av patienterna rapporterades ha markerad pulmonell hypertension med medeltryck i arteria pulmonalis >35 mm Hg [8].
Patobiologi och patofysiologi
De patobiologiska och patofysiologiska mekanismer som ligger till grund för pulmonell hypertension sekundär till lungsjukdom är multipla och komplexa och skiljer sig mellan olika lungsjukdomar. En viktig drivande faktor, framför allt vid KOL, är hypoxi, som leder till hypoxisk pulmonell vasokonstriktion och remodellering av lungkärlen. Den hypoxiska pulmonella vasokonstriktionen omfördelar det pulmonella blodflödet från sämre ventilerade lungregioner till bättre ventilerade lungregioner och förbättrar den arteriella syresättningen, men då den är utbredd kan den leda till pulmonell hypertension [9]. Hypoxisk pulmonell vasokonstriktion beskrevs första gången för 70 år sedan av de svenska läkarna Ulf von Euler och Göran Liljestrand [10]. Pulmonell hypertension på grund av utbredd hypoxisk pulmonell vasokonstriktion kan vid höghöjdsvistelse även hos friska individer sänka arbetsförmågan och bidra till utveckling av höghöjdslungödem [9]. Viktiga faktorer som modulerar den hypoxiska pulmonella vasokonstriktionen och hypoxiinducerad remodellering av lungkärlen är endotelin-1, kvävemonoxid och prostacyklin [9].
Vid KOL bidrar sannolikt även faktorer som hyperinflation, acidemi, polycytemi, minskad kärlbädd på grund av emfysem samt kärlremodellering orsakad av inflammation och endoteldysfunktion [11]. I svåra fall av pulmonell hypertension vid KOL har förändringar i lungkärlen liknande dem vid pulmonell arteriell hypertension beskrivits [12]. Vid idiopatisk lungfibros bidrar sannolikt också små lungvolymer, obliteration av kärllumen på grund av parenkymfibros samt kärlremodellering orsakad av inflammation och endoteldysfunktion [13].
Prognos
Femårsöverlevnaden hos KOL-patienter med långtidsbehandling med syrgas och samtidig pulmonell hypertension är bara 36 procent, och pulmonell hypertension är en starkare prognostisk markör än såväl graden av obstruktivitet som påverkan på gasutbytet i lungan [14]. Vid idiopatisk lungfibros är även ett lätt förhöjt medeltryck i arteria pulmonalis på >17 mm Hg associerat med sämre överlevnad [5]. Även vid kombinerad lungfibros och emfysem är förekomst av pulmonell hypertension förenad med sämre överlevnad [8].
Symtom och utredning
Symtombilden vid pulmonell hypertension är i stort relaterad till förekomsten av högersidig hjärtsvikt och inkluderar andfåddhet och trötthet men också angina pectoris och svimning. Tidigt i sjukdomsförloppet är symtomen oftast ansträngningsutlösta. Vid mer avancerad sjukdom utvecklas ascites samt dekliva ödem, och symtom framträder även i vila. Det är hos lungsjuka patienter ofta svårt att identifiera symtomen som relaterade till förekomst av pulmonell hypertension.
Utredning med i första hand ekokardiografi för att värdera förekomsten av pulmonell hypertension och högerkammarpåverkan rekommenderas då symtombilden är mer uttalad än vad som kan förväntas utifrån fynden vid lungfunktionsundersökning. Vid fynd som talar för svår pulmonell hypertension och/eller svår högerkammardysfunktion rekommenderas remiss till ett centrum för pulmonell arteriell hypertension. Där kan vidare utredning med bland annat ventilations–perfusionsskintigrafi, magnetkameraundersökning av hjärtat och högersidig hjärtkateterisering bli aktuell (Figur 1).
Högersidig hjärtkateterisering rekommenderas endast om undersökningen kan få konsekvenser för behandlingen. Det kan till exempel vara vid misstanke om annan diagnos än pulmonell hypertension sekundär till lungsjukdom, såsom pulmonell arteriell hypertension eller pulmonell hypertension sekundär till kronisk lungembolism. I den nyligen publicerade AMBITION-studien, som undersökte effekten av initial kombinationsbehandling vid pulmonell arteriell hypertension, inkluderades patienter med total lungkapacitet ≥60 procent av predicerat och forcerad exspiratorisk ensekundsvolym ≥55 procent av predicerat [15]. Högersidig hjärtkateterisering kan också vara aktuell vid övervägande av lungtransplantation alternativt inför inträde i en klinisk prövning [1].
Behandling
Det finns ingen specifik farmakologisk behandling för pulmonell hypertension sekundär till lungsjukdom. Behandling med läkemedel specifika för pulmonell hypertension (endotelinreceptorantagonister, fosfodiesteras-5-hämmare, stimulerare av lösligt guanylatcyklas och prostacyklinanaloger) rekommenderas inte vid pulmonell hypertension sekundär till lungsjukdom [1]. Endast ett fåtal, små randomiserade kontrollerade prövningar har studerat effekten av sådana läkemedel, och resultaten divergerar [16-20]. Det finns vid lungsjukdom, och särskilt vid KOL, en överhängande risk att dessa pulmonellt kärlvidgande läkemedel motverkar en för patienten också gynnsam hypoxisk pulmonell vasokonstriktion och därmed försämrar artärblodets syresättning [9].
I dagsläget rekommenderas vid pulmonell hypertension sekundär till lungsjukdom att behandlingen av den underliggande lungsjukdomen optimeras, inklusive långtidsbehandling med syrgas vid kronisk hypoxemi [1]. Långtidsbehandling med syrgas har visat sig motverka progression av pulmonell hypertension vid KOL [21].
Sammanfattning
Pulmonell hypertension sekundär till lungsjukdom är vanligt, men graden av pulmonell hypertension är ofta lindrig. Icke desto mindre medför förekomsten av pulmonell hypertension vid lungsjukdomar försämrad prognos. Ekokardiografi rekommenderas då symtombilden inte står i proportion till lungfunktionsnedsättningen. Remiss till särskilt centrum för pulmonell arteriell hypertension för bedömning och ställningstagande till vidare utredning rekommenderas då misstanke om svår pulmonell hypertension och/eller svår högerkammardysfunktion uppdagats vid ekokardiografi. Detta i första hand för att utesluta eller bekräfta annan genes till pulmonell hypertension.
Det finns i dagsläget inga specifika farmakologiska terapier riktade mot förekomsten av pulmonell hypertension sekundär till lungsjukdomar. Behandlingen av den underliggande lungsjukdomen ska optimeras och långtidsbehandling med syrgas ska erbjudas vid kronisk hypoxemi, då sådan behandling kan förlångsamma progressen av pulmonell hypertension åtminstone vid KOL. Pulmonellt vasodilaterande läkemedel ska inte användas vid pulmonell hypertension sekundär till lungsjukdom, inte minst då sådan behandling kan motverka en gynnsam hypoxisk pulmonell vasokonstriktion och medföra försämrad arteriell syresättning. Framtida kliniska prövningar med läkemedel specifika för pulmonell hypertension rekommenderas i patientpopulationer med pulmonell hypertension sekundär till lungsjukdom där den kardiovaskulära begränsningen av prestationsförmågan är stor samtidigt som den respiratoriska begränsningen av prestationsförmågan är mindre.
Potentiella bindningar eller jävsförhållanden: David Kylhammar har mottagit forskningsanslag från Svensk förening för pulmonell hypertension i samarbete med Actelion Pharmaceuticals Sweden AB, Pfizer och Bayer Health Care samt föredragsarvoden från Actelion Pharmaceuticals Sweden AB och GlaxoSmith Kline. Göran Rådegran har mottagit forskningsanslag från Actelion Pharmaceuticals Sweden AB och GlaxoSmithKline samt föredragsarvoden från Actelion Pharmaceuticals Sweden AB, GlaxoSmithKline, Bayer Health Care, Nordic InfuCare och Sandoz/Novartis, medverkat i kliniska prövningar för GlaxoSmith Kline, Actelion, Pfizer, Bayer Health Care och United Therapeutics och varit involverad i rådgivande kommittéer för Actelion Pharmaceuticals Sweden AB, Bayer Health Care, GlaxoSmith Kline, Eli-Lilly och Sanofi Aventis.
























