Osteonekros i käkarna relaterad till läkemedelsbehandling är en globalt ökande odontologisk och medicinsk utmaning.
Störst risk för att utveckla läkemedelsrelaterad käkbensnekros föreligger när antiresorptiv behandling ges som en del i cancerbehandling.
Kunskapen om riskbedömning och vakenheten för symtom på käkbensnekros behöver öka utanför onkologin och specialisttandvården för prevention och tidig upptäckt.
Risken för käkbensnekros kan reduceras med hjälp av förebyggande åtgärder vad avser munhygien och tandstatus.
Vid nyupptäckt eller misstänkt käkbensnekros bör man remittera till specialist i käkkirurgi eller sjukhustandvårdsklinik.
Käkbensnekros (ONJ, osteonecrosis of the jaw) är en allvarlig komplikation till antiresorptiv behandling med bisfosfonater eller denosumab hos både cancer- och osteoporospatienter.
Patienter som behandlas med antiresorptiva läkemedel som del i cancerbehandling har betydligt högre risk att drabbas än dem som behandlas för osteoporos. Artikeln sammanfattar kort epidemiologi, symtom, dia-gnostik, kliniska fynd och rekommendationer för att minska risken för att osteonekros ska utvecklas samt för omhändertagande av patienter som utvecklat käkbensnekros. Patofysiologin eller mekanismerna bakom käkbensnekros är i dagsläget inte helt klarlagda.
Epidemiologi
Utöver behandling med bisfosfonater eller denosumab finns käkbensnekros också rapporterad som sällsynt komplikation till behandling med tyrosinkinashämmare [1]. I takt med att fler läkemedel blivit associerade med käkbensnekros har man ändrat benämningen bisfosfonatrelaterad osteonekros till läkemedelsrelaterad osteonekros (medication-related ONJ, MRONJ). Käkbensnekros har hittills endast rapporterats hos vuxna och är vanligare hos kvinnor (ca 2/3 av fallen) [2-4]. Den absoluta risken för käkbensnekros är inte känd men det pågår en skandinavisk fas IV-studie för att samla in data om risken vid antiresorptiv behandling vid cancersjukdom [5].
Definition
Käkbensnekros definieras som synligt exponerat ben eller ben som kan sonderas genom munslemhinnan via en fistel eller flera fistlar och som förekommit i minst 8 veckors tid hos en patient som behandlas med läkemedel mot benresorption och som inte fått strålbehandling mot huvud-/halscancer [6]. Ytterligare en kategori som har uppmärksammats är patienter som har nekrotiskt ben som inte är synligt eller kan sonderas genom munslemhinnan (non-exposed ONJ) [4] och som utgör ca 25 procent av patienterna med osteonekros i käkarna [7, 8]. Konsensus kring kriterierna saknas men diagnosen ställs utifrån klinisk bild och radiologiska fynd.
Riskfaktorer och klinisk bild
Lång behandlingstid, hög dos liksom behandling med högpotent antiresorptivt läkemedel ökar risken för utveckling av käkbensnekros. Flera systemiska och lokala riskfaktorer har också föreslagits öka risken, Fakta 1. De mest kända riskfaktorerna är dentala infektioner och dentoalveolär kirurgi. Den genomsnittliga behandlingstiden för cancerpatienter som diagnostiserats med käkbensnekros i en kohortstudie från Köpenhamn (n = 205) var ca 24–30 månader för patienter som behandlades med bisfosfonater och 15 månader för behandling med denosumab. Risk för utveckling av käkbensnekros vid behandling av benign sjukdom är betydligt lägre och latenstiden längre; för alendronsyra var medeltiden ca 86 månader från behandlingsstart till klinisk diagnos (variation 13–142 månader) och vid behandling med denosumab ca 39 månader.
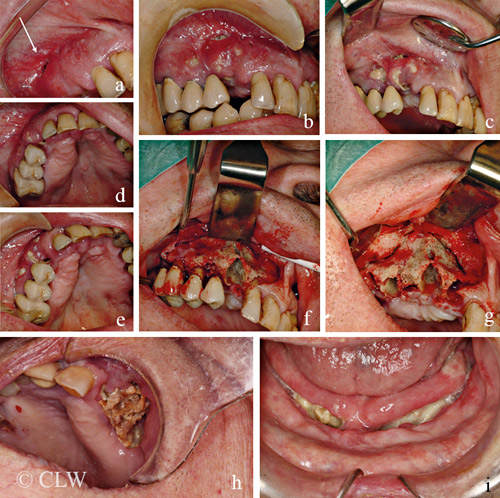
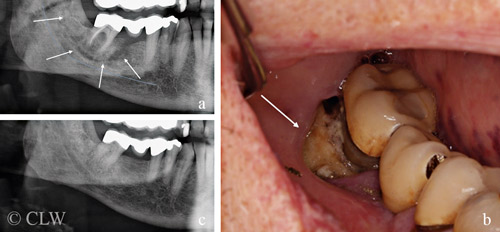
Figur 1 visar en typisk manifestation av käkbensnekros. Den är vanligast i underkäken (2/3 av fallen) men hos ca 8–10 procent av patienterna är båda käkarna drabbade. Käkbensnekros kan vara inducerad av ett mekaniskt trauma såsom skav från en illapassande tandprotes eller en avtryckssked för krona, bro eller protes hos tandläkaren, eller skada av ett laryngoskop i samband med intubation vid generell anestesi [9].
De flesta patienterna uppvisar endast ett fokus med exponerat käkben, medan några enskilda patienter utvecklar stora och multipelt utbredda områden med nekrotiskt ben i båda käkarna (Figur 1). Riskpatienter som behandlats med titanimplantat för ersättning av en eller flera tänder kan riskera att förlora implantaten efter några år med efterföljande nekrotiska lesioner (Figur 1). Hos andra patienter förekommer endast svullnad och smärta men även lösa tänder och dålig andedräkt, vilka är ganska ospecifika symtom men som kan diagnostiseras som käkbensnekros med hjälp av radiologiska fynd och PAD.
Behandling
Behandling av käkbensnekros styrs av symtom samt omfattningen av den nekrotiska lesionen. Stadium 1, som är ett symtomfritt tillstånd, behandlas konservativt med etablering av god munhygien, regelbunden uppföljning/kontroll, mekanisk avlastning av det drabbade området, regelbunden munsköljning med koksaltlösning och vid behov periodvis sköljning med klorhexidinlösning. Hos de flesta patienter med stadium 1 läker lesionen inte ut av sig själv utan förblir oförändrad med blottlagt ben eller utvecklas senare till stadium 2 som kräver behandling med en kombination av kirurgi och antibiotika (penicillin V med eventuell komplettering med metronidazol). Kirurgisk behandling av patienter med käkbensnekros i stadium 2, med avlägsnande av en eller flera bensekvestrar eller mindre eller större borttagande av nekrotiskt ben med primär vävnadsförslutning, har medfört läkning i över 85 procent av fallen.
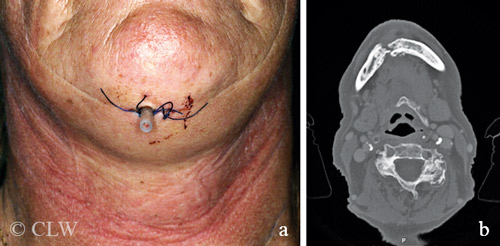
Stadium 3, som utgör ca 10 procent av fallen, kan bland annat involvera sinus maxillaris, dränage genom huden och/eller spontan käkfraktur (Figur 3). Dessa situationer kräver nästan alltid en kombination av långvarig antibiotikabehandling och kirurgi [9, 10].
Rekommendationer för behandlare
Före läkemedelsbehandling. Patienter som ska påbörja behandling med bisfosfonater eller denosumab och som samtidigt behandlas med cytostatika, kortikosteroider och proteinkinashämmare bör informeras om risken för utveckling av käkbensnekros. Risken bör speciellt beaktas för cancerpatienter med skelettmetastaser som ska få högdosbehandling [6]. Risken för att utveckla osteonekros kan reduceras avsevärt genom att avlägsna dåliga tänder före behandlingsstart [3, 6, 11]. Dålig munhygien och tandlossning har identifierats som starka riskfaktorer [12].
Dessa patienter rekommenderas att konsultera sin ordinarie tandläkare med anledning av undersökning och behandling av eventuella tandrelaterade infektioner. Idealet är att patienterna inte ska ha behov av tandextraktioner eller annan kirurgi i munhålan när den antiresorptiva behandlingen startat. Som rutin bör uppföljning och ordinarie tandläkarkontroller fortgå livslångt eftersom risken för utveckling av käkbensnekros ökar med kumulativ dos av antiresorptivt läkemedel [6]. I Sverige finns det för närvarande inte ekonomiskt stöd till sanering och tandbehandling hos den här gruppen av patienter före behandlingsstart.
Under läkemedelsbehandling. Tandextraktion under pågående behandling ska göras på specialistklinik för käkkirurgi, och den antiresorptiva behandlingen kan behöva seponeras.
Patienter som får intravenös injektion av zoledronsyra en gång per år eller subkutan injektion av denosumab två gånger per år bör inte genomgå käkkirurgi eller tandextraktioner i direkt anslutning till att läkemedlet administreras. Behandlingen bör om möjligt vänta och göras i god tid före nästa administration, som också kan behövas skjutas fram i tiden. För osteo-porospatienter utan riskfaktorer kan tandextraktioner genomföras hos allmäntandläkare [13]. Övrig dentoalveolär kirurgi, som parodontalkirurgi och rotspetskirurgi, inklusive borttagande av retinerade tänder, hos patienter med låg dos utan ytterligare riskfaktorer kan genomföras inom allmäntandvården.
Installation av implantat för att ersätta en eller flera förlorade tänder är en rapporterad riskfaktor. Patienter bör informeras om att det finns risk för utveckling av käkbensnekros och därmed att implantaten kan riskera att gå förlorade efter behandling med antiresorptiva läkemedel. Risken är återigen betydligt större för cancerpatienter som behandlas med månatlig bisfosfonat- eller denosumabinjektion och hos vilka samtidig implantatbehandling är kontraindicerad. Beträffande bröstcancerpatienter som får adjuvant högpotent bisfosfonatbehandling två gånger om året under fem år finns ännu ingen speciell kunskap. Uppföljning är viktig, och utöver de läkemedelsrelaterade riskerna bör man också vara uppmärksam på riskfaktorer såsom munhygien, rökning, pågående steroidbehandling och autoimmuna sjukdomar inklusive diabetes.
Känd käkbensnekros och behov av tandvård
Patienter med käkbensnekros kan behandlas inom allmäntandvård eller sjukhustandvård/medicinsk tandvård med omhändertagande som inkluderar tandstensborttagning, fyllningsterapi, kron- och broterapi och rotbehandling. Patienter som har behov av tandextraktioner eller annan kirurgi i munhålan bör remitteras till specialistklinik för käkkirurgi eller sjukhustandvård med erfarenhet av dessa patientgrupper. Antalet riskfaktorer, munhygien och omfattningen av den nekrotiska lesionen (stadium 1–4) avgör omhändertagandet. Om det finns möjlighet till behandlingsuppehåll med den antiresorptiva behandlingen är det att föredra under åtminstone den första tiden efter det att käkbensnekros är konstaterad (3–6 månader).
Misstänkt käkbensnekros
Patienter med nyupptäckt eller misstänkt käkbensnekros hänvisas till en specialistklinik för käkkirurgi eller sjukhustandvårdsklinik.
Potentiella bindningar eller jävsförhållanden: Författarna uppbär forskningsanslag från Amgen Inc som producerar och säljer denosumab (XGEVA). Forskningsprojektet undersöker omfattningen av käkbensnekros och inneliggande vård på grund av infektioner under medicinering med denosumab och zoledronsyra. Resultaten rapporteras till europeiska läkemedelsverket, EMA.
Fakta 1. Föreslagna riskfaktorer för utveckling av osteonekros [12].
Systemiska riskfaktorer
- Alkohol
- Diabetes
- Dialys
- Erytropoetinbehandling
- Hypertyreos
- Hög ålder
- Högt/lågt BMI
- Kemoterapi
- Kortikosteroidbehandling
- Lågt Hb
- Rökning
- Systemisk inflammatorisk sjukdom
Lokala riskfaktorer
- Dålig munhygien
- Illasittande proteser
- Parodontit (tandlossning)
- Rotspetsinfektioner
- Tandextraktioner/operativa extraktioner
- Trauma mot oral slemhinna