Det finns evidens för att screening minskar dödligheten i kolorektal cancer.
Europeiska unionen rekommenderar sedan 2003 sina medlemsländer att införa screening för kolorektal cancer.
Primär screeningmetod kan antingen vara test av blod i avföringen, sigmoideoskopi eller koloskopi.
Införandet av screening för kolorektal cancer med koloskopi i Sverige ställer stora krav på tillgänglighet och kvalitetssäkring.
Forskning bör definiera rollen för nya metoder för screening, såsom kolonkapsel och molekylärgenetiska test.
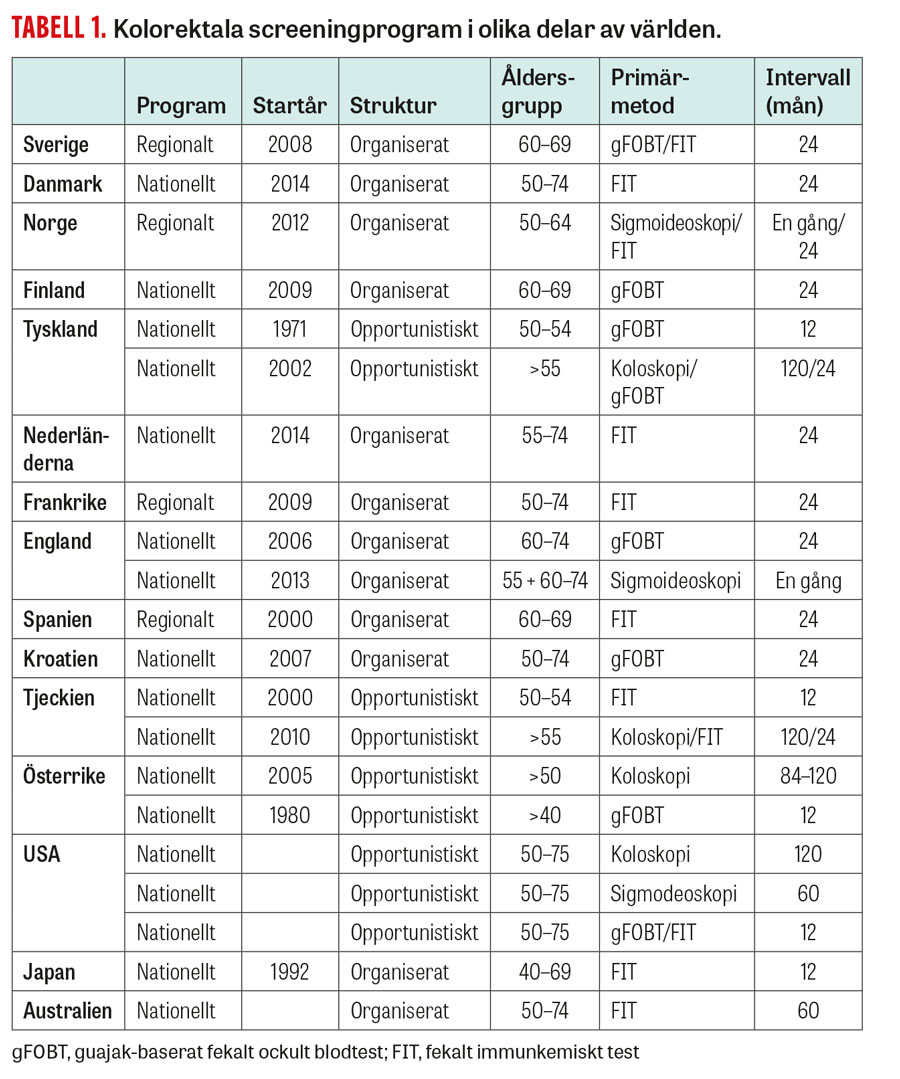
Tabell 1
Kolorektal cancer är den fjärde vanligaste cancerrelaterade dödsorsaken i världen [1]. I Sverige drabbas 6 000 personer årligen. Kolorektal cancer är den tredje vanligaste maligna sjukdomen, och livstidsrisken att utveckla sjukdomen är 5 procent. Varje år dör 2 700 svenskar av kolorektal cancer.
Utvecklingen av polyper till cancer förutsätter en ackumulation av olika epigenetiska och genetiska förändringar. Den här processen tar många år – för de flesta adenom beräknas tiden vara 10–15 år [2, 3], vilket ger möjlighet att intervenera och hindra utvecklingen av kolorektal cancer [4]. Neoplastiska förändringar i kolon och rektum förekommer hos 20–25 procent av befolkningen i åldern 50–79 år. Bristen på kliniska symtom hos patienter med polyper och tidig cancer i kolon och rektum, samt en relativt låg risk med screening är grunderna som motiverar screening för kolorektal cancer. Målsättningen med screening är att minska dödlighet i kolorektal cancer genom att detektera och ta bort polyper och tidig cancer i kolon och rektum hos symtomfria individer i en population med medelhög risk.
Flera länder har etablerat antingen organiserad eller opportunistisk screening med fekalt blodtest, sigmoideoskopi eller koloskopi som primärmetod. Baserat på data skulle screening kunna minska dödligheten i kolorektal cancer med 300 dödsfall per år i Sverige [5]. EU rekommenderade redan år 2003 medlemsländerna att införa screening för kolorektal cancer [6]. Sverige ligger efter stora delar av övriga västvärlden när det gäller implementering av screening för kolorektal cancer. Debatten har varit polariserad om värdet av screening i vårt land, vilket har redovisats i Läkartidningen [7-10]. År 2014 publicerade Socialstyrelsen en rekommendation och bedömningsunderlag inför ett nationellt införande av screening för kolorektal cancer [5].
Syftet med den här artikeln är att beskriva metoder och evidensläget för screening för kolorektal cancer, samt att redovisa hur screeningprogram ser ut globalt och hur en allmän screening skulle kunna se ut i Sverige.
Screening för kolorektal cancer
Det finns flera olika metoder för att screena medelriskpatienter, alla med sina för- och nackdelar. Man skiljer på avföringsbaserade test (blod, DNA), som kan indikera tumör, och strukturella test (endoskopi, datortomografi), som direkt visualiserar neoplastiska förändringar i slemhinna. I allmänhet anses koloskopi vara den etablerade standardmetoden, och avvikande fynd med alla andra metoder måste följas upp med koloskopi. Åtta randomiserade kontrollerade studier och en prospektiv kohortstudie har visat att screening kan minska mortaliteten relaterad till kolorektal cancer [11-19]. Fall- och kohortstudier har visat att koloskopi som primär screeningmetod har ett värde för att minska dödligheten i kolorektal cancer [20, 21]. Dessutom är det visat att screening för kolorektal cancer är hälsoekonomiskt motiverad av minskade terapikostnader, då färre personer insjuknar och de som har cancer identifieras i ett tidigare och mindre komplicerat stadium [22]. Screening för kolorektal cancer minskar inte bara mortaliteten relaterad till kolorektal cancer, utan förändrar också stadiefördelningen med 2–3 gångers ökning av patienter med höggradig dysplasi och tidig cancer (T1-stadium) i kolon och rektum [23-27]. Detta ställer dock stora krav på kapacitet att behandla och följa upp dessa patienter endoskopiskt.
Guajak-baserat fekalt ockult blodtest (gFOBT). Detta är den första metoden som visade att screening kan minska dödligheten i kolorektal cancer. Metoden baseras på peroxidasaktivitet som indikerar förekomst av hemoglobin i avföringen. Testet är billigt och uppvisar en låg frekvens falskt positiva resultat. Fyra randomiserade kontrollerade studier och en prospektiv kohortstudie på sammanlagt 419 966 individer (45–80 år) har visat att screening med metoden minskar mortaliteten relaterad till kolorektal cancer med 9 procent efter 20 år och med 22 procent efter 30 år [11-15]. Riktlinjer varierar med avseende på om testet ska göras en eller två gånger per år. Testet är inte specifikt för humant hemoglobin, varför det finns risk för falskt positivt utfall efter intag av animaliskt hemoglobin i form av rött kött. En potentiell nackdel är att screening kräver tre stycken olika avföringsprov vid varje provtillfälle, vilket kan minska följsamheten [28].
Fekalt immunkemiskt test (FIT). Denna metod är antikroppsbaserad och specifik för humant hemoglobin. Det finns två olika typer: ett kvantitativt och ett kvalitativt. I flera prospektiva jämförelser med koloskopi har metoden visat sig ha högre sensitivitet (73–88 procent) och samma specificitet (91–96 procent) för detektion av kolorektal cancer som nyare guajak-baserade fekala blodtest [29-32]. Dessutom är fekalt immunkemiskt test mer sensitivt för avancerade adenom jämfört med gFOBT [33-36]. De flesta riktlinjer rekommenderar att FIT tas en gång per år, vilket gör det enklare att använda jämfört med guajak-baserade test. En studie har visat att följsamheten bland screenade individer är hög [37]. Utmaningen för metoden är att definiera en kvantitativ nivå för positivt utfall, vilket påverkar testets sensitivitet.
Fekalt DNA-test. Detta test kombinerar FIT med analys av DNA-markörer såsom KRAS-mutationer i ett avföringsprov. Av ett flertal olika test är det bara ett som är godkänt (Cologuard), baserat på en studie av 9 989 individer som visade att testet hade högre sensitivitet för kolorektal cancer (92 procent) och avancerad neoplasi (42 procent) jämfört med FIT [30]. Däremot hade Cologuard en lägre specificitet (87–90 procent) jämfört med FIT (91–96 procent). En annan nackdel är att testet är relativt dyrt. I nuläget rekommenderas treårsintervall om man avser att använda fekalt DNA-test vid screening för kolorektal cancer.
Sigmoideoskopi. Upp till två tredjedelar av all sporadisk cancer i kolon och rektum kan nås med sigmoideoskopi, som når upp till nedersta delen av kolon. Fyra stycken randomiserade kontrollerade studier med 458 002 individer (50–74 år) visade att screening med sigmoideoskopi minskar incidens (18–23 procent) och dödlighet (26–31 procent, signifikant i 2 av studierna) [16-19]. Rekommenderade intervall för sigmoideoskopi varierar mellan 5 och 10 år. Givet att cancer är vanligare i proximala kolon hos kvinnor och gamla, kan man tänka sig en lägre effekt av sigmoideoskopi hos dessa individer. Allvarliga komplikationer såsom perforation och blödning är mycket sällsynta vid sigmoideoskopi i screeningprogram (< 2 fall per 10 000 undersökningar) [29]. Dessutom är sigmoideoskopi enklare och snabbare att utföra än koloskopi, och sigmoideoskopi kräver heller ingen sedering.
Koloskopi. Fall- och kohortstudier inkluderande 224 369 individer (22–90 år) har påvisat att koloskopi som screeningmetod minskar incidens av kolorektal cancer med 50–77 procent och dödlighet med 31–90 procent under 6–22 års uppföljning [4, 20, 21, 38-40]. Koloskopi är mindre effektiv för att minska incidensen av proximal jämfört med distal koloncancer [20, 41-43]. Anledningen till denna skillnad är att kvaliteten på koloskopi sannolikt är viktigare för att detektera precancerösa lesioner i proximala kolon. Detta understryks också av det faktum att intervallcancer är vanligare i proximala jämfört med distala kolon [44]. Fördelar med koloskopi som primär screeningmetod är att koloskopi är mest sensitiv och specifik för detektion av kolorektala förändringar, samt att precancerösa lesioner och tumörer i tidigt stadium kan tas bort på samma gång.
Nackdelarna med koloskopi som primär screeningmetod är att patienter måste laxera, att det finns risk för komplikation, begränsade koloskopiresurser samt höga kostnader. Dessutom är följsamheten ofta låg (10–27 procent) i populationsbaserad screening med koloskopi som primär metod [45-49]. I dag saknas randomiserade studier som belägger kostnadseffektivitet med koloskopi som primär screeningmetod, och argument för dess användande bygger huvudsakligen på indirekta bevis. Screeningprogram med koloskopi som primär metod rekommenderar ett intervall på 10 år efter negativ undersökning. Koloskopi är associerad med flera olika komplikationer. Incidens av tarmperforation och större blödning är 4 respektive 8 fall per 10 000 screeningundersökningar [29, 50]. Dessutom drabbas 5 av 1 000 individer av hjärt–kärlincidenter såsom arytmier vid screeningkoloskopier [51]. Även om koloskopi anses vara etablerad standardmetod för kolonundersökning är ett stort observandum att kvaliteten varierar stort mellan olika endoskopister. Implementering av screening med koloskopi måste kopplas till kvalitetssäkring och de kvalitetsindikatorer som angetts i riktlinjer utformade av EU [52], vilka beskrivits i ett tidigare nummer av Läkartidningen [53].
DT-kolografi. Den här undersökningen görs efter tarmrengöring och märkning av resterande feces med kontrast och luftinsufflation via rektal kateter. Två studier på sammanlagt 3 764 individer har visat att DT-kolografi är lika bra som koloskopi på att detektera adenom större än 10 mm, medan sensitivitet (78–89 procent) och specificitet (80–90 procent) var lägre för adenom 6–10 mm [54, 55]. En uppenbar nackdel med DT-kolografi är strålningsexponering, som i snitt uppgår till 5,2 mSv (2,6–14,7 mSv). Man har beräknat att DT-kolografi orsakar 5 fall av strålningsinducerad cancer per 10 000 undersökningar [56]. Ett annat problem är att DT-kolografi hittar förändringar utanför kolon i 40–70 procent av undersökningarna, vilket skapar oro hos patienten och kräver ytterligare resurser för att utreda [29]. Dessutom är kostnaderna för DT-kolografi i dag för höga för att motivera ett införande som primärmetod i screeningprogram. DT-kolografi kan användas då en fullständig koloskopi inte kan genomföras.
Kapselkoloskopi. Kamerakapseln är en avancerad elektrooptisk konstruktion som möjliggör visualisering av gastrointestinalkanalens mukosa. Användningsområdet för kolonkapselkameran är inte helt klarlagt ännu, men kolonkapselendoskopi rekommenderas när koloskopi inte går att genomföra eller efter inkomplett koloskopi. I en studie på 884 patienter jämfördes kolonkapselkameran med koloskopi, och man fann att kolonkapselkameran hade en sensitivitet på 88 procent och en specificitet på 82 procent för detektion av adenom större än 6 mm i en medelriskpopulation [57]. En stor fördel med kapselendoskopi jämfört med andra icke-invasiva metoder som DT-kolografi är avsaknaden av strålningsexponering. Kapselendoskopi kräver komplex laxering och det finns en risk, även om den är liten, för kapselretention.
Metylerat SEPT9. Septiner är proteiner som är involverade i celldelning. Vid cancerutveckling hypermetyleras septin 9 och förlorar sin funktion. Ett nytt test kallat Epi proColon kan detektera metylerat septin 9 i blodet med PCR med omvänd transkription. Initiala studier var lovande, men senare studier har påvisat sämre sensitivitet, framför allt för tidig cancer (35 procent) och avancerade adenom (11 procent), vilket är lägre jämfört med Cologuard [58, 59]. Eventuellt kan Epi proColon användas om personer inte vill genomgå någon av de andra metoderna, eftersom acceptansen för blodtest generellt sett är hög.
Screening för kolorektal cancer i övriga världen
Implementeringen av screening för kolorektal cancer varierar stort geografiskt och är beroende av flera faktorer. Organisation och finansiering av sjukvård ser olika ut och påverkar val av screeningprogram. Länder med en decentraliserad och privatbaserad sjukvård tenderar att ha opportunistiska screeningprogram, medan länder med mer centraliserad och skattefinansierad sjukvård ofta har en organiserad och populationsbaserad screening. EU gick 2003 ut med rekommendationen att införa screening för kolorektal cancer för män och kvinnor i åldersgruppen 50–74 år med fekalt ockult blodtest varje eller vartannat år, och med uppföljande koloskopi vid positivt fynd [6]. Som framgår av Tabell 1 ser programmen olika ut i europeiska länder, vilket delvis förklaras av att pilotprogram redan fanns i flera länder före EU:s rekommendation. I de flesta europeiska länder är screeningen organiserad och försöker täcka hela befolkningen i vissa ålderssegment. Några länder – Tyskland, Österrike, Polen och Tjeckien – har opportunistisk screening [60].
Organiserad screening tenderar att använda gFOBT/FIT, medan opportunistiska program oftast använder endoskopi som primär screeningmetod. I asiatiska länder med screening tillämpas oftast organiserade program med gFOBT/FIT som förstahandsmetod [61]. Australien har organiserad screening med FIT som primär metod. Norge inledde ett pilotprojekt 2012 i två regioner med en randomiserad kontrollerad studie, jämförande sigmoideoskopi en gång mot FIT vartannat år, och planerar nu ett nationellt screeningprogram med start 2018. I USA finns sedan länge opportunistisk screening med olika metoder (Tabell 1), men där utgör koloskopi primärmetod i 90 procent [62].
Baserat på de studier som visat minskad mortalitet i kolorektal cancer [11-15] använder de flesta länder gFOBT/FIT som primär metod vid implementering av screening [60]. Några länder använder sigmoideoskopi som primärmetod, men då oftast som pilotprojekt. För närvarande pågår fyra randomiserade kontrollerade studier som undersöker koloskopi som primär screeningmetod [48, 64-65]. I tre studier jämförs koloskopi och FIT i Spanien, USA respektive Sverige (SCREESCO-studien) [48, 63-65]. En studie jämför koloskopi mot ingen screening [64]. Det är intressant att notera att Slovakien, som har en av Europas absolut högsta mortalitetssiffror i kolorektal cancer, inte har någon screening alls [66]. Även om det är svårt att jämföra deltagandefrekvens mellan olika screeningprogram har en analys av de europeiska programmen visat att deltagarfrekvens varierar stort [67]. Deltagandet är lägre än 25 procent i Kroatien och Tjeckien och endast 34 procent i Frankrike, medan fler än 60 procent deltar i Holland och Slovenien. Deltagarfrekvens är en avgörande faktor för ett kostnadseffektivt screeningprogram och beror bland annat på val av primärmetod.
Svenska erfarenheter och utmaningar
I Stockholms läns landsting introducerades screening för kolorektal cancer 2008 baserat på EU:s rekommendationer från 2003. Man erbjöd 44 930 män och kvinnor från två födelsekohorter (62 och 66 år) testning med gFOBT. Ettårsuppföljning publicerades i Läkartidningen 2010, och visade att 64 procent av alla inbjudna genomförde testet (kvinnor 68 procent och män 59 procent) varav 2 procent (554 individer) utföll positivt [68]. Alla med positivt test erbjöds koloskopi, varav 88 procent senare genomgick endoskopisk undersökning. Omkring hälften av dem som koloskoperades visade sig ha någon form av neoplastisk lesion. Genom screeningprogrammet identifierades 31 patienter med invasiv cancer (7 av 10 000 som screenats) utan någon signifikant komplikationsfrekvens [69].
Implementering av nationell screening för kolorektal cancer kommer att innebära en stor utmaning för svensk hälso- och sjukvård. Efter politiska beslut och säkrad finansiering måste omfattande insatser göras för att informera om syftet med screening för kolorektal cancer, inklusive för- och nackdelar. Därefter måste hela screeningprocessen säkras, från inbjudan, samarbete mellan screening- och behandlingsverksamhet, utveckling av kvalitetssäkringssystem och kvalitetsindikatorer till förbättrad utbildning i koloskopi. Dessutom måste primär screeningmetod väljas. I väntan på utfallen av de fyra randomiserade kontrollerade studierna av koloskopi som primärmetod, är det mest sannolikt att gFOBT/FIT blir primär screeningmetod för kolorektal cancer [5]. Screeningprogrammet ska kontinuerligt utvärderas och genomgå vetenskapliga studier. Koloskopikapacitet är en central fråga inför implementering av screening.
I dag görs drygt 100 000 koloskopier i Sverige, och på många håll är väntetiden för koloskopi lång. Ett fullt utbyggt screeningprogram förväntas mer än dubblera det årliga behovet av koloskopier. Dessutom måste koloskopikvalitet säkras i screeningprogram [52, 53, 70]. Det innebär satsningar på utbildning inom koloskopi, och frågor om vem som ska utföra screeningskopier kommer att bli angelägna. Certifiering av koloskopister kan bli nödvändig. Sannolikt kommer en gradvis utbyggnad av screeningprogrammet att behövas för att hinna med utbildningen av koloskopister. Enhetliga program för bilddokumentation och register för kvalitetssäkring måste införas.
Sammanfattning
Screening för kolorektal cancer minskar insjuknande och dödlighet i kolorektal cancer. Den svenska befolkningen bör få tillgång till tidig detektion och behandling av förstadier och manifest kolorektal cancer. Frågor kvarstår om vilken primär screeningmetod som bör användas, vem som kan utföra koloskopier och hur kvalitetssäkring ska genomföras. Förhoppningsvis kan pågående stora studier bidra till att besvara dessa frågor.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.