Konsekvenserna av obehandlad infektion med Mycoplasma genitalium är otillräckligt kända. Tänkbara behandlingsalternativ leder till resistens. Provtagning bör därför främst göras vid symtom.
Gonorré, syfilis och lymphogranuloma venereum bör behandlas och följas upp av eller i nära samarbete med venereologisk expertis.
Kontinuerlig nationell övervakning av resistensutveckling vid gonorré är fortsatt nödvändig. Resistensutvecklingen hos Mycoplasma genitalium bör följas.
Behandling av misstänkt eller säkerställd sexuellt överförd bakteriell infektion med 1 g azitromycin peroralt som engångsdos bör undvikas.
Mot bakgrund av ökande problem med antibiotikaresistens har Läkemedelsverket tillsammans med Folkhälsomyndigheten haft ett regeringsuppdrag att utarbeta behandlingsrekommendationer för tillstånd som behandlas i öppenvård och där antibiotikabehandling är vanlig. Uppdraget är en del av regeringens patientsäkerhetssatsning.
En ny behandlingsrekommendation som avser sexuellt överförda bakteriella infektioner (STI) är en del av detta uppdrag. Rekommendationen omfattar fyra sexuellt överförda bakteriella infektioner: Chlamydia trachomatis inklusive lymphogranuloma venereum (LGV), Neisseria gonorrhoeae och Treponema pallidum (syfilis), som omfattas av smittskyddslagen, samt Mycoplasma genitalium, som inte omfattas av smittskyddslagen.
Smittskyddslagens omfattning
Gonorré, syfilis och klamydia omfattas av smittskyddslagen (2004:68) och rubriceras som allmänfarliga sjukdomar. Därmed föreligger smittspårningsplikt.
Enligt smittskyddslagen ska den som misstänker sig vara smittad kontakta sjukvården. Undersökning, diagnostik och behandling är kostnadsfria för patienten. Behandlande läkare ansvarar för att förhållningsregler ges, smittspårning genomförs och fallet anmäls enligt smittskyddslagen. Prov ska alltid tas före behandling och smittspårning upprepas för varje nyupptäckt infekterad (index)person. Mycoplasma genitalium omfattas inte av smittskyddslagen och anmäls därför inte.
Allt vanligare infektioner
WHO uppskattade år 2008 den globala årliga incidensen av gonorré och klamydia till vardera drygt 100 miljoner infekterade och incidensen av syfilis till 10 miljoner infekterade, en uppskattad sammanlagd ökning med 12 procent från 2005 [1]. Statistik för Mycoplasma genitalium saknas globalt.
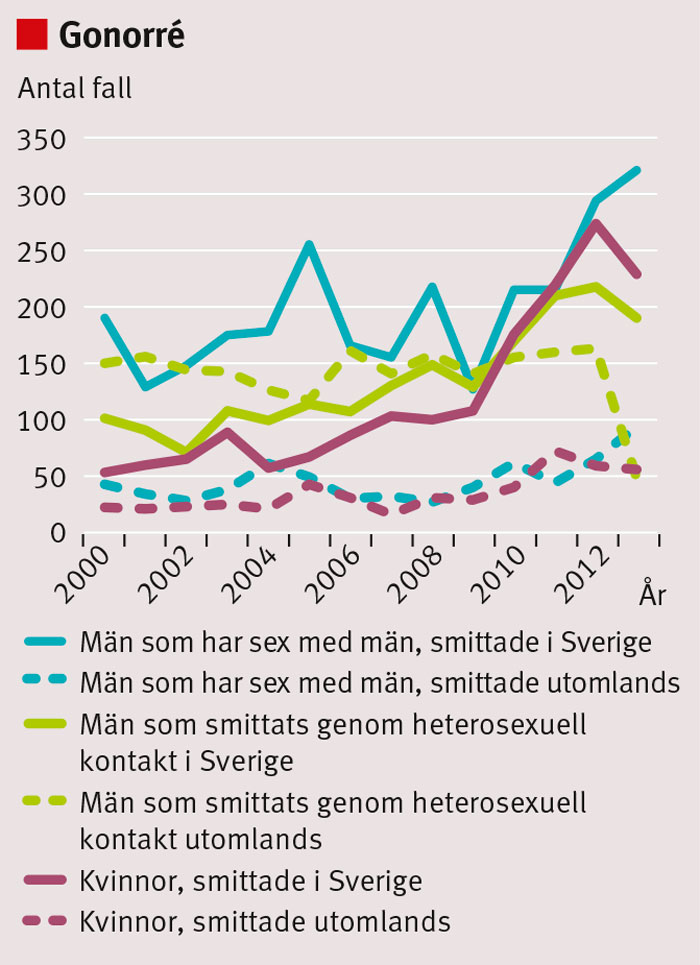
Årlig incidens av rapporterad gonorré i Sverige har efter en lägsta nivå på 1990-talet (ca 200) ökat till nuvarande drygt 1 300 (preliminär siffra för 2014) per år. En inhemsk spridning pågår sedan flera år (Figur 1).
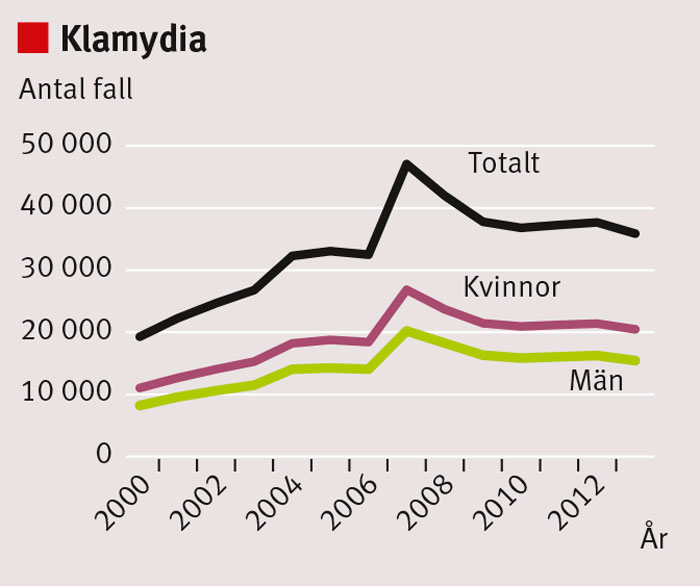
Den årliga klamydiaincidensen i Sverige har de senaste 10 åren varit 35 000–40 000 rapporterade fall om året, trots stora insatser med frekvent provtagning, effektiv behandling och systematisk smittspårning (Figur 2).
Mycoplasma genitalium uppskattas nu vara nästan lika vanlig som klamydia.
En minskning av antalet rapporterade fall av klamydia år 2006 orsakades av att en muterad klamydiavariant, nvCT, inte kunde påvisas med två av tre då använda diagnostiska metoder. Efter att fullgod diagnostik införts registrerades en klamydiaökning på 45 procent inom 1 år [2].
Lymphogranuloma venereum är en allvarligare typ av klamydiainfektion, orsakad av tre invasiva bakterietyper (L1, L2 och L3). Efter att ha varit en sporadiskt rapporterad importsmitta i Sverige ses sedan 2004 en inhemsk spridning hos män som har sex med män; >100 rapporterade fall sedan 2007.
Syfilis har ökat från knappt 100 till nästan 300 rapporterade infekterade personer under 2000-talet i Sverige.
Klamydia och infektion med Mycoplasma genitalium är ofta symtomfria, liksom gonorré hos kvinnor. Obehandlade eller suboptimalt behandlade kan dessa infektioner orsaka infertilitet, utomkvedshavandeskap, epididymit och neonatal död samt också medföra ökad risk för HIV-smitta.
Resistensutveckling hotar behandling
Resistensutveckling är ett tilltagande och globalt uppmärksammat hot mot effektiv behandling av många infektioner. WHO förespråkar att högst 5 procent av rapporterade fall av STI i en population får uppvisa resistens mot ett antibiotikum för att det ska rekommenderas som förstahandsbehandling.
Vi står därför inför dessa båda utmaningar:
- att minska antibiotikaresistensen
- att minska infektionsbördan.
Neisseria gonorrhoeae var då antibiotikabehandling infördes för ca 80 år sedan känslig för flertalet antibiotika och därmed lättbehandlad. Bakteriens extrema förmåga att förändras genetiskt har lett till resistensutveckling mot varje antibiotikum som introducerats för behandling. Sulfonamider, penicilliner, tidiga generationer av cefalosporiner, tetracykliner och fluorokinoloner har successivt på grund av resistensutveckling eller nedsatt känslighet fått exkluderas som rekommenderad förstahandsbehandling.
De senaste 10 åren har tredje generationens cefalosporiner, cefixim och ceftriaxon, varit rekommenderade förstahandsval vid behandling av gonorré. Resistens mot båda dessa preparat har rapporterats från flera länder inklusive Sverige [3]. Från Japan har samtidig resistens mot ceftriaxon och flertalet övriga tänkbara antibiotika påvisats [4]. Kombinationsbehandling med ceftriaxon och azitromycin är nu förstahandsrekommendation internationellt [5].
I Sverige rekommenderas monoterapi med ceftriaxon, med noggrann handläggning och uppföljning, även i fortsättningen som förstahandsbehandling vid okomplicerad anogenital gonorré.
Chlamydia trachomatis är känslig för flera antibiotika, t ex tetracykliner, makrolider, kinoloner och amoxicillin. Antibiotikaresistens av klinisk betydelse har hitintills inte beskrivits, trots att det in vitro går att selektera fram stammar som är resistenta mot bl a kinoloner [6]. Fortsatt uppmärksamhet på en framtida tänkbar resistensutveckling hos klamydia är viktig.
Det är oroande att behandlingssvikt >5 procent beskrivits med azitromycin 1 g som engångsdos. Tänkbara orsaker kan vara intolerans för preparatet, den korta behandlingstiden som ökar risken för återsmitta eller förekomst av låggradig absorption.
I Sverige behandlas klamydia traditionellt med doxycyklin 0,2 g × 1 dag 1 följt av 0,1 g × 1 dag 2–9, med god effekt enligt enstaka studier och klinisk erfarenhet. I många andra länder ges klamydiabehandling i dosen 0,1 g × 2 dag 1–7, alltså totalt en 0,4 g högre dos. Azitromycin 1 g som engångsdos ska undvikas för behandling av klamydia.
Mycoplasma genitalium har studerats först under de senaste decennierna. Evidensbaserade behandlingsriktlinjer saknas internationellt. Makroliden azitromycin har in vitro och i tidiga studier visat god behandlingseffekt och är förstahandsalternativ vid behandling. I Sverige rekommenderas s k förlängd behandling med azitromycin, 500 mg × 1 peroralt dag 1 följt av 250 mg × 1 i 4 dagar.
Resistensutveckling orsakad av mutationer begränsar nu användningen. Makrolidresistens inducerades hos Mycoplasma genitalium i upp till 100 procent vid behandlingssvikt med engångsdosen azitromycin 1 g peroralt, motsvarande 6 procent av de behandlade [7]. I en ännu inte publicerad studie utvecklade ca 5 procent resistens även efter behandling med den i Sverige rekommenderade förlängda azitromycinbehandlingen [Lars Falk, Linköping, pers medd; 2015].
Den globalt spridda makrolidresistensen samvarierar med användandegrad av azitromycin 1 g och är högst på Grönland (100 procent). En resistensökning från 0 till 18 procent under åren 2006–2011 har visats i en svensk studie [7]. Resistensnivån i Sverige uppskattas nu till 10–15 procent. Även mot andrahandsmedlet moxifloxacin har resistens rapporterats [8]. För att bromsa resistensutvecklingen bör indikation för provtagning, och därmed behandling, huvudsakligen begränsas till symtomgivande infektion.
Treponema pallidum (syfilis) har behållit sin höga känslighet för penicillin, som fortfarande är rekommenderad förstahandsbehandling. Resistens mot azitromycin, ett tänkbart behandlingsalternativ, kan utvecklas snabbt trots goda resultat i kliniska studier.
Allvarlig resistensproblematik
Vi riskerar att inom en snar framtid stå inför icke-behandlingsbara stammar av Neisseria gonorrhoeae och Mycoplasma genitalium. Resistensproblematiken för dessa båda sexuellt överförbara infektioner är mycket allvarlig.
Det är av största vikt att behandla sexuellt överförda bakteriella infektioner på korrekt indikation och med rätt antibiotikum för att nå full behandlingseffekt och undvika fortsatt resistensutveckling.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Fakta 1. Strategier
Strategier som ska ge rationell antibiotikaanvändning vid sexuellt överförda infektioner (STI) och minskad risk för resistensutveckling, enligt Läkemedelsverkets och Folkhälsomyndighetens nya behandlingsrekommendation
- Val av antibiotika ska göras utifrån dokumenterad effektivitet och med lägsta risk för resistensutveckling
- Resistensutvecklingen ska övervakas
- Etiologisk diagnos och resistensbestämning bör om möjligt vara klara före behandling
- Indikation för provtagning och behandling ska utformas
- Riktlinjer ska följas
Primärprevention, en viktig och möjlig strategi vid STI, beskrivs inte i dokumentet