Med metabol kirurgi menas obesitaskirurgi som behandling av metabol sjukdom, bl a typ 2-diabetes.
Metabol kirurgi har multipla verkningsmekanismer utöver viktnedgång.
Evidens pekar på att typ 2-diabetes är en indikation för kirurgi, även vid BMI <35.
Det finns behov av nya nationella riktlinjer för denna indikation.
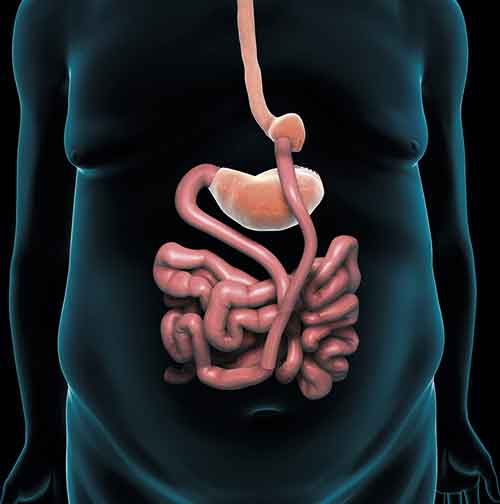
Gastrisk bypass är en av de operationstekniker vid metabol kirurgi som visat bäst effekt på typ 2-diabetes.
Illustration: Nucleus Medical Media/Visuals Unlimited Inc/SPL/IBL
Stora delar av juninumret av den amerikanska diabetesföreningens (ADA) tidskrift Diabetes Care ägnades åt artiklar som sammanfattar forskningsrön beträffande obesitaskirurgi/metabol kirurgi vid typ 2-diabetes. Man presenterade också ett konsensusutlåtande angående detta ingrepp med stöd av ett stort antal internationella diabetesorganisationer [1].
I en länkad kommentar i Nature beskrevs den historiska utveckling som lett fram till begreppet metabol kirurgi [2]. I fokus stod verkningsmekanismer som kan förklara ingreppens uttalade effekt på diabetessjukdomen, men även rekommendationen att kirurgi kan övervägas vid viktnivåer lägre än vad som tidigare gällt för obesitaskirurgi.
Dramatiskt positiva effekter
De flesta har nog hört talas om dramatiskt positiva effekter på typ 2-diabetes hos patienter som genomgått obesitaskirurgi. Redan 1995 beskrevs detta i en uppmärksammad artikel [3], och evidensen har successivt förstärkts.
I studien »Swedish obese subjects« (SOS) såg man en 31-procentig reduktion av kardiovaskulära händelser (stroke, hjärtinfarkt) hos dem med höga insulinnivåer vid studiestart (ett indirekt mått på insulinresistens) [4] och en 32-procentig reduktion hos patienter med diagnostiserad typ 2-diabetes [5].
Dessa fynd stöds av nyligen publicerade data från det nationella diabetesregistret och Skandinaviska obesitaskirurgiregistret, där risken för hjärtinfarkt och död reducerades med 49 procent respektive 58 procent hos typ 2-diabetespatienter som genomgick kirurgi jämfört med en matchad kontrollgrupp [6].
Bland typ 2-diabetespatienter med kort diabetesduration/bevarad insulinproduktion sågs dessutom en hög andel patienter med långvarig diabetesremission [7].
Bättre än optimerad medicinsk terapi
För att utvärdera den specifika behandlingseffekten på diabetessjukdomen behövdes studier designade med typ 2-diabetes som operationsindikation och med diabetesremission och/eller glykemisk kontroll/HbA1c-sänkning som primära utfallsmått.
I en metaanalys av 11 randomiserade kontrollerade långtidsstudier med sammanlagt knappt 900 deltagare jämfördes kirurgi med optimerad medicinsk terapi [8]. Efter en uppföljningstid på upp till 5 år var bilden entydig: metabol kirurgi (som ingreppet allt oftare kallas) gav överlägsen kontroll av typ 2-diabetes. I stor utsträckning uppnåddes också remission, dvs normaliserade blodsockernivåer utan läkemedelsbehandling, även om återinsjuknande i typ 2-diabetes senare under livet var vanligt.
Återinsjuknande i typ 2-diabetes var framför allt kopplat till preoperativ insulinbehandling och lång diabetesduration. Årlig uppföljning efter kirurgi är därför viktig för att upptäcka eventuellt recidiv av typ 2-diabetes och identifiera eventuella komplikationer till kirurgin.
Vad som kanske förvånar mest är att det inte förefaller finnas någon skillnad på de positiva effekterna på typ 2-diabetes efter kirurgi vid olika viktnivåer. Flera av de randomiserade studierna hade delvis genomförts hos patientgrupper med BMI <35, vilket traditionellt utgjort lägsta nivån för obesitaskirurgi; i en asiatisk studie även med medel-BMI runt 25 (BMI-nivån för metabola komplikationer är lägre i asiatiska populationer än i europeiska).
Verkningsmekanismerna är inte klarlagda
Det är dock tydligt att alla operationstekniker inte har lika stark effekt på typ 2-diabetes. Metoder som innefattar omkoppling av tunntarmen (gastrisk bypass eller biliopankreatisk diversion) visar bäst resultat.
Verkningsmekanismerna är inte fullt klarlagda, men uppenbart är att det inte är en ensam orsak utan att det är flera samverkande faktorer som bidrar: förutom minskat kaloriintag och viktnedgången per se även ökad insöndring av mag–tarmpeptider såsom GLP-1 (glukagonlik peptid) och PYY 3–36 (peptid YY) efter måltid, ökade nivåer och ändrad profil på cirkulerande gallsalter samt förändrad tarmbakterieflora.
Inte realistiskt att alla patienter behandlas
De icke-kirurgiska behandlingarna mot fetma och typ 2-diabetes är inte långsiktigt effektiva och kan inte jämföras med de effekter man ser av metabol kirurgi.
Å andra sidan är det inte realistiskt att alla patienter kan/ska behandlas med metabol kirurgi. Vid obesitaskirurgi finns alltid, trots hög säkerhet (mortalitet 0,05 procent), risk för kirurgiska komplikationer. Metoden är också förknippad med ökad förekomst av alkoholmissbruk och kroniska buksmärtor samt vitamin- och mineralbrister, vilket bör hållas i åtanke om fler patienter skulle bli aktuella för metabol kirurgi.
Flera frågor behöver besvaras:
- Vilka patienter med typ 2-diabetes ska rekommenderas kirurgi?
- Hur tidigt/sent i förloppet av typ 2-diabetes kan kirurgi övervägas?
- Ska HbA1c-nivån och förekomst av andra riskfaktorer avgöra?
- Hur ska BMI-nivån beaktas?
- Hur ska vårdkedjan organiseras?
- Finns det hittills okända komplikationer på lång sikt med kirurgin?
- Är metabol kirurgi kostnadseffektiv?
Nationella riktlinjer bör uppdateras
Socialstyrelsens nationella riktlinjer för diabetesbehandling presenterades i början av 2015, alltså före publiceringen av såväl ADA:s konsensusutlåtande om metabol kirurgi som de två hittills enda positiva läkemedelsstudierna på kardiovaskulära effektmått vid typ 2-diabetes (EMPA-REG och LEADER).
Vi har alltså ny evidens för att specifika behandlingar är långsiktigt effektiva vid typ 2-diabetes och/eller dess komplikationer, åtminstone hos vissa grupper. Detta innebär att riktlinjerna bör uppdateras och placera de nya behandlingsalternativen i behandlingsalgoritmen.
Eftersom det föreligger stora intra- och interregionala skillnader i behandlingen av typ 2-diabetes i Sverige, är det viktigt att metabol kirurgi sätts i relation till andra behandlingar och att vi får nationella operationskriterier för att utnyttja sjukvårdens begränsade resurser på bästa sätt.
Potentiella bindningar eller jävsförhållanden: Torsten Olbers bedriver privat obesitaskirurgi/metabol kirurgi som bisyssla.