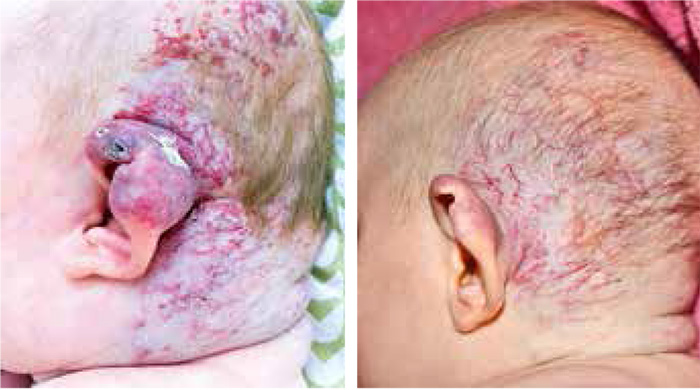
Infantilt hemangiom (smultronmärke) är en vanlig benign kärltumör. De flesta går spontant i regress. Ett mindre antal leder dock till bekymmer.
Tidigare terapier gav blandade resultat, ofta med betydande biverkningar.
Propranolol har i fallbeskrivningar visat sig ge mycket goda resultat och färre biverkningar än andra behandlingsmetoder.
Vi redovisar en uppföljning av 12 barn som fått denna behandling i Kalmar. Resultaten är enligt vår bedömning mycket goda med få biverkningar.
Studier behövs avseende exakt indikation, utredning och insättning av behandling samt uppföljning av effekt och biverkningar.
Syftet med artikeln är att sprida kunskap om behandlingen och initiera en diskussion.
Infantilt hemangiom, ofta kallat smultronmärke, är en vanlig benign kärltumör som debuterar under det första levnadsåret. Det upptäcks hos ca 5–10 procent av barnen [1] och är betydligt vanligare hos flickor, 3:1 [1]. Oftast är hemangiomet helt oskyldigt, och naturalförloppet är att det avstannar i tillväxt, ofta före 1 års ålder, för att i flertalet fall tillbakabildas under de närmaste åren (50 procent före 5 års ålder) utan åtgärd eller bekymmer. Ett litet fåtal är dock en utmaning ur behandlingssynpunkt [2].
Klassificering och differentialdiagnoser är viktiga att känna till. Den stora indelningen är i vaskulära tumörer och vaskulära missbildningar, som (såsom orden antyder) skiljer sig åt vad gäller både förändringens förlopp och behandling.
Den vanligaste vaskulära tumören, infantilt hemangiom, finns oftast inte vid födseln till skillnad från snabbt tillbakabildande hemangiom (RICH; rapidly involuting hemangioma) och icke-tillbakabildande medfödda hemangiom (NICH; non-involuting congenital hemangioma) eller andra mer ovanliga vaskulära tumörer. Bland missbildningarna dominerar kapillära, venösa, lymfatiska och arteriella missbildningar.
Det finns tre bra referenser, som ger en utmärkt vägledning inför terapistarten [3-5]. Förändringarnas placering i ansikte, luftvägar, yttre genitalier, lumbosakralt, lever etc kan leda till medicinska komplikationer och/eller kosmetiska problem.
Behandlingen består av systemiska glukokortikoider, vin-kristin, alfa-interferon, laser eller kirurgi var för sig eller i kombination [6]. Ingen av dessa behandlingar är fri från biverkningar. Så vitt vi känner till saknas publicerade prospektiva randomiserade jämförande studier av dessa behandlingar [7]. Det finns en retrospektiv klinisk jämförande studie mellan prednison och propranolol, vilken visar att propranolol är klart bättre än prednison [8].
Introduceras som behandling
År 2008 publicerades en första artikel om en ny behandlingsstrategi: propranolol [9]. Upprinnelsen var att en patient fick glukokortikoidbehandling på grund av ett nasalt hemangiom; patienten utvecklade hypertrof kardiomyopati parallellt och fick då propranolol. Då svarade också det nasala hemangiomet på behandlingen och fortsatte förbättras även när glukokortikoiderna sattes ut. En observant kliniker märkte att hemangiomet stannade upp i tillväxt och gick i regress.
Därefter har flera fallbeskrivningar publicerats, där propranolol beskrivits som ett nytt tillskott i behandlingsarsenalen, även om frågor kvarstår såsom indikationer för och effekter av behandlingen, insättning inom öppenvård/slutenvård, doser, uppföljningsrutiner och biverkningsrapportering [7]. Nyligen beskrevs att ett endotrakealt hemangiom inte svarat på behandling, till skillnad från andra som svarat väl [10].
Propranolol är i dagsläget inte formellt godkänt för denna nya indikation. Medicinen är välkänd från barnkardiologin och biverkningarna är kända, de flesta mycket beskedliga. Enligt en nyligen publicerad översiktsartikel finns bara ett dödsfall beskrivet, men patienten hade då fått en överdos [1]. Efter 40 års erfarenhet av behandling av barn under 7 år finns inga andra rapporter om dödsfall och endast få rapporter om allvarliga kardiovaskulära biverkningar. Kända biverkningar är orolig sömn, mardrömmar, perifer kyla, hypotension och bronkospasm. Hypoglykemi, särskilt vid samtidig peroral glukokortikoidbehandling, är möjligen en underskattad biverkning [4, 7, 11].
Man tror att propranolol utövar sin effekt via tre mekanismer: 1) vasokonstriktion, 2) inhibition av angiogenes och 3) induktion av apoptos. I litteraturen är den använda dosen oftast 2–3 mg/kg och dygn uppdelad på 2 eller 3 doser, men andra varianter finns också [1]. Behandlingstidens längd varierar, vanligast är till dess barnet är 12–15 månader, varefter utfasning sker under några veckor.
Genomgång av behandlade barn i Kalmar
I början av 2012 gjorde vi en genomgång av barn med infantilt hemangiom som behandlats med propranolol i Kalmar. Resultaten av denna genomgång är uppmuntrande, men konsensus saknas i flera frågor. Syftet med artikeln är att väcka frågor kring ämnet liksom att öka kännedomen om behandlingen bland kollegor. Detta inte minst sedan föräldrar boende i andra landsting hört av sig då de via föräldrar till behandlade barn hört talas om att barnkliniken vid Länssjukhuset i Kalmar erbjuder denna behandlingsmöjlighet.
Material och metod
Patienturval
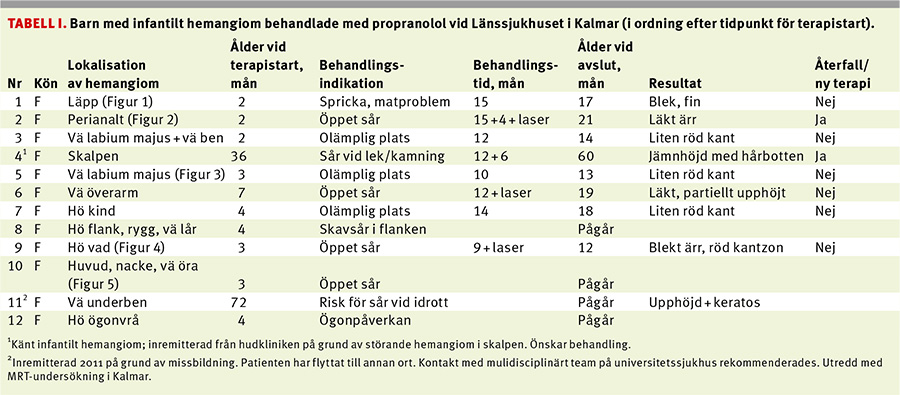
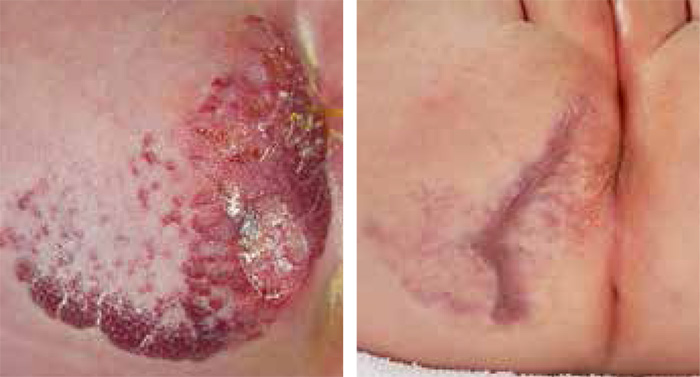
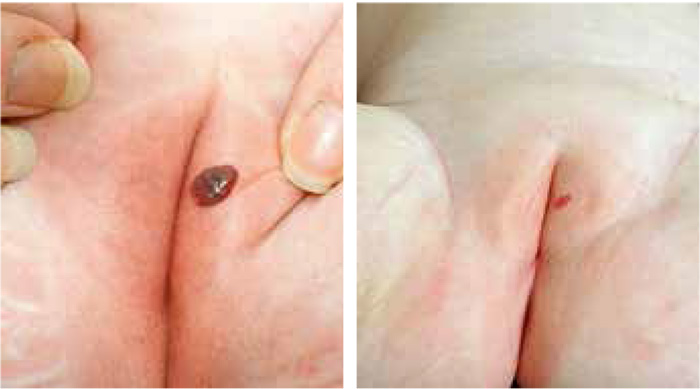
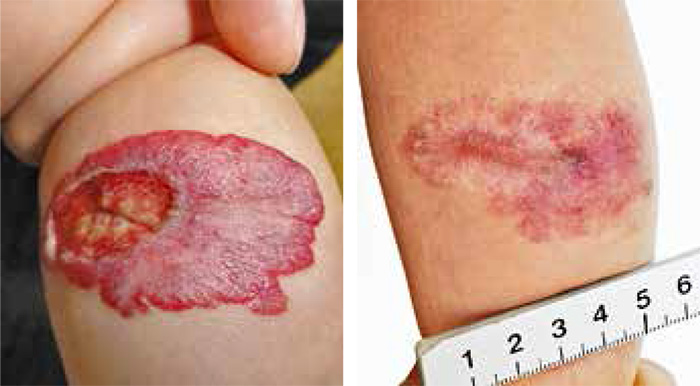
Under 2009–2011 fick 60 barn diagnosen infantilt hemangiom vid Länssjukhuset i Kalmar: 33 vid barnkliniken och 27 vid hudkliniken. Sammanlagt 12 barn behandlades (Tabell I). Hemangiomen ansågs vara behandlingskrävande på kliniska grunder, dvs snabbt växande, placerade på känsliga ställen som ansikte och yttre genitalier eller ulcererande; tre var lokaliserade urogenitalt, fem i ansiktet och fyra på en av extremiteterna. Två barn var äldre än 1 år vid behandlingsstart. Enbart kosmetiskt störande hemangiom behandlades inte.
Tre barn remitterades till Skånes universitetssjukhus, Malmö, för förnyad medicinsk bedömning på grund av ulceration och nekros. Propranololbehandlingen hade påbörjats i Kalmar, och i Malmö fick patienterna tilläggsbehandling med laser enligt Malmö-läkarnas bedömning och erfarenhet.
Utredning och behandling
Förutom fysikaliskt status ingick blodtryck, vilo-EKG och ekokardiografi i utredningen. Dessutom gjordes bandspelar-EKG vid misstanke om arytmi hos tre barn. För alla barn utom ett startades behandlingen polikliniskt. Vi använde propranololhydroklorid 1 mg/ml, vilket tillverkas av Apoteket Produktion och Laboratorier (APL) i Stockholm. Vi använde tvådosförfarande, främst av följsamhetsskäl.
Barnen följdes sedan med regelbundna återbesök till läkare eller sjuksköterska för kontroll av dels hur hemangiomet utvecklade sig, dels barnets allmänna välbefinnande, dels blodtryck. Vid sjuksköterskekontrollerna accepterade vi systoliskt blodtryck ner till 75 mm Hg eller 50 mm Hg i medelblodtryck (MAP) utan läkarkonsultation. Tidsintervallen varierade, men ett initialt återbesök inom 1 vecka efter start gjordes alltid, liksom vid dosjustering. Däremellan varierade intervallen mellan 1 gång per månad och var 3:e månad. Dessutom gjordes ett uppföljningsbesök 1 till 2 månader efter avslutad terapi.
Behandlingen fortgick till dess barnet var minst 12 månader gammalt, eftersom de flesta infantila hemangiom vid klinisk bedömning avstannat i sin tillväxt vid denna ålder såväl utan som med behandling. Två barn fick förnyad, förkortad behandling på grund av återfall. Efter det att denna behandling avslutats har inget återfall inträffat. Många av barnen fotograferades vid start och avslut, men detta varierade beroende på tillgång till sjukhusfotograf. Inga allvarliga biverkningar noterades.
Resultat
Behandlingsresultatet hos samtliga 12 barn redovisas i Tabell I. Det primära behandlingssvaret var i samtliga fall snabbt, inom 1 månad.
Fyra behandlingar pågår ännu, varav ett barn är 12 månader gamla. För ett av de sistnämnda barnen var det svårt att nå upp till dosen 2 mg/kg/dygn på grund av lågt blodtryck, men barnet tolererade så småningom en högre dos, vilket gav bättre effekt. Hos tre av dessa fyra barn är hemangiomen fortfarande upphöjda.
Av de åtta barn som avslutat behandling har fem mjuka hemangiom i nivå med huden: tre av dem är bleka, två har en röd randzon. Hos de övriga tre barn som avslutat behandling (alla tre hade ulcererande hemangiom initialt) har hemangiomen läkt, dock med kvarstående ärr, ett av dem partiellt upphöjt. Dessa tre barn har behandlats i samarbete med hudkliniken i Kalmar; dessutom har de (efter remiss till Malmö för förnyad medicinsk bedömning) fått laserterapi via hudkliniken i Malmö.
Noterade biverkningar är främst orolig sömn (fyra barn), perifer kyla (två barn), övergående andningsbesvär (två barn), hypotension (ett barn) eller suspekta kramper (ett barn); i det sistnämnda fallet var EEG, cerebral funktionsmonitorering (CFM) och barnneurologisk undersökning dock negativa. Inga allvarliga biverkningar noterades. Systematisk blodsockermätning gjordes inte.
Diskussion
Detta är en klinisk uppföljning av barn med diagnosen infantilt hemangiom som propranololbehandlats vid barn- och ungdomskliniken och hudkliniken, Länssjukhuset i Kalmar, mellan 2009 och 2011.
Hemangiom är en vanlig benign kärltumör. Den är tre gånger vanligare bland flickor och nästan alltid självläkande utan problem. Det finns dock ett antal som skapar problem, främst de som är snabbväxande eller lokaliserade så att de hotar en vital funktion och de som ulcererat.
Våra uppföljningsresultat är mycket goda, liksom ett flertal publicerade fallbeskrivningar [2, 6, 7, 9]. Kontrollerade prospektiva studier är på väg, men resultat saknas fortfarande. Syftet med vår artikel är huvudsakligen att sprida kunskap om denna behandling bland barn- och allmänläkare och and-ra kollegor. Denna vanliga hudåkomma, som ibland orsakar problem och en hel del oro bland föräldrar, kan i mer bekymmersamma fall behandlas med ett läkemedel som har välkända och hittills få rapporterade allvarliga biverkningar. Detta är viktigt, eftersom andra terapimetoder ofta har sämre resultat och mer allvarliga biverkningar.
Behandlingsrutiner saknas ännu
Propranolol är inte godkänt för indikationen infantilt hemangiom, utan behandlingen har skett utifrån beprövad erfarenhet och tillgängliga forskningsrapporter. Behandlingen har varit känd så kort tid att studier som ger enhetliga behandlingsrutiner inte har hunnit genomföras, men de är på gång. Det är därför inte förvånande att det inte finns någon konsensus om hur man ska handlägga dessa fall, vilka doser som ska användas och vilka uppföljningsrutiner som ska gälla. Vi använder propranolol i tvådosförfarande av följsamhetsskäl, medan andra använder tredos [12], oftast på grund av läkemedlets korta halveringstid.
Alla snabbväxande eller bekymmersamt placerade hemangiom leder inte till problem, men i de fall man beslutar att pröva propranololbehandling finns frågor som behöver belysas mer. När ska man sätta in behandling? När ska man påbörja behandling för att förhindra att sår uppstår? Genomgående i flera artiklar är att tidig bedömning och eventuell behandlingsstart är viktig, eftersom tillväxten oftast är snabbast i början.
Vilken utredning bör göras kardiologiskt innan propranolol sätts in? Vi anser generellt sett att vilo-EKG och ekokardiografi bör göras, eftersom barnen är små; dessutom bör bandspelar-EKG göras vid behov. Propranolol är ett potent antiarytmikum, vilket indicerar att vilo-EKG tas. Dessutom, enligt ett av våra förnämliga nationella register (Nationellt register för medfödda hjärtsjukdomar; SWEDCON [13]), upptäcks ett antal hjärtfel först efter barnets första levnadsmånad. En del av dessa fall är komplicerade, och därför rekommenderar vi ekokardiografi i samtliga fall.
Samarbete med högspecialiserat centrum
Ska man starta behandlingen på en barn-/hudmottagning eller ska barnet vara inneliggande, om man inte har tillgång till ett högspecialiserat centrum? Vi har hittills startat vår behandling polikliniskt på barnmottagningen, men kanske bör de minsta barnen, <3 månader, vara inneliggande.
Hur ofta och på vilket sätt ska dessa patienter följas? Vilka gränser för blodtryck ska accepteras? Ska laboratorieprov tas? När ska terapin avslutas? Vilka biverkningar, t ex hypoglykemi, ska vi informera särskilt om? Hur ska misstänkta biverkningar hanteras? I dagsläget remitterar vi till multidisciplinärt centrum vid Skånes universitetssjukhus, Malmö, vid oklarheter eller om svaret på behandlingen avviker från det förväntade.
Vi ser fram emot resultaten av en pågående prospektiv randomiserad studie av Léauté-Labrèze et al [14]. Förhoppningsvis ger den svar på en del av frågorna. Hur hanterar vi en väl beprövad medicin som dock formellt inte är godkänd för denna indikation? En viss försiktighet är bra – inte minst med tanke på eventuella biverkningar vid ökad användning.
Propranolol, rätt använt, är här för att stanna!
Erik Green, Kalmar, har bidragit med manusgranskning.