Tillgången till palliativ vård är ojämlikt fördelad över Sverige och möter därmed inte behoven.
Den palliativa vårdens helhetssyn står ibland i kontrast till sjukvårdens organ- och sjukdomsperspektiv.
Palliativa konsultteam kan ge möjlighet att möta specialiserade palliativa behov hos patienter inom primärvård, kommunala boendeformer och akutsjukvården.
Satsningar för att öka kompetensen inom palliativ vård behövs inom universitets- och högskoleutbildningar och inom specialist- och vidareutbildningar.
Organiserat samarbete mellan landsting, kommuner och primärvård är avgörande för patienter i livets slutskede.
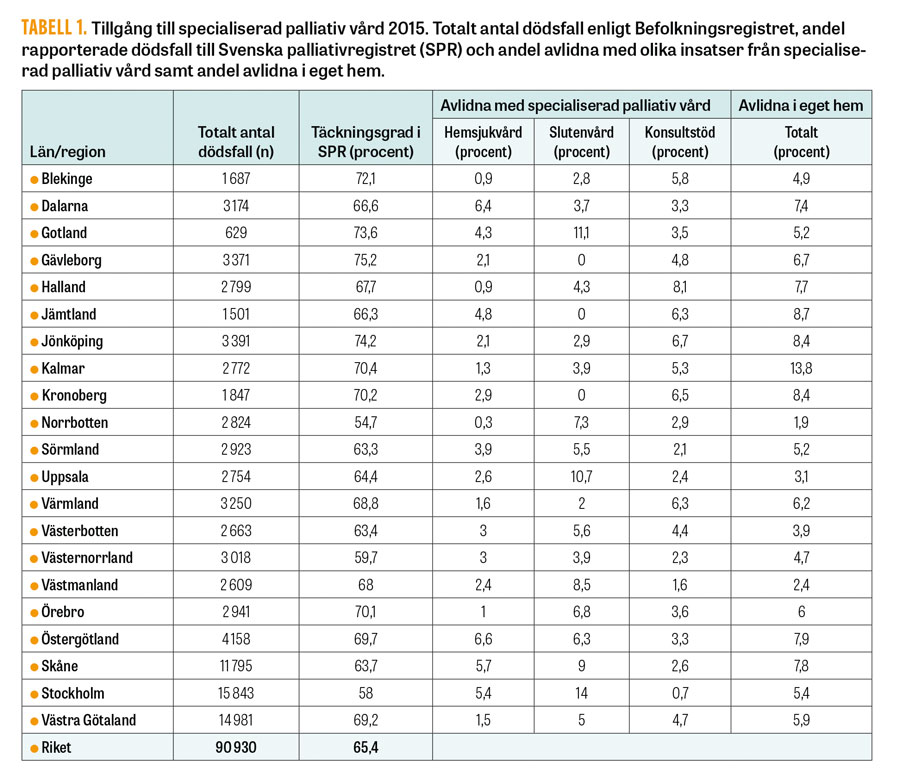
Tabell 1
I Sverige kommer nästan alla som föds och alla som dör i kontakt med hälso- och sjukvården. I hela landet finns en likartad organisation av mödra- och barnhälsovård där patienter med komplexa tillstånd kan remitteras till specialistvård på det närmaste sjukhuset eller till och med till universitetssjukhus. I andra änden av livet har vården en betydligt mer varierad organisation. En viss andel av populationen dör plötsligt och oförutsett utan sjukvårdens inblandning, men baserat på Socialstyrelsens officiella dödsorsaksstatistik och Svenska palliativregistret dör drygt 80 procent förväntat efter en kortare eller längre tids sjukdom [1]. Det innebär att drygt 70 000 personer per år behöver någon form av palliativ vård den sista tiden i livet. Enligt hälso- och sjukvårdslagen ska vården ges på lika villkor för hela befolkningen, och den som har det största behovet av hälso- och sjukvård ska ges företräde till vården. Men i slutet av livet är det alltför ofta bostadsorten som avgör den palliativa vårdens resurser och kvalitet trots att vård i livets slutskede ingår i prioriteringsgrupp 1 enligt Statens offentliga utredningar [2].
Patientens behov
Att ta reda på och fastställa vilka behov patienter och närstående har kan vara en stor utmaning, liksom att besluta på vilket sätt dessa behov rimligtvis ska tillgodoses. Den enskilda vårdenhetens förmåga att kunna ta reda på och tillgodose patienternas behov varierar utifrån de multiprofessionella medarbetarnas kunskaper, erfarenhet, lyhördhet och resurser. Via registreringarna i Svenska palliativregistret vet vi till exempel att systematisk symtomskattning under sista veckan i livet bara sker för 22 procent av de avlidna patienterna och dokumenterad smärtskattning för 38 procent.
Allmän palliativ vård
Rent generellt kallas den palliativa vård som alla vårdanställda ska kunna tillhandahålla utifrån sin grundutbildning för allmän palliativ vård [3]. Det handlar exempelvis om kunna bedöma behov och ge basal symtomlindring, att förstå när en patient är döende och att kunna kommunicera med patienten och de närstående. När det rör sig om komplexa behov som överstiger det lokala teamets kompetens och/eller resurser krävs insatser av ett specialiserat palliativt team, se nedan. För att den allmänna palliativa vården ska kunna möta patienternas behov krävs att undervisning i palliativ vård ingår i samtliga vårdutbildningar på grundnivå och att det finns organisatoriska förutsättningar i vårdens vardag. I dag ges 2–15 timmars utbildning i palliativ medicin på våra läkarutbildningar i Sverige [4]. Den europeiska föreningen för palliativ vård (EAPC) rekommenderar 40 timmars utbildning i palliativ medicin under läkarutbildningen fram till läkarexamen [5]. Utbildningen bör innehålla smärt- och symtomlindring, psykosociala, existentiella, etiska och legala aspekter, kommunikation samt teamarbete och självreflektion.
Allmän palliativ vård i kommunala vårdformer
Cirka hälften av alla som dör årligen i Sverige dör och vårdas sista tiden i livet i vårdformer där distriktsläkaren har det medicinska ansvaret [6]. Omsorgsfull planering är en förutsättning för god palliativ vård men hjälper inte alltid. Läkaren med ansvar för en döende patient behöver ha kännedom om sjukdomshistorien, ge stöd till ansvariga sjuksköterskor, revidera medicinlistor, undersöka patienten, diskutera med närstående och dokumentera. Tidsbrist och praktiska möjligheter att med kort varsel besöka en patient på långt håll samt olika datoriserade journalsystem på boende och vårdcentral utgör ytterligare utmaningar. Därtill varierar förutsättningarna för att kunna tillgodose patienternas behov, alltifrån demensboende med långsamma förlopp och långa vårdtider till korttidsplatser med svårt sjuka vårdtagare där en stor andel avlider under vårdtiden.
Allmän palliativ vård på sjukhus
På sjukhusens vårdavdelningar är organisationen av den allmänna palliativa vården i många fall bristfällig. Ofta inser man inte behoven av palliativ vård för alla de obotligt sjuka som vårdas; patienter med exempelvis svår hjärtsvikt, KOL, njursvikt, demens och uttalad multisjuklighet. Palliativ vård förknippas fortfarande med cancer. Kompetens i palliativ vård kan finnas hos enskilda läkare, sjuksköterskor eller annan personal men tyvärr är förhållningssättet oftast reaktivt i stället för att vara tydligt proaktivt. Ett exempel är att det ofta saknas ett tydligt mål med vården framöver och gemensam planering när patienten skrivs ut, vilket ökar risken för snar återinläggning. En epikris med tydlig information om planering är ovärderlig när distriktsläkaren och sjuksköterskan i hemsjukvården ska ta ställning till hur vården ska läggas upp och om och när den sjuke eventuellt ska skickas tillbaka till sjukhus.
Specialiserad palliativ vård
För att kunna leva upp till detta behöver palliativ medicin och palliativ omvårdnad vara självklara obligatoriska moment i grundutbildningarna av läkare och sjuksköterskor. För att säkra tillgången på kompetenta lärare behövs akademiska tjänster inom dessa ämnen. Palliativ medicin är sedan 2015 en tilläggsspecialitet för läkare, och det finns förväntningar på inrättande av tjänster för ST-läkare i palliativ medicin.
Den specialiserade palliativa vården har i dag olika organisation och struktur i landets olika regioner och landsting. Utvecklingen av olika specialiserade enheter har styrts av lokala eldsjälar och lokala politiska initiativ. Det splittrade vårdutbudet speglas i den stora variationen i benämningar, exempelvis avancerad sjukvård i hemmet (ASIH), lasarettsansluten hemsjukvård (LAH), rådgivnings- eller konsultteam, specialiserade slutenvårdsplatser och hospice. Bristen på enhetliga strukturer gör att orättvisorna utifrån geografi (Fakta 1), diagnos [7, 8], ålder [9] och vårdenhetstyp [10] är stora. Flera specialiserade palliativa team tar inte emot barn under 18 år och har en medelålder på sina patienter på strax över 70 år trots att medellivslängden i befolkningen är drygt 80 år. Resultat från Palliativregistret och registerstudier bekräftar dominansen av cancerpatienter inom specialiserad palliativ vård trots att många patienter med andra diagnoser har lika komplexa behov [11].
Varierande organisation över landet
Traditionellt har de specialiserade palliativa hemsjukvårdsteamen (exempelvis ASIH) haft aktionsradier på upp till 3–4 mil från centralorten. Teamen är ofta knutna till en palliativ slutenvårdsenhet och blir spindlar i nätet av samverkan mellan sjukhus, primärvård och kommun. I glesbygd kan ett palliativt konsult- och rådgivningsteam ha den sammanhållande rollen. På allt fler ställen i landet finns insikten att man måste kunna ge stöd över hela länets/regionens yta. Möjligheten till specialiserat palliativt kompetensstöd om man vårdas på sjukhus eller i kommunala boendeformer är på många ställen obefintlig trots att cirka 77 procent av alla i livets slutskede vårdas där [7].
Konsekvenserna av den specialiserade palliativa vårdens varierande organisation över landet framkommer tydligt i Palliativregistrets årsrapport från 2015, Tabell 1 [10]. Andelen som dör i det egna hemmet varierar stort mellan länen, från 2 procent i Norrbotten till 14 procent i Kalmar län. Andelen avlidna patienter som fått tillgång till någon form av specialiserat palliativt kompetensstöd varierar från 7 procent i Gävleborg till 18 procent i Stockholm. I Jämtland och Gävleborg finns ingen specialiserad palliativ slutenvård medan 13 procent av alla dödsfall i Stockholm sker i denna vårdform. Andelen som dör i specialiserad palliativ hemsjukvård varierar mellan 0,3 procent i Norrbotten och knappt 7 procent i Östergötland.
Troligen belyser inte dessa siffror reella skillnader i befolkningens behov utan är snarare ett uttryck för skillnader i hur vården är organiserad. Det innebär att man inte har samma möjlighet att välja att vårdas och dö i det egna hemmet i Norrbotten som i Kalmar län. Behoven av specialiserad palliativ kompetens är desamma i Stockholm som i Gävleborg men tillgången till den specialiserade palliativa vården eller samverkan mellan olika vårdformer skiljer sig åt.
Landsting och regioner behöver tillsammans med kommuner skapa en organisation som garanterar täckning över hela den geografiska ytan för att möta patienternas behov av palliativ vård dygnet runt oavsett diagnos, ålder eller vårdform. Specialiserade palliativa vårdplatser på de större sjukhusen behövs för att driva undervisning och forskning framåt i nära anslutning till läkare, sjuksköterskor och annan vårdpersonal under utbildning. I Storbritannien har de allra flesta sjukhusen startat palliativa konsult- och rådgivningsteam under de senaste 10–15 åren, och från USA kommer allt fler rapporter om dessa teams möjlighet att spara både lidande och kostnader [12, 13]. Palliativa konsultteam kan vara ett ändamålsenligt sätt att möta specialiserade palliativmedicinska behov hos patienter som inte är inskrivna på specialiserade palliativa enheter. Konsultinsatser kan dessutom ge stöd till primärvård och kommunala vårdformer samt till akutsjukhus.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Fakta 1. Vårdformer för specialiserad palliativ vård
Palliativ slutenvård/hospice
- Vårdplatser för specialiserad palliativ vård med multiprofessionell kompetens. Kan ligga i anslutning till sjukhus eller fristående från dessa.
Avancerad sjukvård i hemmet (ASIH)
- Specialiserad palliativ vård av patienter, vanligen i eget hem.
- Den specialiserade palliativa vården har vårdansvaret och är organisatoriskt ofta knuten till enheten för palliativ slutenvård.
- Patienten har inte sällan ett samtidigt behov av kommunal omsorg. Formerna för samverkan varierar beroende på de lokala förutsättningarna.
Palliativa konsultteam eller rådgivningsteam
- Konsultativa insatser av multiprofessionell specialiserad palliativ vård till sjukhus, primärvård och kommuner.






















