Läkares kommunikationsförmåga har betydelse för patienterna både psykiskt och fysiskt, och för läkares upplevelse av stress.
De flesta patienter vill ha information om sin sjukdom av läkare som är uppriktiga, ger sig tid och är empatiska.
För att kommunicera framgångsrikt måste läkaren kunna möta varje individs behov och reaktioner.
Det saknas internationell konsensus om hur samtalsträning ska utformas och mätas, och fler studier efterfrågas.
– Kommer jag att dö nu?
Patienten stirrar på läkaren med uppspärrade ögon. Läkaren drar ett djupt andetag och börjar trevande att söka efter orden. Patienten ser att munnen rör sig men orden som kommer får ingen mening.
Kunde jag ha gjort på något annat sätt? Frågan gnager i bakhuvudet på många läkare efter den här typen av samtal och har sin motsvarighet i patienters och närståendes besvikelse över otillfredsställande bemötande. Det finns omfattande dokumentation om att brister i kommunikation ofta är orsak till klagomål från patienter och närstående [1, 2].
Betydelsen av god kommunikation
Det finns i dag gott stöd för att läkarens kommunikationsförmåga gör skillnad i flera olika avseenden, både när det gäller psykiskt välmående, smärta och andra fysiska symtom [3-5].
Men kvaliteten på kommunikationen har inte betydelse enbart för patienterna, utan också för läkarna, sjukvården och samhället i stort. Läkare med en medveten strategi att hantera svåra samtal mår bättre, upplever mindre emotionell trötthet och är mer nöjda med sitt jobb och sin prestation [6]. Det finns studier som visar på samband mellan patienttillfredsställelse och bättre följsamhet till behandling, minskat utnyttjande av läkarvård samt minskad tendens till rättstvister [7, 8].
God information om dåliga nyheter
De flesta patienter vill ha information om sin sjukdom, oavsett om det gäller goda eller dåliga nyheter. I studier om cancerpatienter är detta mycket framträdande: endast 10–15 procent av patienterna vill inte ha det så [9].
Cancerpatienters önskemål om vad de vill ha information om och hur de vill ha informationen varierar mellan olika studier, men de högst rankade behoven är följande: chans till bot, sjukdomens spridning samt vikten av att få sanningsenlig information, i avskildhet, förmedlad med hopp och medkänsla och tillräckligt med tid [10, 11]. Patienter som upplever läkaren som uppriktig och att läkaren har gott om tid rapporteras vara mer nöjda än andra. En omtänksam och empatisk läkare är viktig för patienterna liksom att läkaren bryr sig personligen och har förmågan att förmedla information och att lyssna.
En sjukdomsdiagnos påverkar inte enbart den som drabbas, utan även den sjukes familj och närstående. Information är ett av de viktigaste behoven hos närstående till cancerpatienter [12, 13].
Det finns i dag ett antal internationellt etablerade guider och samtalsmallar för hur samtal ska hållas. I det enskilda mötet måste läkaren ändå förhålla sig till enskilda individer och deras individuella behov av information och bemötande. Empati har beskrivits som förmågan att »fånga upp och förstå en annan män-niskas känslor och att vägledas av den förståelsen i kontakten med den andre« [14]. Att inte bara att vara lyhörd utan att aktivt visa den lyhördheten så att patienten uppfattar läkarens förståelse och stöd betonas i »Skills for communicating with patients« [15], en av de ledande internationella samtalsguiderna.
»De nödvändiga samtalen«
»De nödvändiga samtalen« är namnet på en kurs i samtalsträning för läkare som utvecklats vid Palliativt utvecklingscentrum i Lund inom ramen för den nationella cancerstrategin [16]. Kursen omfattar två dagar och innefattar praktisk samtalsträning med simulerade patienter (skådespelare) under strukturerad handledning i mindre grupper. Deltagarantalet är max 14 personer, baserat på väldokumenterade metoder i internationella kommunikationsutbildningar för läkare [6, 17, 18].
Kursen fokuserar på fyra konkreta samtalssituationer: att få en bra start på samtalet, att ge svåra besked, övergången till livets slutskede (så kallat brytpunktssamtal [19]) samt samtal om döden. Kärnan i arbetssättet och träningen ligger i att integrera den ofta komplicerade medicinska informationen, som är läkarens expertområde, med patientens emotionella, psykologiska och sociala förhållanden och behov.
Huvudområden för träningen är tydlig information och emotionellt bemötande. Deltagarna får tillgång till samtalsmallar för de olika samtalssituationerna (exempel se Fakta 1 och 2), med tydlig struktur och användbara fraser, samt verktyg för emotionellt bemötande. Träningssituationen är strukturerad med personliga lärmål, avgränsade lärmoment och verklighetsnära fall. Den läkare som tränar kan be skådespelaren gestalta de beteenden som läkaren vill träna på att möta, till exempel ilska, slutenhet, ifrågasättande med mera. Under själva träningssamtalet kan läkaren eller handledare göra ett stopp och tillsammans utvärdera hur det går och diskutera alternativa beteenden och fraser, och pröva igen. Feedback från skådespelare, kurskamrater och kursledare är viktiga pedagogiska redskap tillsammans med enskild och gemensam reflektion. Arbetssättet syftar till att i trygga former experimentera med förhållningssätt, fraser och kommunikationsverktyg (beteenden och handlingar) och få omedelbar återkoppling på hur de uppfattas av andra människor.
Emotionellt bemötande – ett av läkarens viktigaste verktyg
Samtal om livshotande sjukdom sker ofta med personer som är i kris eller kan försättas i kris under samtalet, även om det inte alltid behöver vara så. Emotionellt bemötande är därför en röd tråd genom »de nödvändiga samtalen« och ställs på sin spets när allvarlig information behöver diskuteras, till exempel ett dia-gnosbesked eller ett samtal om ändrad behandlingsinriktning, framför allt vid övergången till vård i livets slutskede.
Samtalsmallarna som används syftar till att steg för steg förbereda både läkaren och patienten på diskussionen om den allvarliga informationen (se Fakta 1 och 2).
På kursen brukar träningen framför allt fokusera på
- att utforska hur patienten uppfattar sin situation och sitt informationsbehov,
- att framföra komplicerad information tydligt och enkelt,
- att göra plats för patientens/närståendes reaktion och bemöta den.
Mallarna ger en struktur, men erfarenheten säger att samtalen i verkligheten böljar fram och tillbaka; fakta klarnar i små portioner eller inte alls, känslor väcks, klingar av och blossar upp igen. Att »rullgardinen går ner« framför patientens ögon, eller att patienten sammanbitet ifrågasätter provets riktighet eller läkarens kompetens, är reaktioner som många läkare känner igen. Förklaringen är kamp/flykt/frys-mekanismen som sätter den rationella förmågan ur spel och riktar kraften mot att bekämpa eller fly från det som upplevs som skrämmande. Först när den känslomässiga stormen har lagt sig och patienten återfått sin kognitiva förmåga går det att meningsfullt prata vidare om nästa steg (se Figur 1).
Somliga menar att förmågan att läsa av och bemöta patientens känslor är den viktigaste färdigheten att lära sig för läkare som arbetar med patienter med livshotande sjukdom [6].
En nyckel i samtalen är att vara tyst så att det blir plats för patientens reaktion och möta den [20]. Många läkare som kommer till våra kurser beskriver naturligt nog osäkerhet och oro inför vilka reaktioner som kan komma och efterfrågar verktyg för att strukturera samtalen och läsa av och möta patientens reaktioner.
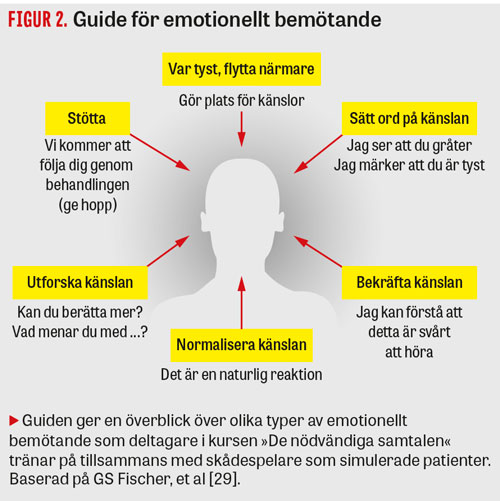
Svårt att läsa sig till emotionellt bemötande
Valet av bemötande sker utifrån patientens behov i stunden. Men det finns även guider för emotionellt bemötande (se Figur 2).
Det första steget kan vara att reglera det fysiska avståndet och med kroppsspråk, blick och ansiktsuttryck visa närvaro, uppmärksamhet och följsamhet till patientens reaktion. Nästa steg kan vara att sätta ord på och bekräfta känslor. Patienten kan behöva stöd och få höra att den egna reaktionen är begriplig och normal i denna situation. Andra behöver hjälp med frågor för att kunna sätta ord på sina känslor, och det finns de som föredrar att ta hand om sina reaktioner privat och snarare behöver stöd att hålla ihop sig i mötet med läkaren. För en del kommer fysisk beröring tidigt i ett sådant samspel medan det kommer långt senare för andra, eller är helt utanför deras bekvämlighetszon.
Hur emotionellt bemötande utförs i praktiken utifrån ett empatiskt förhållningssätt, alltså väglett av patientens behov i stunden, är svårt att lära sig teoretiskt eller läsa sig till. I samtalsträning går det att få detaljerad feedback på hur olika beteenden och formuleringar uppfattas av andra – att pröva sådant man kanske inte känner sig helt bekväm med och inte vill experimentera med i samtal med riktiga patienter.
När läkaren känner sig osäker eller saknar verktyg för emotionellt bemötande ligger det nära till hands att gripa efter den trygghet som ligger i expertrollen och den medicinska informationen. Risken är att patientens emotionella behov förbigås och att informationen inte går fram. Därmed inte sagt att medicinsk information saknar betydelse i detta skede, men det gäller att patienten är mottaglig. Emotionellt bemötande är ett av läkarens viktigaste verktyg för att lyckas med sin informationsuppgift.
Egna reaktioner
I den här typen av samtal väcks ofta läkarens egna reaktioner, och det sker även i samtalsträningen. Professionell hållning har beskrivits som ett förhållningssätt i vilket även självkännedom och självreflektion ingår [21]. Träningen har fokus på konkreta beteenden, och dessutom får deltagarna möjlighet att reflektera över hur till exempel föreställningar om hur han eller hon uppfattas kan ställa sig i vägen, oavsett om det gäller att möta känslor eller att uttrycka sig klart. Balansen mellan empati och distans brukar aktualiseras, samt strategier för att orka hålla bra samtal över tid.
Det är svårt att ändra personlighet, men det går att utveckla sitt förhållningssätt och lära sig nya beteenden och handlingar. Träningssamtalen ger deltagarna möjlighet att experimentera med olika beteenden för att hitta sin balans mellan medicinsk information och emotionellt bemötande.
Läkaren och teamet
I den kliniska verkligheten är läkaren del av ett team, där kontakt- eller specialistsjuksköterskan har en viktig uppgift i att ta initiativ till och medverka vid svåra samtal. Sjuksköterskan, och även undersköterskan, får ofta uppföljningsfrågor från patient eller närstående efter att samtalet har ägt rum. Läkaren har formellt huvudansvar för genomförandet av samtal som rör dia-gnos, samt inledande och avslutande av sjukdomsinriktad behandling. Därför riktar sig kursen »De nödvändiga samtalen« specifikt till läkare, med teorier och verktyg som avspeglar de situationer och ansvarsområden som är relevanta för dem. I framtiden avser vi skapa kurser i kommunikation och emotionellt bemötande för sjuksköterskor och undersköterskor, anpassade efter deras ansvarsområden och de situationer de ställs inför.
I verkliga samtal medverkar ofta även en eller flera närstående, men det är resurs-krävande att skapa helt verklighetstrogna simuleringar med många deltagare. Av praktiska och pedagogiska skäl har vi valt att fokusera på den enskilda läkarens möte med en patient eller en anhörig.
Effekter av samtalsträning
Det saknas en etablerad definition i litteraturen av vad samtalsträning för läkare är eller hur den ska utformas. Det råder inte konsensus om vilka utfall som ska mätas vilket gör det svårt att värdera effekter från olika studier mot varandra. Ett flertal forskare konkluderar att det behövs fler randomiserade kontrollerade studier inom området [22-25]. Det pågår för närvarande olika forskningsprojekt som avser att möta det behovet; ett exempel är SICP (Serious Illness Care Program) vid Harvard [26].
Våra utvärderingar av »De nödvändiga samtalen« visar att deltagarna sätter stort värde på att lära sig nya strategier och på möjligheten att reflektera över samtal och erfarenheter tillsammans med kollegor; träningsmomenten med handledning och feedback värderas högt.
Tidigare forskning har visat att personal med sämre kommunikationsförmåga uppnår bättre resultat med kommunikationsträning än de som redan har god kommunikationsteknik, vilket tyder på att alla kan lära sig kommunikationsfärdigheter [27, 28].
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Fakta 1. Spiges
Spiges är en komprimerad version av den etablerade samtalsmallen Spikes (a Six-step Protocol for Delivering Bad News) som ger en struktur för samtal om allvarlig information med patienter med livshotande sjukdom. Centrala träningsmoment i »de nödvändiga samtalen« är PI och GE, att värdera patientens förståelse och informationsbehov, ge tydlig information och möta patientens reaktion.
1. S – Starta
Förberedelser
Agenda
2. PI – Pejla in patienten
Vad tänker och känner patienten?
Är du redo för info?
Hur mycket info?
3. GE – Ge besked
Ge info – börja med varningssignal
Säg det enkelt
Läs av emotioner – bemöt med lyhördhet
4. S – Samla ihop
Nästa steg – behandling
Planering
Stäm av – vad har patienten tagit till sig?
Fakta 2. Vidga perspektivet
Vidga perspektivet är en vägledning för samtal om övergången till livets slutskede. Frågor som hjälper patienten och dess närstående att uttrycka sina värderingar och tankar om livskvalitet är ett sätt att nå fram till nya mål när sjukdomen går in i ett nytt skede.
- Var väl förberedd – påläst och mentalt redo
- Klargör den medicinska situationen – Spiges
Är patienten redo för nästa steg?
- Har du funderat på att det skulle kunna bli så här?
Vidga perspektivet
- När det nu har blivit så här, vad är viktigt för dig?
- Vad är du rädd för?
- Sammanfatta och föreslå åtgärder
– behandlingsmöjligheter och risker
- Gör en plan som möter patientens mål och värderingar
– eventuella behandlingsbegränsningar