Psykisk ohälsa i samband med graviditet och under spädbarnsperioden är vanligt och har negativa konsekvenser för mor, barn och familj.
Många kvinnor med perinatal psykisk ohälsa saknar i dag adekvat stöd och behandling.
Kvinnor med känd psykisk sjukdom har ökad risk att återinsjukna i den perinatala perioden, ibland i en dramatisk sjukdomsbild.
Riktad screening för depression och ångestsyndrom behöver vidareutvecklas och leda till tidig intervention.
Integrerat samarbete mellan psykiatri, obstetrik och barnsjukvård leder till minskade risker för mor och barn.
I internationell jämförelse har Sverige stort utvecklingsbehov av integrerade samarbetsmodeller med perinatalpsykiatrisk kompetens.
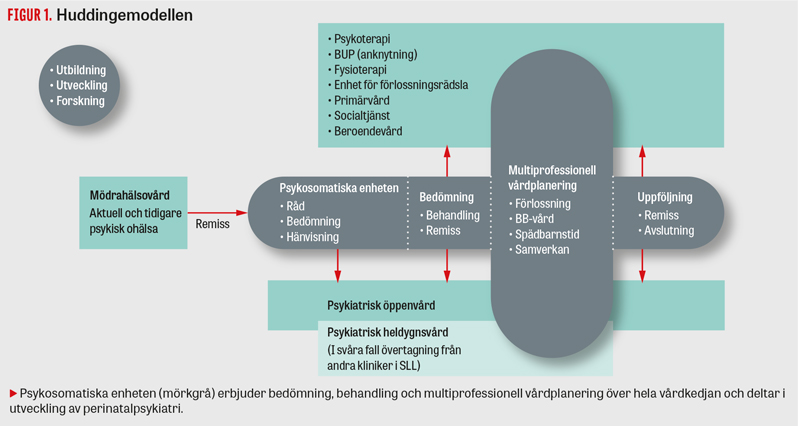
Figur 1.
Psykisk sjukdom i den perinatala perioden finns beskrivet i facklitteraturen redan i mitten av 1800-talet. Fokus låg då på insjuknandet i akut psykos i anslutning till förlossning. Den franske psykiatern Louis-Victor Marcé presenterade år 1858 områdets första vetenskapliga avhandling [1]. Ökad kunskap om att också andra psykiska sjukdomstillstånd är vanliga bland gravida och nyförlösta kvinnor [2, 3] samt att dessa kan ha påtagliga negativa effekter på foster- och barnutvecklingen [4] har lett till utformningen av subspecialiteten perinatalpsykiatri [5-7]. Insikten om behovet av att integrera multiprofessionell kunskap och implementera samverkan mellan olika professioner inom kvinno- och barnklinik, primärvård samt vuxen- och barnpsykiatri för bästa möjliga vård av mor och barn har utmynnat i utvecklingen av olika subspecialiserade vårdmodeller. Medan ett antal länder såsom Storbritannien, Frankrike, Belgien, Nya Zeeland och Australien [8] sedan många år erbjuder specialiserad heldygnsvård vid så kallade mother-baby units, där mor och barn samvårdas även då mamman drabbats av allvarlig psykisk sjukdom, har andra länder utvecklat specialiserade dagvårds- och öppenvårdsenheter, multidisciplinära primärvårdsbaserade team eller konsultationspsykiatriska modeller [5, 9-13]. Sverige och Danmark hamnar i bottenplacering i en internationell kartläggning av utbyggnad av länders perinatalpsykiatriska verksamheter [5].
Syftet med denna artikel är att ge en överblick av perinatala psykiatriska tillstånd samt genom beskrivningen av verksamheten vid Karolinska universitetssjukhuset Huddinge ge ett exempel på en subspecialiserad svensk vårdmodell.
Perinatala psykiska sjukdomar
I Sverige föds cirka 115 000 barn per år [14]. Flertalet nyförlösta kvinnor upplever en känslomässig instabilitet de närmsta dagarna efter förlossningen, så kallad post partum blues [7]. Tillståndet stabiliseras vanligen inom en vecka men kan vara en riskfaktor för utveckling av depressions- och ångesttillstånd [7, 15]. Egentlig depression förekommer hos 5–9 procent av kvinnor efter förlossningen [2, 16]. Om lindrigare depressiva tillstånd inkluderas rapporteras att 10–20 procent av kvinnor i den perinatala perioden är drabbade. Tillståndet kan obehandlat vara långvarigt – en tredjedel av kvinnor med perinatal depression har fortfarande signifikanta symtom vid barnets ettårsdag [2]. Ofta har den så kallade postpartumdepressionen börjat redan under graviditeten. Olika riskfaktorer har identifierats, till exempel livsstress, bristande stöd, tidigare depression och ångest samt somatisk sjukdom [2]. Ångestsyndrom är minst lika vanliga post partum som depressioner, med en prevalens på 8,6 procent, och uppträder ofta tillsammans med depression [2, 17]. Posttraumatiskt stressyndrom som uppstår efter en traumatisk förlossning (1–2 procent) har särskilt uppmärksammats under senare tid [2]. Postpartumperioden är också en högriskperiod för svåra psykiska sjukdomar. Risken för såväl affektiva skov som postpartumpsykos (som drabbar cirka 1–2 per 1 000 förlösta kvinnor [18]) är påtagligt ökad hos kvinnor med känd bipolär sjukdom, särskilt efter utsättning av stämningsstabiliserande behandling [19]. Kvinnor med kroniska psykossjukdomar har också en ökad risk att drabbas av psykos post partum [3]. I Sverige är suicid en av de vanligaste dödsorsakerna under graviditet och året efter barnets födelse (3,7/100 000 levande födslar) [20]. Tidigare suicidförsök är en viktig riskfaktor, men en fjärdedel av kvinnorna som suiciderar har inte haft någon vårdkontakt inom psykiatri och mödravården har inte uppmärksammat några tecken på psykisk ohälsa. I sällsynta fall förekommer också utvidgat suicid, då kvinnan tar sitt barn med sig i döden, eller infanticid då endast barnet dör [21].
Psykiska sjukdomar – som således drabbar cirka 20 000 kvinnor i Sverige per år om lindrigare tillstånd inkluderas – påverkar moderns förmåga att ta hand om sitt barn, parrelationen och livskvaliteten [16, 22]. Barnets utveckling kan påverkas redan intrauterint, eventuellt relaterat till effekter på den fetala stressaxeln [4]. Tidig födsel, låg födelsevikt och neonatala komplikationer är vanligare hos barn till mödrar med psykiska sjukdomar under graviditeten [4]. Enligt studier av stora födelsekohorter har maternell psykisk sjukdom också långtgående konsekvenser för barnen, som löper en ökad risk att själva drabbas av psykiska sjukdomar i ungdomen eller som vuxen [4].
Screening, diagnostik och behandling
Då nästan alla blivande och nyförlösta kvinnor kommer i kontakt med mödra- och barnhälsovård har vi i Sverige en unik chans att upptäcka perinatal psykisk ohälsa. Detta ställer höga krav på kunskap hos vårdpersonal, då det för kvinnan själv kan vara svårt att känna igen psykisk ohälsa under en period när ökad stress, trötthet och kroppsliga besvär är vanligt förekommande.
Riktad screening för depression med Edinburgh postnatal depression scale [23] är etablerad inom barnhälsovården, där barnsjuksköterskor är särskilt utbildade. Screeningen introduceras nu också inom mödrahälsovården på olika håll i Sverige [24]. Mödrahälsovården har dessutom en viktig roll i att identifiera kvinnor som har en ökad risk att insjukna i svåra sjukdomstillstånd efter förlossningen. Riskpatienter behöver skyndsamt få tillgång till en diagnostisk bedömning och evidensbaserad behandling hos kliniker med aktuell kunskap om perinatala psykiska tillstånd [5].
Det finns evidens för psykologisk behandling av framför allt postpartumdepression [2], men läkemedelsbehandling bör inledas då den är indicerad [25]. Den farmakologiska behandlingen av psykisk ohälsa under graviditet och postpartumperiod väljs utifrån sjukdomens art och grad på samma sätt som utanför den perinatala perioden [26, 27]. Vid all läkemedelsbehandling under graviditet ska en noggrann risk–nyttaanalys göras, där risker med behandling får vägas emot risker med obehandlad sjukdom [27, 28]. Helst ska detta ske redan före graviditeten. De flesta antidepressiva preparat är kompatibla med graviditet och amning, och att avstå från farmakologisk behandling, om en sådan är indicerad, medför ofta större risk än behandlingen i sig [2, 3, 29]. Kunskapsläget om effekt på foster och barn är mer osäkert vid behandling med stämningsstabiliserande läkemedel som till exempel litium eller antipsykotiska läkemedel, men riskerna med obehandlad bipolär sjukdom eller psykossjukdom är avsevärda och indikationen för fortsatt läkemedelsbehandling är stark [3]. Webbplatsen janusinfo.se, med information från Läkemedelskommittén i Stockholms län och länkar till bland annat relevanta regionala vårdprogram, tillhandahåller aktuell information.
Eftersom perinatala psykiska sjukdomar kan ha långtgående konsekvenser inte bara för modern utan även för barnet och anhöriga behövs i många fall tätt samarbete mellan olika professioner och samhällsinstanser. En sammanhållen multiprofessionell vårdkedja från graviditet till postpartumperiod är en förutsättning för adekvat behandling och stöd.
Huddingemodellen – ett exempel på liaisonarbete
Vid Karolinska universitetssjukhuset Huddinge pågår ett integrerat multidisciplinärt samarbete mellan obstetrik och psykiatri (Psykiatri Sydväst) sedan 2006, kallat psykosomatiska enheten. Samarbetet startade som en konsekvens av ett tragiskt fall av suicid på BB. Tack vare den perinatala forskningen som bedrivits på sjukhuset sedan 1980-talet [30, 31] kunde denna tragedi bli startpunkten för nya samarbetsformer.
Konsultenheten vid Psykiatri Sydväst bistår med psykiater samt psykiatrisjuksköterska (20 procent tjänst). Tillsammans med barnmorska med psykiatrisk vidareutbildning och vid behov obstetriker träffas teamet en gång per vecka. Psykosomatiska enheten hanterar cirka 250 remisser årligen gällande gravida kvinnor med psykiska symtom och ofta svår psykosocial situation. Detta motsvarar drygt 5 procent av förlossningarna vid sjukhuset. Psykosomatiska enheten ska i första hand vara ett stöd för mödrahälsovård, förlossning och BB, men hanterar även remisser från primärvården och psykiatrin. Vid psykosomatiska enheten görs en psykiatrisk bedömning, och behandling kan initieras. Patienterna slussas till rätt vårdnivå och en vårdplan upprättas för förlossning och BB-vård. Kvinnor som har kontakt med psykiatrin får träffa en barnmorska för förlossningsplanering, men ska i övrigt följas av sin ordinarie behandlare och psykiater (se Figur 1). Den psykiatriska planeringen för förlossningstid och BB-vård, till exempel avseende medicinering och amning, integreras i den obstetriska förlossnings- och eftervårdsplaneringen (se Fakta 1).
Psykiatrisjuksköterskan vid enheten deltar i de geografiskt närbelägna tvärprofessionella samverkansteam som finns i alla stadsdelar i Stockholms län. Samverkansteamen består av representanter från mödra- och barnhälsovård, psykiatri, BUP och socialtjänst. Syftet är att kartlägga behov av behandlings- och stödinsatser för modern och det väntade barnet så tidigt som möjligt. De svårast sjuka kvinnorna kan ha svårigheter att vårda sina barn. Att redan före förlossningen initiera kontakt med socialtjänst leder då till en mer långsiktig planering för stödinsatser i hemmet eller i vissa fall utredningshem eller fosterfamilj i stället för dramatiska åtgärder under jourtid efter förlossningen.
Etableringen av samarbetet mellan psykiatri, obstetrik och neonatalvård i kombination med klinikernas lokalisation på samma sjukhusområde har lett till att Psykiatri Sydväst har fått ta emot höggravida, svårt psykiskt sjuka kvinnor för inneliggande vård från andra psykiatriska kliniker i Stockholmsområdet under de senaste 10 åren, varvid psykosomatiska enheten bistår i samordning av maternell och neonatal vård.
Kunskapsnivån gällande psykisk problematik har ökat väsentligt bland personal på förlossning och BB. Barnmorskor och obstetriker är uppmärksamma på symtom tydande på psykisk ohälsa, och eventuella risker för mor och barn fångas upp tidigare. Det integrerade arbetet har också stimulerat till kunskaps- och vårdutveckling inom det perinatalpsykiatriska området som Stockholms läns landstings regionala vårdprogram om perinatal psykisk ohälsa [32] och Läkemedelsverkets behandlingsrekommendation av depression och ångestsyndrom i samband med graviditet och amning [27, 29].
Sammanfattning och utvecklingsbehov
Socialstyrelsen utgav 2017 rapporten »Vård efter förlossning – En nationell kartläggning« [33].
I rapporten betonas vikten av att
- Stärka kvinnors hälsa och sträva efter jämlik, jämställd och kunskapsbaserad vård.
- Öka kunskap och utbildning för personal i hela vårdkedjan om psykisk ohälsa och sjukdom i samband med graviditet och förlossning.
- Utveckla kunskapsstöd för vården med riktlinjer och rekommendationer.
- Skapa kontinuitet i vårdkedjan.
Jämfört med särskilt de anglosaxiska länderna är utvecklingen av perinatalpsykiatrin i Sverige fortfarande i sin linda – endast ett fåtal kvinnor i Sverige har tillgång till specialiserad perinatalpsykiatrisk kunskap, vård och behandling.
Vi har dock kommit en bit på vägen, kunskap om psykisk ohälsa i den perinatala perioden växer och screening för depression etableras i allt större omfattning. Däremot är identifiering av kvinnor med perinatala ångestsyndrom mindre utvecklad både i Sverige och internationellt, trots att prevalensen är minst lika hög som för depression [34]. Tillgången till anpassad psykologisk behandling behöver utvecklas för att tillskapa alternativ till farmakologisk behandling under graviditet i de fall det är ändamålsenligt.
Multiprofessionellt teamarbete enligt Huddingemodellen, som kombinerar bedömning och behandling med indirekt arbete genom kommunikation med andra vårdgivare och stödinstanser, kan vara ett kostnadseffektivt arbetssätt för att öka tillgång till specialiserad perinatalpsykiatrisk vård.
Med tanke på att psykisk ohälsa under och efter graviditet kan påverka barnets utveckling upp till vuxenåldern så kan förbättrad identifikation och behandling av perinatala psykiska sjukdomar bli en möjlighet att minska bördan också av psykiska sjukdomar i den kommande generationen.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Fakta 1. Innehåll i förlossnings- och eftervårdsplanering som riktar sig till vårdgivare på förlossning och BB
Allmän information: till exempel psykiatrisk diagnos, läkemedelsbehandling, aktuell psykiatrisk vårdgivare.
Information om särskilda åtgärder under förlossningen: till exempel avseende behov om adekvat hydrering och seponering av litiumbehandling under pågående förlossning för att undvika litiumintoxikation hos mor och barn samt vikten av återinsättning och planerad dosering för att undvika insjuknande hos modern.
Information om särskilda åtgärder under BB-vistelse: till exempel att prioritera sömn, att initiera psykiatrisk bedömning, att kontrollera litiumnivåer i serum och att undvika dopaminagonister för amningsnedläggning om kvinnan har risk för utveckling av psykos.
Information om åtgärder i samband med utskrivningsplanering från BB: till exempel kontakt med barnavårdscentral för tidigt hembesök, socialtjänst och bokning av psykiatrisk återbesökstid.





















