Konsultationspsykiatri är ett väletablerat begrepp för psykiatriska insatser på begäran av somatisk sjukvård. Vid liaisonpsykiatri sker arbetet i team tillsammans med somatiken och är proaktivt.
Evidensen för att konsultation–liaisonpsykiatri är både kliniskt och kostnadsmässigt effektiv har ökat betydligt på senare år.
Olika verksamhetsmodeller för olika kontexter är beprövade.
För att svensk sjukvård ska kunna hämta in andra länders försprång på det här området behöver beslut fattas om prioritering och anpassning av ersättningssystem.
Psykiatri/psykologi måste integreras i somatisk vård om visionen om personcentrerad vård ska få substans.
Figur 1
Psykologisk och psykiatrisk vård och behandling av människor med kroppsliga sjukdomar och besvär har egentligen alltid varit en del av god medicinsk praxis. Biomedicinens spektakulära framgångar i diagnostik och behandling under 1900-talet kom tyvärr att skjuta undan psykologiska aspekter inom somatisk medicin. Psykiatrin å andra sidan utvecklades parallellt bort från medicinen. Så sent som på 2000-talet talade man i Sverige om att helt flytta iväg psykiatrin från somatiska akutsjukhus.
Konsultationspsykiatri skapades för att överbrygga denna klyfta. Redan på 1930-talet började amerikanska psykiatrer som anlitades för bedömningar på somatiska avdelningar forma ett kunskapsfält som fick beteckningen »consultation-liaison psychiatry« (CLP), som fortfarande är den internationella benämningen.
En allt större del av sjukvården utförs i primärvård, som kommit att bli första linjens psykiatri. Det finns utvecklade modeller för samverkan mellan psykiatri och primärvård.
I den här artikeln ges en översikt över var området står i dag.
Samtidiga psykiska besvär ger höga kostnader
Inneliggande patienter i somatisk vård har ofta psykiska besvär utan att det upptäcks [1]. Internationella studier landar på prevalenser runt 25 procent totalt och >50 procent hos äldre patienter [2]. Denna samsjuklighet leder till längre vårdtider bl a på grund av att psykiska symtom feltolkas eller inte uppfattas, följsamhetsproblem och svårigheter i omvårdnaden [3].
Patienter med kroniska sjukdomar som cancer [4], hiv [5], diabetes [6] och hjärtsvikt [7] lider oftare av exempelvis depression, men vården har inte anpassats till det när överlevnaden ökat [8]. Följden är sämre livskvalitet men även risk för sämre följsamhet till somatisk behandling [9]. Detta ska tas om hand på specialistmottagningar eller i primärvården.
De svårast psykiskt sjuka dör fortfarande 15–20 år tidigare än andra, huvudsakligen till följd av somatiska sjukdomar [10]. Primärvården möter de flesta patienter med ångest och depression, men alltför många får inte rätt diagnos och behandling [11].
En i Sverige närmast negligerad patientgrupp är de som återkommande söker för kroppsliga besvär som inte kan förklaras medicinskt, eller med en modern term »funktionella somatiska besvär« (se artikeln av Carl Sjöström i detta tema). Man har uppskattat att 10–15 procent av vuxna patienter i dansk primärvård söker för sådana problem [12], i specialistvård nästan dubbelt så stor andel [13]. Dessa patienter riskerar att utsättas för vårdskador i samband med fruktlösa försök till behandling [14].
Det här medför också höga sjukvårdskostnader. Brittiska National Health Service (NHS) har beräknat att 10 procent av de somatiska sjukhusens totala kostnader hänger samman med samsjuklighet i form av psykiska besvär. Om man adderar kostnaderna för medicinskt oförklarade besvär stiger andelen till 15 procent [2].
Nivåer av sjukhusbunden konsultation–liaisonpsykiatri
I princip utövas konsultation–liaisonpsykiatri på likartat sätt i olika länder, oavsett hur sjukvården finansieras respektive organiseras (Fakta 1). I ett antal länder har området fått status av subspecialitet inom psykiatrin, och internationella kongresser hålls regelbundet [15]. Svenska psykiatriska föreningen har en subsektion för konsultationspsykiatri.
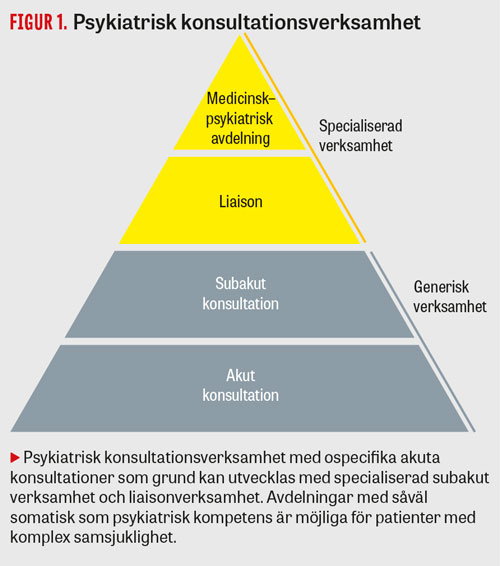
I en artikel i Läkartidningen 2015 beskrevs sjukhusbunden konsultation–liaisonpsykiatri som fyra nivåer i en pyramid [16] (Figur 1).
I vårt land är konsultationspsykiatri ofta liktydigt med den akuta konsultationen, då snabbhet och tillgänglighet dygnets alla timmar prioriteras (nivå 1). Uppdraget utförs i Sverige nästan uteslutande av läkare under utbildning, kopplat till jourorganisationen. På nivå 2, den subakuta konsultationen, rör det sig om insatser som kräver mera förberedelser, journalgenomgång, intervju med behandlande läkare och sjuksköterska och kanske sökning i den medicinska litteraturen. Personkontinuitet och specialiserade kunskaper är faktorer som den somatiska motparten då kräver för att uppskatta tjänsten.
Få sjukhus i Sverige har tillgång till mer än akuta psykiatriska konsultationer. Ett undantag finns vid Karolinska universitetssjukhuset Huddinge, som via Psykiatri Sydväst sedan 20 år har en särskild enhet för subakuta konsultationer och liaisonpsykiatri, som är den tredje nivån i pyramiden. Liaison innebär att konsultationspsykiatrin arbetar integrerat med andra professioner i samma somatiska verksamhet (Fakta 2, fall 1).
Med utgångspunkt i de psykiatriska behoven för hivpatienter har man på Karolinska universitetssjukhuset Huddinge successivt kunnat bygga upp samarbete kring bl a patienter med neurologiska symtom (se artikeln av Marie Bendix och Ulla Lindbom i detta tema) och specialistmödravård (se artikeln av Margareta Blomdahl Wetterholm et al i detta tema). Dessutom finns möjlighet till poliklinisk uppföljning av somatiskt samsjukliga patienter.
En intressant utveckling är nya roller för psykiatrisjuksköterskor, som med närvaro inom somatiken kan ge sina somatiska kollegor handfast stöd i omhändertagandet av patienter med beteendestörning (Fakta 2, fall 2) [17]. Exempel från andra sjukhus är när psykiatrer, psykologer och psykoterapiutbildade sjuksköterskor arbetar i team inom smärtsjukvård och onkologi (se artikeln av Kjell Bergfeldt och Monika König i detta tema). Då finns en naturlig möjlighet att, förutom att behandla patienten, påverka somatisk utredningsgång, omvårdnad och behandling. Sådana team är en förutsättning för att riktad screening av exempelvis depression bland somatiska patienter ska vara meningsfull.
»Med-psych units« är vårdavdelningar för patienter som har ett avancerat behov av somatisk sjukvård men som samtidigt kräver framför allt omvårdnadsinsatser av psykiatriskt slag [18]. Några olika modeller finns, från inriktning mot akuta psykiatriska tillstånd (Rochester [New York, USA]) och avdelningar med även elektiv intagning (Iowa [USA] och Maastricht [Nederländerna]) till avdelningar för patienter med komplexa medicinskt oförklarade besvär (Leeds [Storbritannien]) [19]. Vid Nya Karolinska Solna har det tidigare planerats för en medicinsk–psykiatrisk avdelning.
Samverkan med primärvården behöver utvecklas
Psykiatrins samverkan med primärvården ser olika ut i olika landsting men behöver enligt många utvecklas [20]. Internationellt finns ett flertal strukturerade modeller [21]. Martin Rödholm et al beskriver i en artikel i detta tema modellen »collaborative care« (samarbetsvård – psykisk hälsa), som enligt Statens beredning för medicinsk och social utvärdering (SBU) har tillräcklig evidens för effekt på psykiska störningar vid samtidig somatisk sjukdom hos patienter i primärvården [22].
Forskning tyder på effekt på psykisk och somatisk hälsa
De potentiella vinsterna av en utbyggd och välfungerande verksamhet med konsultation–liaisonpsykiatri är
- förbättrade psykiatriska och somatiska utfall
- förbättrad patienttillfredsställelse med vården
- ökad kostnadseffektivitet för somatisk vård
- ökad psykologisk kompetens hos somatisk personal
- ökad patientsäkerhet.
Forskning tyder på att interventioner med konsultation–liaisonpsykiatri har effekt på patienters psykiska respektive somatiska hälsa [23], men många studier har varit deskriptiva eller haft metodbrister [24, 25]. Det gäller också studier av patienters och personals tillfredsställelse med insatserna [26].
Konsultationspsykiatriska patienter tar per definition del också av interventioner från andra håll, varför rigorös metodik som används för interventioner bestående av endast en komponent sällan kunnat användas. Dessutom syftar interventionerna ofta till flera saker samtidigt, exempelvis att påverka diagnostisk utredning, psykiska symtom, omvårdnad och följsamhet till somatisk behandling. Särskilt för patienter med de mest komplexa tillstånden är det svårt att kvantifiera det bidrag som ett biopsykosocialt synsätt ger i den biomedicinska kontexten [17].
För väldefinierade somatiska diagnoser (diabetes, hjärtsjukdom, cancer) har det varit lättare att påvisa positiva effekter på psykiatrisk symtombörda [21] och i vissa fall även på somatiska utfall (diabetes) [6].
Det finns skäl att tro att en välfungerande konsultation–liaisonpsykiatrisk verksamhet kan leda till lägre sjukvårdskostnader [23].
Kortare vårdtider och nöjdare patienter och personal
Arbetssättet RAID (rapid assessment intervention and discharge) introducerades i Birmingham 2009 och innebär snabb högkvalitativ bedömning genom konsultation–liaisonpsykiatri av utvalda patienter snarast efter ankomst till sjukhus. Förutsättning är ett välbemannat konsultationspsykiatriskt team med sjuksköterskor som bas. Den första utvärderingen genomfördes av London School of Economics och visade att sjukhusets utgifter minskade med 4 pund för varje pund som verksamheten kostade [27].
RAID har senare rekommenderats av NHS och införs vid allt fler akutsjukhus [28, 29]. Efterföljande utvärderingar av dessa verksamheter har kunnat bekräfta resultaten med ett något lägre ekonomiskt utbyte, uppskattningsvis 1:2,5 på varje investerat pund [30, 31]. De stora vinsterna fås för äldre patienter, främst genom kortare vårdtider. I rapporterna framhålls att de sekundära vinsterna potentiellt är stora i form av högre kvalitet på behandling, bemötande och omhändertagande av utsatta patientgrupper och högre tillfredsställelse hos patienter och somatisk personal; personalutbildning ingår i paketet.
Även från Nordamerika kommer nu studier som visar på förkortade vårdtider som effekt av konsultation–liaisonpsykiatri [32, 33]. En nyckel till mätbara effekter verkar vara att verksamheten är proaktiv. Att patienterna identifieras och behandlas tidigt under inläggningen är av betydelse [23, 34], men troligen även att det multidisciplinära teamet följer patienterna aktivt, handleder somatisk omvårdnadspersonal och hjälper till i handläggning av patienter med komplexa tillstånd [33].
Ytterligare kunskap är på väg från en pågående engelsk randomiserad kontrollerad multicenterstudie av effekten av proaktiv konsultation–liaisonpsykiatri [35].
Konsultationspsykiatri ger också nytta för somatisk personal, vilken är svårare att mäta men likafullt viktig: närvaron av psykiatrisk kompetens bör leda till ökad förmåga att bemöta patienter med beteenden som försvårar vårdarbetet, likaså ökad etisk medvetenhet i frågor som gäller frivillighet och tvång respektive rätt att avstå behandling [36].
Förebild i framtidens personcentrerade sjukvård
Mot bakgrund av att de största riskerna för patienterna inom dagens sjukvård har med bristande samverkan att göra kan själva essensen i konsultation–liaisonpsykiatrins arbetssätt (samarbete, kommunikation och integration av olika synsätt) tjäna som förebild i framtidens personcentrerade sjukvård [37].
Konsultationspsykiatriska (sub)akuta insatser vid behov är förvisso nödvändiga, men för att konsultationspsykiatri ska kunna ge ett mervärde måste proaktiv konsultation–liaisonpsykiatri etableras. I mindre skala kan det ske genom avtal på verksamhetsnivå, men för full effekt krävs att multiprofessionella team inrättas med vidareutbildade psykiatrer, psykiatrisjuksköterskor respektive psykologer och ibland fysioterapeuter (när sådana inte finns i närliggande verksamhet).
Olika arbetsmodeller behöver utvecklas för olika kontexter, och utvärdering kan med fördel ske enligt Royal College of Psychiatrys rekommendationer att prestation och utfall beskrivs i flera dimensioner så att modellernas fulla potential kan fångas [26]. Sådana verksamheter måste kvalitetssäkras, exempelvis enligt det system som Faculty of Liaison Psychiatry i England skapat [38].
Också forskningsmässigt har konsultation–liaisonpsykiatri varit eftersatt i Sverige. Detta gäller dock inte för primärvårdens och smärtsjukvårdens del, där psykologin har gjort sitt intåg i och med KBT-baserade metoder. Modeller liknande »samarbetsvård – psykisk hälsa« (collaborative care) har stora möjligheter att närma psykiatrin och primärvården till varandra. Potentialen för internetbaserade metoder anar vi bara.
Det är svårt att se hur en äkta personcentrerad vård ska kunna undgå att bättre integrera psykologi, psykiatri och somatik. För att detta ska bli möjligt måste ersättningssystem och organisation anpassas så att samarbete och utveckling uppmuntras och inte som i dag motverkas. Sannolikt behövs en kombination av olika finansieringsmodeller, från centrala och anslagsfinansierade för högspecialiserade liaisonverksamheter till lokala och prestationsbaserade för generiska verksamheter. Här finns olika förutsättningar regionalt och lokalt, och besluten ligger hos politiker och beställare.
Sjukvården kan så länge låta sig inspireras av de goda exempel som finns, skapa samarbeten och lokalt göra de erfarenheter som behövs för att förändringen ska bli möjlig.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Fakta 1. Konsultationspsykiatrins expertområden
- Psykiatriska tillstånd vid somatisk sjukdom
- Psykiatriska patienter med allvarlig somatisk sjukdom
- Patienter med komplexa tillstånd (patienter med flera interagerande sjukdomstillstånd och psykiska/beteendemässiga problem [17])
- Organisk psykiatri
- Psykofarmakologi vid somatisk sjukdom
- Funktionella somatiska symtom
- Beslutsförmågebedömning
- Psykologiska reaktioner på somatisk sjukdom/skada
Fakta 2. Fallbeskrivningar
Fall 1
Vårt första fall gäller en man med akut magblödning. Han gastrektomerades, men på grund av fortsatta smärtor och ångest steg doserna av opioidanalgetika och anxiolytika. Patienten utvecklade opioidrelaterade mag–tarmbesvär (»narcotic bowel syndrome«) samt sepsis flera gånger. Konsultationspsykiater fick en oundgänglig roll i koordinationen av inneliggande somatisk vård för nedtrappning av läkemedel.
Fall 2
Vårt andra fall gäller en kvinna som utreddes för bl a polyneuropati. Upprepade konflikter och problem i omvårdnaden föranledde kontakt med konsultationspsykiatrin, som konstaterade misstänkt autism. Med konsultationssjuksköterskas stöd i hur patienten borde bemötas kunde utredningen fullföljas och patienten skrivas ut.