Psykiska problem är extremt vanliga hos patienter i somatisk sjukvård men upptäcks sällan och förblir oftast obehandlade.
Bättre omhändertagande av psykisk sjuklighet och ohälsa i somatisk vård kan förbättra vårdens psykologiska kvalitet och reducera kostnaderna.
Konsultationspsykiatri innebär psykiatrisk och psykologisk intervention för patienter med somatiska sjukdomar och symtom. Internationellt tar utvecklingen av organisation och klinisk praktik just nu ett kvalitativt språng. I Sverige har utvecklingen varit svag men mycket talar för att ett genombrott är på väg.
Konsultationspsykiatrins arbetssätt rimmar väl med framtidens värdebaserade sjukvård med patienten i centrum.
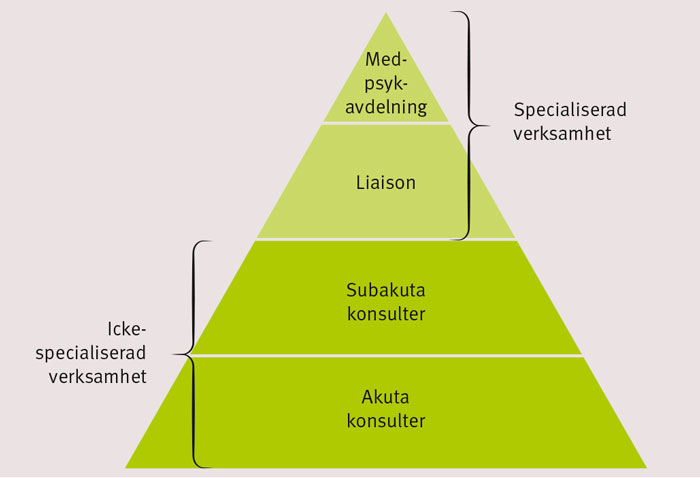
Figur 1. Framgång för psykiatrisk konsultationsverksamhet innebär stegvis uppbyggnad, från dagens ospecifika akuta konsulter till specialiserad subakut och liaisonverksamhet. Avdelningar med såväl somatisk som psykiatrisk kompetens är möjliga för patienter med komplex samsjuklighet.
Av historiska skäl har psykiatrin separerats från resten av medicinen, både kunskapsmässigt och sjukvårdsmässigt. Med dagens ledord som »nätverkssjukvård« [1] och »värdebaserad vård« [2] återupptäcks betydelsen av psykologi och psykiatri inom den somatiska sjukvården. Det finns flera skäl till det.
Somatikens behov av psykiatri och psykologi
Det finns i dag en närmast överväldigande kunskap om behovet av ökade psykologiska/psykiatriska insatser inom somatisk sjukvård. Omkring en fjärdedel av inneliggande patienter i somatisk vård har psykiska problem [3], men dessa upptäcks sällan [4]. Det finns ett samband mellan psykiska faktorer och sämre utfall för somatisk behandling [5]. Exempelvis har hjärtpatienter med depression 50 procent fler allvarliga incidenter än dem utan depression [6]. Åldern på akutsjukhusens patienter blir allt högre och med det ökar prevalensen av konfusion och reaktiva psykiatriska tillstånd [7]. För äldre patienter har samsjukligheten visats ge längre vårdtider och ökad risk för institutionalisering [8].
Medicinens framsteg leder till allt fler patienter med komplexa sjukdomar och behandlingsregimer som påverkar hjärnan både direkt och via psykologiska mekanismer. Den ökade överlevnaden i HIV och många cancersjukdomar leder till nya psykosociala utmaningar [9]. Till detta kommer patientgruppen med medicinskt oförklarade symtom, som snarast tycks öka [10] och som är oerhört resurskrävande och alltför sällan får adekvat hjälp [11]. De flesta patienter med psykiska besvär möts dessutom av primärvården och inte psykiatrin [12]. Slutligen har det blivit svårare att ignorera att de allvarligast psykiskt sjuka har svårt att nås av god somatisk vård [13].
Konsultationspsykiatri – fyra nivåer
Utvecklingen inom det kunskapsområde som i Europa kallas consultation liaison psychiatry (konsultation–liaisonpsykiatri) har under senare år tagit ett kvalitativt språng. Särskilt i Storbritannien och Nederländerna sker förändringen snabbt, och i England, Tyskland och Frankrike finns speciell vidareutbildning. Utvecklingen underlättas av en strid ström av brittiska rapporter som sammanfattar hittillsvarande studier och erfarenheter [4, 5, 7, 13-15]. Royal College of Psychiatrists står också för kvalitetsgranskning och certifiering av brittiska verksamheter med konsultation–liaisonpsykiatri [16].
Schematiskt kan man beskriva konsultation–liaisonpsykiatrins arbetsfält i form av en pyramid (Figur 1). Framställningen bygger på det stora sjukhusets situation men gäller för tillämpliga delar i princip även mindre sjukhus.
Avgörande för acceptans inom den somatiska vården är att konsultverksamheten direkt handlägger akuta frågeställningar gällande patienter med suicidalitet, våldsamhet, psykos, beroende eller andra allvarliga beteendestörningar. Tillgänglighet och snabb respons är här viktigast, liksom förmåga att hantera tvångsvårdslagstiftning med vårdintygsförfarande och övertagningar. Alla somatiska akutsjukhus har någon konstruktion för detta, ofta genom samarbete med en psykiatrisk akutmottagning.
Utöver akuta remisser kan man också ha en subakut verksamhet (nivå 2) med en responstid på en eller flera dagar. Acceptansen på den här nivån bygger främst på bevisad personlig kontinuitet och kompetens inom det område konsultationen gäller. Erfarenhetsmässigt handlar ärendena ofta om tillstånd med ångest och depression, konfusion, läkemedelsfrågor och psykologiska reaktioner på svår sjukdom. Här bör även finnas en mottagningsverksamhet för polikliniska uppföljningar samt för remisser från somatiska specialistmottagningar för patienter med sammanvävd somatisk och psykisk problematik eller med somatisk sjukdom och behandling som kräver specialkunskaper som den reguljära psykiatrin har svårt att stå till tjänst med.
Att arbeta i liaison (nivå 3) betyder att olika specialiteter är integrerade i samma verksamhet. Det innebär en större möjlighet att medverka i diagnostisk utredning och behandling, liksom att påverka psykologiska faktorer i vårdarbetet. Verksamheter av det här slaget har ofta uppstått oberoende av psykiatrisk verksamhet, vanligast inom smärtteam; vid exempelvis Karolinska universitetssjukhuset finns en omfattande psykologverksamhet som del av det somatiska sjukhuset. Andra exempel är de psykoonkologiska verksamheterna med specialutbildade sjuksköterskor och terapeuter, förutom psykiatrer.
»Med-psychunits«, vårdavdelningar för patienter med kombinerad somatisk och psykiatrisk sjuklighet (nivå 4), har hittills inte funnits i Norden. Väletablerade avdelningar finns sedan många år i till exempel Leeds och Maastricht, och utvärderingarna visar på så goda resultat att konceptet nu sprider sig [17, 18]. Antalet patienter i denna vårdform är litet men dessa är desto tyngre vad gäller sjukdomsduration och belastning på vårdapparaten.
För primärvården finns flera beprövade samarbetsmodeller, med såväl direkt patientkonsultation på vårdcentralerna som indirekt konsultation med primärvårdsläkare i grupp eller enskilt [19].
Effekter av konsultationspsykiatri
Klinisk erfarenhet och sunt förnuft talar till konsultationspsykiatrins fördel. Men området är svårt att studera på grund av heterogena patientgrupper med samtidiga somatiska och psykiatriska symtom och sjukdomar. Givet samsjukligheten är det också svårt att hänföra klinisk förbättring till enbart de konsultationspsykiatriska interventionerna. Forskningens resultat vad gäller kliniskt utfall av ospecifika konsultationspsykiatriska insatser har heller inte varit imponerande [20]. För avgränsade somatiska diagnoser är studier med positiva resultat vanligare, till exempel för patienter med svårinställd diabetes och vid hjärtsjukdom [21-24].
Det finns också undersökningar som visat på goda effekter till lägre kostnad av konsultation–liaisonpsykiatri vid till exempel medicinskt oförklarade symtom respektive behandling av depression vid samtidig somatisk sjukdom [25, 26]. Behovet är stort av systematiska studier på dessa »samsjukliga« populationer. Vissa patientgrupper är centrala för konsultation–liaisonpsykiatrin trots att systematisk utvärdering är närmast omöjlig. Det gäller framför allt de relativt få men oerhört krävande patienter som har komplexa problem med somatisk sjukdom, polyfarmaci med beroende, ofta kroniska smärtor samtidigt med beteendeproblem och en eller flera psykiatriska diagnoser (Fakta 1) [20].
Hälsoekonomi
Ett annat sätt att studera verksamheter med konsultation–liaisonpsykiatri är ur hälsoekonomiskt perspektiv. Inte heller detta har gett så tydliga resultat eftersom generaliseringar av ovan nämnda skäl är svåra att göra, plus att nästan alla verksamheter är uppbyggda ad hoc efter lokala behov [27]. Många studier är dessutom gjorda i USA med dess annorlunda sjukvårdssystem [28]. En brittisk rapport drar slutsatsen att forskningen endast visat ett modest utfall på patientnivå av konsultation–liaisonpsykiatri men att det varit lättare att påvisa hälsoekonomiska vinster [4].
En uppmärksammad studie från Birmingham i England jämförde vårdtider före respektive efter starten 2009 av en omfattande konsultation–liaisonpsykiatriverksamhet enligt en modell förkortad RAID [29]. Det visade sig att sjukhusets utgifter minskade med fyra pund för varje pund som verksamheten kostade, huvudsakligen på grund av snabbare utskrivningar och färre återinläggningar, och detta mest för äldre patienter [8]. Resultaten var så uppseendeväckande att sjukvårdsmyndigheterna genast velat starta en vidare implementering, vilket i sin tur fått erfarna konsultationspsykiatrer att bli oroliga för modellens slagsida mot triagering och ekonomiska utfallsmått på bekostnad av behandlingsperspektiv [30] [P Trigwell,Leeds, pers medd; 2014].
Konsultationspsykiatri innebär också nytta för somatisk personal vilken är svårare att mäta men likafullt viktig: närvaron av psykiatrisk kompetens bör leda till en ökad förmåga att bemöta patienter med beteenden som försvårar vårdarbetet, liksom en ökad etisk medvetenhet i frågor som gäller frivillighet och tvång respektive rätt att avstå behandling [31].
Mot bakgrund av att de största riskerna för patienterna inom dagens sjukvård har med bristande samverkan att göra kan själva essensen i konsultation–liaisonpsykiatrins arbetssätt – samarbete, kommunikation och integration av olika synsätt – tjäna som förebild i framtidens värdebaserade sjukvård [32].
Organisation av konsultation–liaisonpsykiatri
Konsultationspsykiatriska enheter bör ledas av psykiatrer med särskild vidareutbildning. Patientbedömningarna behöver sättas in i ett medicinskt (inkluderande psykiatriskt) perspektiv, och ställningstagande till psykologisk och läkemedelsbehandling ses i ett sammanhang. Närhet mellan konsultation–liaisonpsykiatri och psykologiska verksamheter är viktig för att de två olika perspektiven inte ska konkurrera utan komplettera varandra. Särskilt för patientgrupper med så kallade medicinskt oförklarade symtom är specialutbildade fysioterapeuter hittills underutnyttjade resurser. Internationellt har konsultationssjuksköterskor fått en viktig roll i direkt patientarbete för bedömning och till exempel bemästrande av ångest samt inte minst när det gäller att stötta och vägleda somatisk personal i omhändertagandet av patienter med psykiska problem eller beteendestörningar [33, 34]. I England görs exempelvis sedan länge på många ställen den första bedömningen av patienter med självskada av särskilt utbildade psykiatriska konsultationssjuksköterskor [35].
Utvecklingen i Sverige
Konsultationspsykiatri i Sverige har sällan kommit över den grundläggande nivån – akuta insatser som ofta utförs av underläkare. Enstaka eldsjälar har från tid till annan bedrivit mer avancerad verksamhet, men denna har med få undantag inte följts upp [36, 37], och sedan en inventering genomfördes vid millennieskiftet [38] har utvecklingen gått långsamt [M Bendix, Huddinge, pers medd; 2015]. I samband med de stora förändringar som sjukvården nu genomgår finns tecken på att ett genombrott kan vara förestående. Intresset för området har klart ökat från både somatiskt och psykiatriskt håll. Vidareutbildning av psykiatrer och psykiatrisjuksköterskor har påbörjats vid konsultenheten Psykiatri sydväst/Karolinska Huddinge. En SK-kurs i konsultation–liaisonpsykiatri kommer också att hållas där hösten 2015.
Vad behöver göras?
Kreativa arbetsmodeller som övervinner den traditionella sjukvårdsorganisationens stuprör måste testas. Psykiatrisk konsultation och psykologiska insatser, till exempel i smärtsjukvård eller psykoonkologi behöver samordnas. Verksamheter som startar måste mera systematiskt utvärderas med relevanta och mer specifika mått [31, 39]. Helt avgörande är att ersättningssystemen anpassas så att samarbete och utveckling främjas och inte som i dag motverkas. Sannolikt behövs en kombination av olika finansieringsmodeller, från centrala och anslagsfinansierade för högspecialiserade liaisonverksamheter till lokala och prestationsbaserade för generiska verksamheter.
Samtidigt måste man från politiker- och beställarhåll vara villig att finansiera det generella mervärde som en välfungerande sjukvård med en högre integration mellan psykiatri, psykologi och somatik ger. Slutligen bör konsultationspsykiatrin expandera från akutsjukhusen och understödja primärvården; exempel finns från USA och Nederländerna med så kallade collaborative care models [19]. Bristen på psykiatrer och sjuksköterskor är en stötesten för expansion, men vi tror att vidareutbildning och arbete i detta gränsöverskridande område snarast höjer psykiatrins anseende och attraktivitet.
Sammanfattning
Vår egen och internationell erfarenhet visar att det finns tillräckliga argument för att satsa på ökad samverkan mellan psykiatri/psykologi och somatik. Bristande medvetenhet om möjligheterna är hindrande för utvecklingen, och forskning på området behöver bedrivas mer systematiskt. En springande punkt är ersättningssystemens anpassning till arbetssättet som är väl förenligt med visionen om nätverkssjukvård.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Fakta 1. Patientfall
Patientfall 1
Fallet rör en 25-årig man som vårdades på mag–tarmavdelning på grund av motilitetsproblem som uppkommit efter upprepade operationer av endokrin buktumör och utveckling av morfinberoende. Patienten blev aktualiserad för konsultationspsykiatri på grund av ångest och mardrömmar samt för att vårdpersonalen kände frustration i kontakten med patienten. Psykiatern konstaterade att såväl ADHD- som aspergerdiagnos fanns sedan tidigare och att patienten svängde mellan att vara påverkad och abstinent av smärtläkemedel respektive bensodiazepiner. Mardrömmarna verkade hänga samman med en episod av vakenhet under operation. I samarbete med smärtmottagning gick man över till metadon och lämpligare ångestmedicin. En kortare pedagogisk handledningsinsats fokuserade på bemötande av patienten. I samråd med patientens öppenvårdspsykiater togs ställning till traumaspecifik psykoterapi.
Patientfall 2
Fallet rör en 19-årig kvinna som remitterades till konsultationspsykiater knuten till ett cystisk fibros-team. Patienten hade misskött sin hälsa, drack stora mängder coca-cola, hade vänt på dygnet, tog inte sina mediciner och orkade sällan utföra sin andningsgymnastisk. Patientens lungkapacitet ökade från 50 till 70 procent på 4 månader och livskvaliten förbättrades påtagligt. Hon hade inga kvarstående symtom på depression.