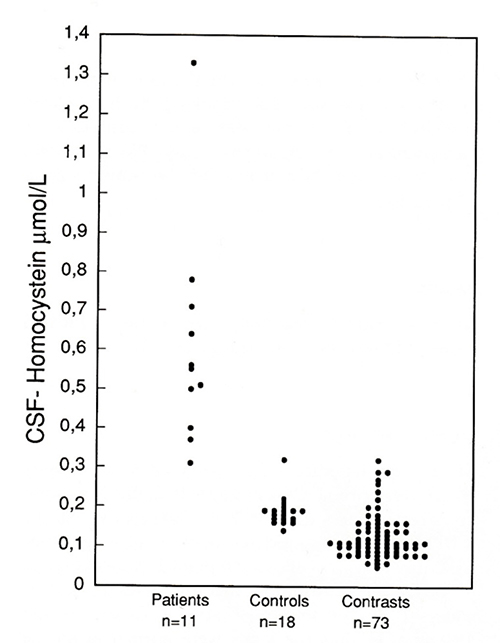
Figur 1. Homocystein i likvor hos patienter som uppfyllde kriterier för såväl FM som ME (då benämnt kroniskt trötthetssyndrom), i jämförelse med en kontroll- och en kontrastgrupp. Med tillstånd av Scand J Rheumatol [5].
Redan 1973 visade en placebokontrollerad studie att patienter med oförklarad trötthet blev signifikant bättre när 5 mg hydroxokobalamin (vitamin B12) injicerades intramuskulärt två gånger i veckan [1]. I dag skulle de troligen få diagnos myalgisk encefalomyelit (ME), men då fanns inga definierade kriterier. En liknande kontrollerad studie vid ME har ännu inte blivit möjlig, emedan anlitad farmakologisk expertis inte kunnat finna något i dag godkänt placebopreparat som är rödfärgat och ger rödfärgad urin.
Vitamin B12 har i samverkan med folsyra (vitamin B9) grundläggande betydelse för att upprätthålla metyleringskapacitet i olika elementära cellprocesser. Som indirekt tecken på vitamin B12/B9-insufficiens vid ME har hypometylering påvisats hos majoriteten av vissa immunceller [2], liksom i DNA hos gener som är associerade med reglering av immunceller [3]. Det finns i blodplasma en särskild kemisk signatur som antyder att ME är ett hypometabolt syndrom och bör kunna motverkas genom intervention med »B9, B12, glycin, serin och B6« [4]. Intressant nog är de tre B-vitaminerna, liksom glycin och serin, relaterade till omsättningen av homocystein.
ME förekommer inte sällan ihop med den intensiva muskelömhet som kallas fibromyalgi (FM). År 1997 undersöktes likvor i studie av patienter som uppfyllde kriterier för såväl FM som ME, då kallat kroniskt trötthetssyndrom [5]. Homocystein i likvor var hos samtliga patienter högre än referensområdet för kontroller, en tydlig indikation på att centrala nervsystemet var utsatt för vitamin B12/B9-brist. Nivån i likvor samvarierade med grad av trötthet. Sedan dess har vitamin B12/B9 använts som behandling i Mölndal vid Sveriges första specialklinik för patienter med ME/FM. För optimal effekt behövs injektioner i hög och frekvent dosering [6]. Publikationen är fritt tillgänglig på internet och uppmärksammar även att höga doser vitamin B12/B9 i sig är helt utan allvarlig biverkan. Men det finns en interaktionsrisk man måste se upp med: vitaminerna B12 och B9 är potent metylstimulerande, vilket gör att de i hög dos interagerar med många farmaka som måste desmetyleras av leverenzymerna CYP 3A4 eller 2D6 för att få avsedd farmakologisk effekt. Denna interaktion är vanligare hos patienter med FM, som ofta behöver lindring av starka analgetika såsom opioider (tramadol, kodein) och duloxetin. Även SSRI-preparat metaboliseras genom desmetylering. Om patienten är beroende av sådana läkemedel måste man kompromissa med lägre vitamin B12/B9-dos och får tyvärr sämre effekt [6].
Att använda B12-injektioner i frekvent hög dosering har under senare år mött närmast organiserat motstånd från allmänläkare. Många vårdcentraler avböjer fortsatt förskrivning därför att man inte tror på vare sig behandlingen eller patienten. Å andra sidan har vi patientsäkerhetslagen 6 kap 1 §, där det i princip stadgas att förskrivning av mediciner ska ske enligt vetenskap och beprövad erfarenhet, och när det inte finns någon behandling med vetenskapligt säkerställd effekt måste vården inriktas på symtomlindring, genomförd i samförstånd mellan patient och läkare, med användning av behandling och läkemedel som inte kan vara till skada.
Jag anser att kombination av vitaminerna B12 och B9 utgör en behandling som inte skadar och ofta ger mycket god symtomlindring. I rätt dosering är responsen tämligen omedelbar, och de som uppskattar behandlingen lär sig snabbt att själva injicera subkutant. Forskning ger stöd för att de metabola störningarna är lokaliserade där vitamin B12/B9 har central betydelse, och det finns viss vetenskaplig grund för att behandlingen är effektiv och utan placeboeffekt vid oförklarad svår trötthet. ME/FM är en stor patientgrupp, och sjukdomarna ger stort lidande med betydande invaliditet. Det är av yttersta vikt att fler studier görs för att komma till rätta med vetenskapligt underbyggd behandling av detta folkhälsoproblem, men man kan ställa frågan om det ändå inte är rimligt att under tiden acceptera behandling utifrån den beprövade erfarenhet som finns?
Potentiella bindningar eller jävsförhållanden: Björn Regland var anställd som överläkare på Gottfrieskliniken i Mölndal 1997–2007 (därefter överläkare vid neuropsykiatriska kliniken vid Sahlgrenska universitetssjukhuset fram till pension) och har de senaste åren varit engagerad i klinisk forskning vid Gottfrieskliniken som oavlönad docent och pensionerad läkare. Detta har hittills resulterat i publikationen av [6].
























