Smärta i hand och handled samt nedsatt handfunktion till följd av olika tillstånd och sjukdomar är vanliga sökorsaker inom primärvården [1]. Kvinnligt kön, hög ålder samt psykosociala faktorer är prediktorer avseende behandlingsutfall vid hand- och handledsbesvär [2]. Det har föreslagits att biomekanisk belastning ökar risken att drabbas av hand- och handledsbesvär, men rapport nr 210 från SBU (Statens beredning för medicinsk och social utvärdering) visar måttlig evidens för detta [3]. I denna ABC-artikel beskrivs några vanliga sjukdomstillstånd i hand och handled.
Karpaltunnelsyndrom
Epidemiologi
Karpaltunnelsyndrom är en vanlig åkomma med prevalens på 4 procent och incidens på 428 kvinnor och 182 män per 100 000 personer [4]. Karpaltunnelsyndom förekommer ofta vid graviditet, hos personer med diabetes mellitus, hypotyreos samt vid B12– och folatbrist [5, 6]. Det har föreslagits en koppling mellan karpaltunnelsyndrom och yrkesgrupper som exponeras för långvariga vibrationer samt de som upprepat lyfter tungt med handleden i flekterat läge [3, 7]. I de flesta fall är karpaltunnelsyndrom dock idiopatiskt utan tydlig bakomliggande orsak.
Etiologi och patogenes
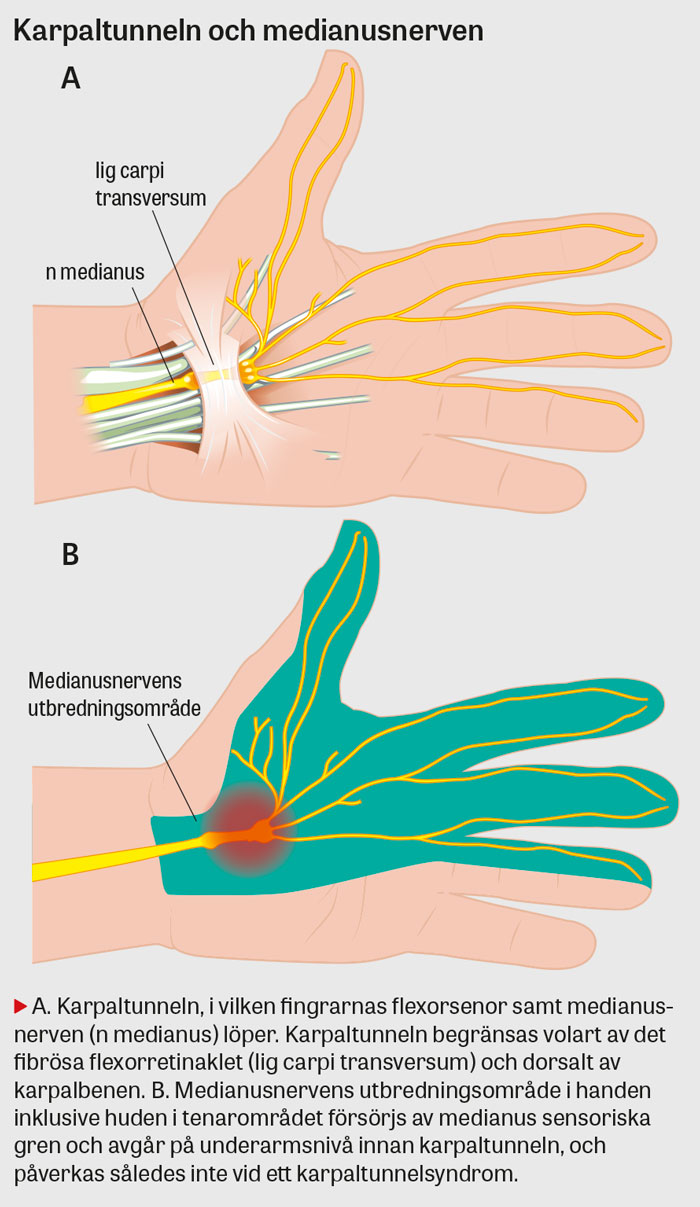
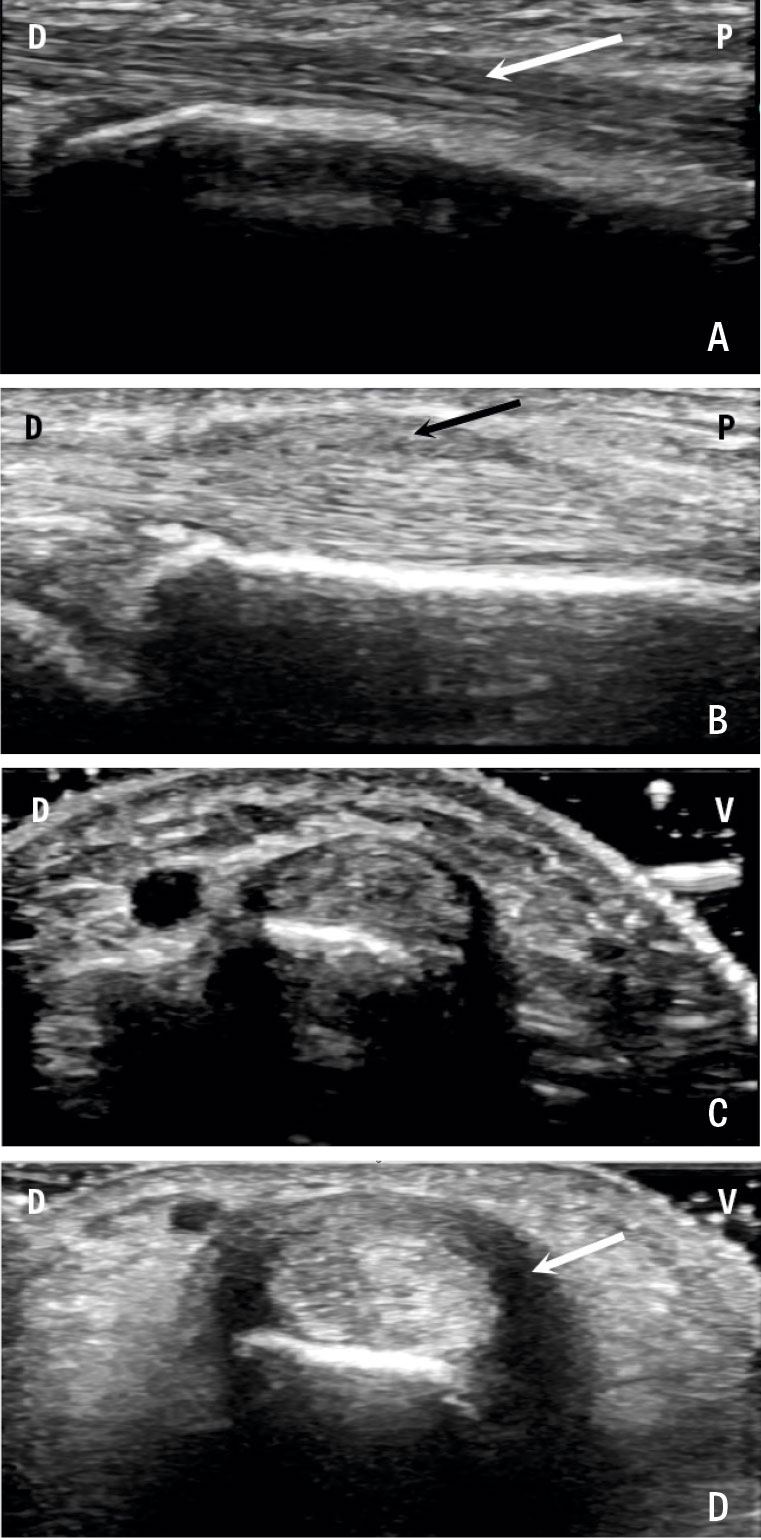
I karpaltunneln passerar medianusnerven tillsammans med fingrarnas 9 flexorsenor och begränsas volart av ett fibröst flexorretinakel (ligamentum carpi transversum) och dorsalt av karpalbenen [8]. Karpaltunnelsyndrom utvecklas på grund av en tryckstegring i karpaltunneln med kompression av medianusnerven. Tryckstegringen kan bero på systemsjukdom (till exempel diabetes mellitus eller hypotyreos), processer som orsakar volymreduktion (till exempel ödem, blödning eller tenosynovit), graviditet och sekundärt till trauma [5, 9].
Symtom
Kardinalsymtomen är känselnedsättning, domning alternativt brännande känsla i tumme, pekfinger, långfinger och det radiella omfånget av ringfingret. Svaghet i tenarmuskulaturen samt värk i basen av handflatan, med ibland smärtutbredning ända upp till axelnivå, kan också uppges [5]. I tidigt skede beskrivs ofta intermittenta symtom såsom stickningar, känselnedsättning samt smärta dag- och/eller nattetid som i vissa fall kan övergå till att vara konstanta över dygnet [10]. Symtomen är ofta uttalade vid handledspositioner som involverar flexion, till exempel att borsta tänderna, köra bil och prata i telefon. Inte sällan vaknar patienterna upp nattetid med domningskänsla samt smärta och försöker då på klassiskt sätt »skaka handen till liv«.
Undersökning
Vid misstanke om karpaltunnelsyndrom bör följande statusmoment ingå:
- Försök att reproducera domningar, stickningar och/eller pirrningar i medianusnervens innervationsområde. Till hjälp finns Phalens test, Tinels test och karpalkompressionstest.
- Inspektera om det finns synlig hypotrofi i musculus abductor pollicis brevis.
- Undersök om muskelsvaghet i tenarmuskulaturen föreligger vid tumabduktion.
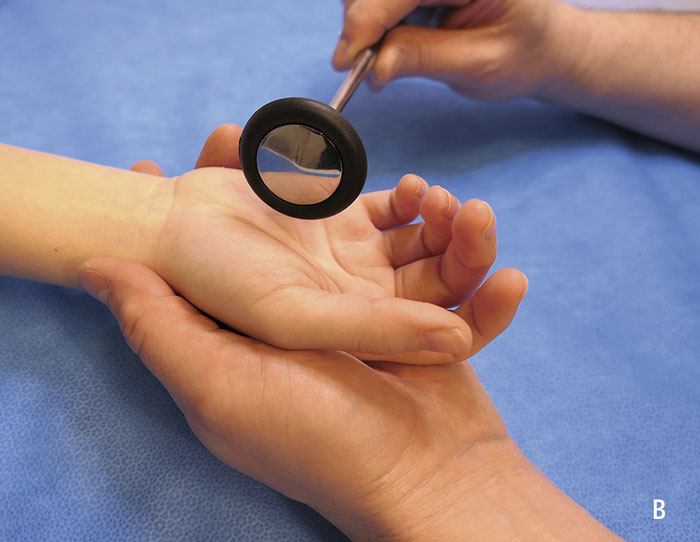
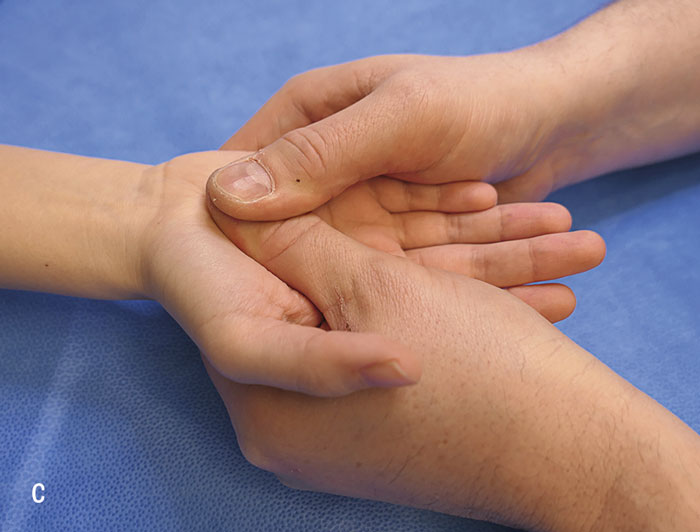
- Testa sensibilitet för tvåpunktsdiskrimination [5, 10].
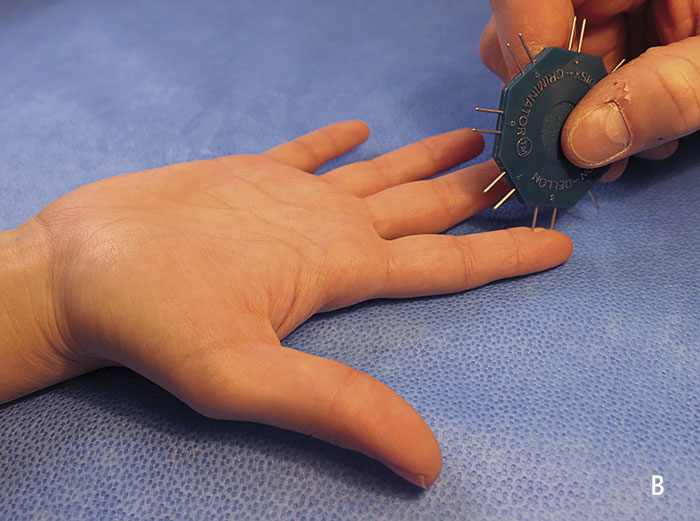
- Vid otydliga symtom alternativt avvikande status kan neurofysiologisk undersökning (elektroneurografi eller eventuellt elektromyografi) vara till hjälp, men ska användas omdömesgillt. Elektroneurografi mäter strukturella förändringar i medianusnerven, som sänker nervledningshastigheten. Patienten kan således ha ett subjektivt och kliniskt karpaltunnelsyndrom med normal neurografi [11].
Differentialdiagnoser
Uteslut cervikal radikulopati vid smärtutstrålning upp till axelnivå och samtidig nacksmärta och/eller förvärring av symtom i samband med nackrörelser. Polyneuropati med engagemang av händer, fötter och/eller reflexbortfall bör inge misstanke om bland annat diabetes mellitus, hypotyreos och perifer polyneuropati.
Behandling
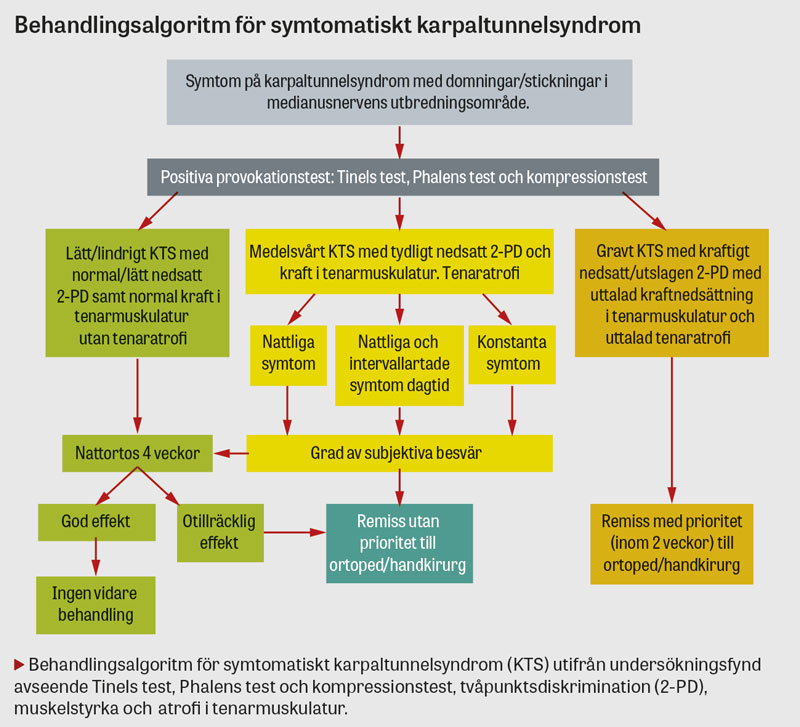
I lindriga till måttliga fall rekommenderas initialt volar nattskena (ortos) under 4 veckor i syfte att undvika handflexion och tryckstegring med påverkan på medianusnerven. Om karpaltunnelsyndrom misstänks vara orsakat av tenosynovit kan kortisoninjektion vara av värde hos patienter med medelsvårt–svårt karpaltunnelsyndrom [12]. Remiss till handkirurg/ortopedspecialist är indicerad vid svåra nattliga besvär, kontinuerlig känselnedsättning med eller utan samtidig muskelhypotrofi samt vid kvarstående symtom efter 4 veckors behandling med volar nattskena eller kortisoninjektion. Kirurgisk åtgärd innefattar dekompression genom klyvning av flexorretinaklet [10].
Prognos
Operativ åtgärd syftar till att minska trycket på medianusnerven och på så sätt häva känselnedsättningen och återställa kraften i tenarmuskulaturen. Oftast minskar eller försvinner associerad smärta i området. Smärta som leder upp till armbåge och axel kan också avsevärt minska. Symtomregress kan upplevas snabbt eller vara utdragen över månader, beroende på graden av tryck i karpaltunneln och hur länge nerven varit komprimerad. Vid långvarig kompression av medianusnerven kan nerven ha blivit så pass skadad att både motorisk och sensorisk nervfunktion blivit permanent nedsatt [13].
Sjukskrivning
Vid möjlighet till arbetsanpassning eller vid lätt arbete rekommenderas sjukskrivning i 0–3 veckor. Vid medeltunga arbeten och/eller där möjlighet för viss arbetsanpassning finns rekommenderas 2–5 veckors sjukskrivning. Vid tunga arbeten eller vid svårigheter till arbetsanpassning kan 3–6 veckors sjukskrivning vara lämplig [14].
Morbus De Quervain
Epidemiologi
Epidemiologin för morbus de Quervain är inte känd. Tillståndet räknas vara 4 gånger vanligare bland kvinnor, och är överrepresenterat hos nyblivna mödrar som upprepade gånger lyfter barnet med tummarna pekandes uppåt. Morbus de Quervain är vanligare bland yrkesgrupper med arbetsuppgifter som inkluderar långvariga repetitiva och överbelastande rörelser av tumme och/eller handled [15].
Etiologi och patogenes
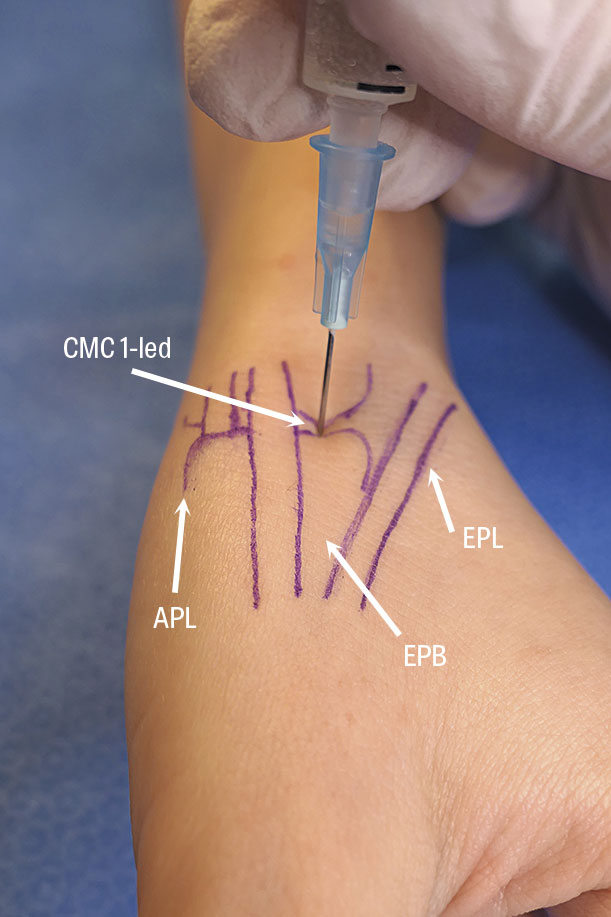
Dorsalt över distala radius och ulna finns 6 stycken separata senfack som inrymmer extensorsenorna. Senfacken täcks av ett extensorretinakel. I det första dorsala senfacket löper musculus abductor pollicis longus samt musculus extensor pollicis brevis. Hos vissa löper musculus extensor pollicis brevis i ett separat senfack inuti första dorsala senfacket. Tillståndet anses uppstå till följd av inflammation samt förtjockning av det drabbade senfacket och därmed kompression av de senor som ligger inuti aktuellt senfack [16, 17].
Symtom
I anamnesen uppges ofta rörelserelaterad smärta vid tumbasen och radialsidan av handleden samt rörelseinskränkning avseende grip- och lyftrörelser (till exempel öppning av burklock eller lyft av föremål).
Undersökning
Följande moment kan vara vägledande vid diagnostisering av morbus de Quervain:
- Inspektera om svullnad är synlig över processus styloideus radii.
- Palpera mjukdelar över första dorsala senfacket och undersök om detta utlöser distinkt smärta.
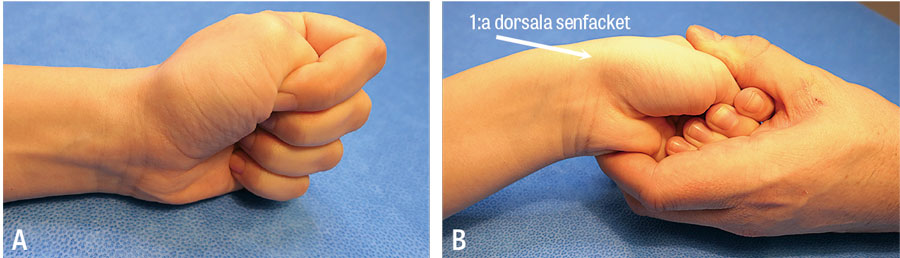
- Utför Finkelsteins test.
Differentialdiagnoser
Intersektionssyndrom, det vill säga bursit i korsningen mellan musculus abductor pollicis longus och musculus extensor pollicis brevis respektive musculi extensor carpi radialis longus/brevis proximalt om första dorsala senfacket, misstas ofta för morbus de Quervain [15]. Intersektionssyndromger ofta ett knarrande (ungefär som att gå i hård snö) ljud i det svullnade, smärtande området proximalt om första senfacket vid flexion och extension av handleden. Vid osäkerhet kring diagnos bör även artros i tumbas samt STT-led (leden mellan ossa skafoideum, trapezium och trapezoideum) utredas med riktad klinisk och radiologisk undersökning.
Behandling
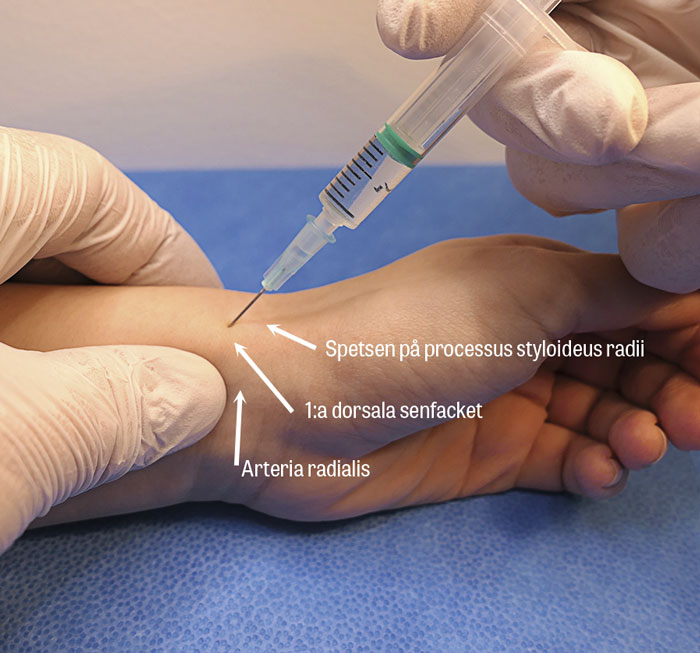
Rörelser som utlöser smärta bör i möjligaste mån undvikas, exempelvis lyft med tummarna pekandes uppåt. I första hand rekommenderas kortisoninjektion i första dorsala senfacket, tumortos, rehabilitering och ergonomisk rådgivning [18]. Om ingen klar förbättring upplevs inom loppet av 4 veckor av ovanstående behandlingar är remiss till handkirurg indicerat. Operativ åtgärd innefattar klyvning av första dorsala senfacket samt musculus extensor pollicis brevis separata senfack, om ett sådant finns [19].
Prognos
Vid icke-operativ behandling upplevs ofta minskad smärta och förbättring i handfunktionen inom 4–6 veckor [20]. Liknande effekter kan noteras 6–12 veckor efter operation. Det är dock vanligt att ömhet och svullnad kvarstår flera månader efter det operativa ingreppet [21].
Sjukskrivning
Då det inte finns några riktlinjer från Socialstyrelsen avseende sjukskrivning vid morbus de Quervain får sjukskrivningsperioden bedömas i varje individuellt fall. I de flesta fall brukar sjukskrivning i upp till 1 månad vara tillräcklig oavsett behandlingsregim.
Tumbasartros
Epidemiologi
Tumbasartros är vanligt förekommande bland kvinnor över 50 års ålder. Vid kliniskt bekräftad diagnos uppgår prevalensen till cirka 1,4 procent, och incidensen 228 respektive 71 per 100 000 personer hos kvinnor respektive män [22].
Etiologi och patogenes
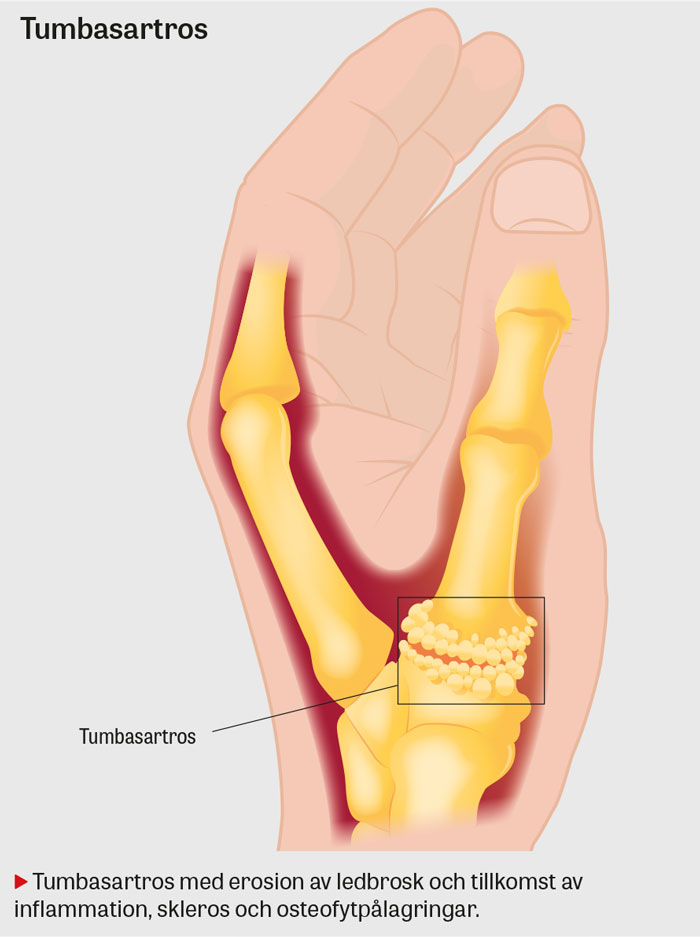
Tumbasartros är en progressiv, degenerativ ledsjukdom med engagemang av karpometakarpal (CMC) 1-leden. Artrosutvecklingen kännetecknas av succesiv erosion av ledbrosket. Dessutom uppstår inflammation i ledkapseln med successivt ökande stelhet som följd. Det subkondrala benet förhårdnar (skleros) och ny benutväxt (osteofyter) tillkommer runt ledytorna. Hereditet, tidigare trauma, kvinnligt kön (på basis av generell hypermobilitet och könshormoner) samt intraartikulära infektioner i CMC 1-leden är faktorer som kan orsaka erosion av ledbrosket [23, 24].
Symtom
Initialt beskrivs ofta rörelse- och belastningssmärta i tumbasen med utstrålning till både tumme och underarm. Smärtan orsakar nedsatt kraft i tumgrepp. I ett senare skede föreligger även vilovärk, nedsatt kraft och rörelseinskränkning.
Undersökning
Utredning av tumbasartros bör inkludera nedanstående moment:
- Inspektera om adduktionskontraktur alternativt hyperextension i tummens metakarpofalangeal (MCP)-led föreligger. Prominent noterbar bas på metakarpale 1 är tecken på subluxation i CMC 1-leden med kompensatorisk hyperextension i MCP 1-leden som följd, och kan noteras vid långt framskriden tumbasartros.
- Palpera mjukdelar över CMC 1-leden och notera om området är ömmande och/eller smärtsamt.
- Undersök muskelstyrka i tummens muskulatur i syfte att provocera CMC 1-leden. Rörelseomfång samt stabilitet i CMC 1-leden bör också utvärderas. Muskelsvaghet kan förekomma i tumabduktion samt vid nyp- och nyckelgreppstestet. Ibland föreligger instabilitet och subluxation av CMC 1-leden.
- Genomför grindingtest, det vill säga kompression av CMC 1-leden, vilket utlöser krepitationer och ökad smärta.
- Slätröntgen behövs oftast bara inför ett operativt ingrepp för att kunna bedöma lokal anatomi eller artros i andra leder, till exempel närliggande STT-artros. Värt att notera är dock att det sällan föreligger någon direkt korrelation mellan svårighetsgraden av den kliniska bilden och de radiologiska fynden.
Differentialdiagnoser
Uteslut tillstånd såsom morbus de Quervain, tumbasinstabilitet samt artros i STT-leden [25]. Vid undersökning av tumbasinstabilitet genomförs dorsoradiell translation av basen till metakarpale 1 gentemot os trapezium, och notera rörligheten i translation jämfört med den andra tummen.
Behandling
Generell artrosbehandling består av en behandlingstrappa, som inkluderar artrosskola, handrehabilitering med samtidig ortos, ergonomisk rådgivning, läkemedel och slutligen eventuell operativ behandling. Information avseende sjukdomsförlopp samt att tumbasartros är del av allmän leddegeneration är viktig att tillhandahålla. Vid rörelserelaterad smärta rekommenderas tumbasortos samt fysioterapi. Evidens för antiflogistika samt intraartikulär kortisoninjektion är bristande, och medikamentell behandling för tumbasartros är baserad på utlåtande från expertgrupper [26]. Remiss till handkirurg är befogad vid terapisvikt av icke-operativ behandling, samt vid uttalad smärtproblematik/vilovärk. Lämplig operationsteknik väljs utifrån funktionsnivå [25].
Prognos
Behandlingen för tumbasartros är inte botande. Icke-operativ behandling har främst inverkan på smärtproblematiken och förlänger ofta tiden till operation. Bland de operationstekniker som finns att tillgå är resultaten likvärdiga [27]. Postoperativt krävs lång rehabilitering, och det kan ta upp mot 9–12 månader innan patienten vant sig vid den »nya« tummen. Smärta och ömhet kan kvarstå i flera månader och en del patienter blir inte av med vilovärken/belastningssmärtan.
Sjukskrivning
Sjukskrivning vid tumbasartros rekommenderas efter operativ behandling. Vid lätt arbete eller där det finns god möjlighet till arbetsanpassning rekommenderas 4–8 veckors sjukskrivning. Hos patienter med medeltunga arbeten med viss arbetsanpassning kan 8–12 veckors sjukskrivning vara indicerad. Vid tunga arbeten med svårigheter till anpassning av arbetsuppgifter bör 12–16 veckors sjukskrivning övervägas [14].
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Konsensus
De flesta är ense om att
- karpaltunnelsyndrom, morbus de Quervain och tumbasartros diagnostiseras genom anamnes och klinisk undersökning
- behandling vid karpaltunnelsyndrom, morbus de Quervain och tumbasartros är i första hand icke-operativ
- operation vid rätt indikation ger goda resultat.
Åsikterna går isär vad gäller
- ifall yrkesexponering skulle öka risken för utveckling av karpaltunnelsyndrom, morbus de Quervain och tumbasartros
- huruvida kortisoninjektion utgör lämpligt behandlingsalternativ vid karpaltunnelsyndrom.









![Slätröntgen på patient med STT-artros (artros mellan ossa scaphoideum [S], trapezium och trapezoideum) i höger hand. CMC 1 = karpometakarpal-1](https://lakartidningen.se/wp-content/uploads/EditorialFiles/9Y/%5bFH9Y%5d/Fig14_webb.jpg)