MIS-A förekommer i efterförloppet till covid-19 hos vuxna.
En kraftig inflammatorisk bild är typiskt.
I den kliniska bilden ingår hög feber, allmänpåverkan och hypotoni.
Samarbete över medicinska specialiteter är viktigt.
Under pandemin har det kommit allt fler fallbeskrivningar från andra länder om en sen manifestation av sars-cov-2-infektion hos vuxna med benämningen multisystemiskt inflammatoriskt syndrom hos vuxna (multisystem inflammatory syndrome in adults, MIS-A) [1, 2]. Det saknas ännu validerade kriterier, men hög feber, påverkat allmäntillstånd, myokardpåverkan, hudutslag och koagulationspåverkan har varit vanligt, förutom avsaknad av radiologisk pneumonibild, såsom vid primär covid-19-infektion, se Fakta 1 [3, 4]. Det har oftast varit relativt unga vuxna som har drabbats, med debut några veckor efter en lindrig primärinfektion.
Motsvarande kraftiga, ibland livshotande, sena immunologiska reaktion till primärinfektion med sars-cov-2 hos barn har enligt WHO:s definition benämnts MIS-C (multisystem inflammatory syndrome in children), se Fakta 2 [5]. Hittills har ca 200 barn i Sverige drabbats. Även här saknas ännu validerade kriterier. En del av barnen uppfyller kriterierna för inkomplett Kawasakis sjukdom, och det finns en ökad risk för hemofagocyterande lymfohistiocytos (HLH) [6]. I rapporter från stora barnreumatologiska centrum i andra länder kan man se en tydlig skillnad i klinik mellan en akut, primär covid-19-infektion hos barn och MIS-C [7]. Utöver feber och organpåverkan/chock kan den kliniska bilden variera avsevärt, ofta med påverkan på hjärtat, mag- och tarmkanalen, CNS, huden samt koagulationssystemet. Vanligtvis har symtomen debuterat 3–6 veckor efter en lindrig primärinfektion, eller där andra i familjen har haft en covid-19-infektion. De flesta som drabbats har tidigare varit helt friska.
Då MIS-A är mycket ovanligt men allvarligt vill vi med denna fallbeskrivning belysa hur sjukdomsförloppet kan te sig och vilken behandling som kan bli aktuell.
Fallbeskrivning
En 35-årig tidigare frisk kvinna inkom till akutmottagningen med ett dygns anamnes på feber, frossa och buksmärtor. Patienten hade insjuknat i PCR-bekräftad covid-19 fem veckor före den aktuella symtomdebuten. Hon hade återgått i heltidsarbete men känt sig tröttare än vanligt. Vid undersökning var hon opåverkad med temperatur 39,5° C, blodtryck 115/68 mm Hg, puls 100 slag/minut, andningsfrekvens 18, normal saturation. Prov visade CRP 124 mg/l, LPK 11,8 × 10⁹/l.
Vid bukundersökning var patienten palpationsöm med högersidig défense. DT av buk och gynekologisk undersökning gav misstanke om bäckeninflammation med vätska i lilla bäckenet. Hon lades in på kvinnokliniken med piperacillin-tazobaktam.
På tredje dygnet byttes antibiotika till klindamycin och ciprofloxacin på grund av utslag. Patienten försämrades successivt, och dag 5 utvecklades en bild som vid septisk chock med blodtryck 80/50 mm Hg, dock med normalt laktat. Hon erhöll gentamicin och flyttades till intermediärvårdsavdelning där antibiotika byttes till imipinem.
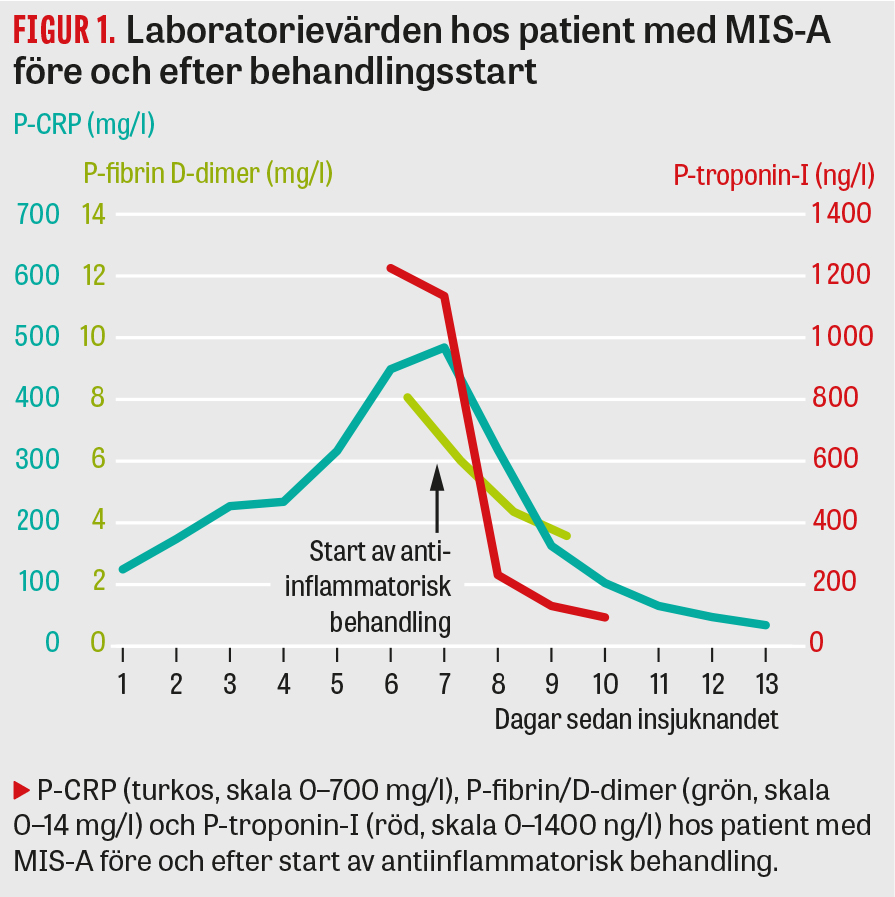
Dag 6 var patienten fortsatt högfebril och cirkulatoriskt instabil med sinustakykardi, hypotension, vasoplegi och kapillärläckage. Noradrenalininfusion och vätsketerapi krävdes mot hypotension. Hon hade lätt respiratorisk svikt, tecken till hjärtsvikt samt stegrade hjärtenzymer. Patienten var vaken, hade ögonsveda, huvud- och nackvärk, lös avföring och buksmärta. Provtagning visade CRP 447 mg/l, LPK 16 × 10⁹/l, prokalcitonin 3,0 µg/l (< 0,05), IL-6 544 (< 7,0), TPK 230 × 10⁹/l (150–350), ferritin 437 µg/l (10–90). Patienten hade nu även utvecklat koagulationspåverkan, se Figur 1. Lever- och njurstatus samt laktat förblev normala. Behandlingen kompletterades med linezolid, och patienten erhöll steroider i sepsisdos. Dalteparin 7 500 E sattes in. Ytterligare differentialdiagnoser täcktes in, inklusive hemofagocyterande lymfohistiocytos.
Dag 7 konstaterades att all mikrobiologisk diagnostik utfallit negativ och förnyad DT av torax och buk visade endast ödem, vilket tolkades som övervätskning. Sammantaget saknades stöd för infektion, och den kliniska bilden av svår generaliserad inflammation i kombination med genomgången covid-19 väckte misstanke om MIS-A. I dialog med barnreumatolog konstaterades att patienten uppfyllde kriterierna för MIS-A/MIS-C. Antiinflammatorisk behandling startades med immunoglobuliner, steroider och interleukin-1-receptorantagonist. Nästa dag var patienten förbättrad, feberfri och cirkulatoriskt stabil. Hon utvecklade dock tilltagande andningsbesvär, och en mindre högersidig lungemboli konstaterades, varpå dalteparin gavs i behandlingsdos. Patienten förbättrades sedan successivt, kunde flytta till vårdavdelning dag 10 och skrevs slutligen ut dag 17.
Behandlingen som gavs var intravenöst immunglobulin (Privigen) 65 g × 1 i 2 dygn (1 g/kg/d), metylprednisolon (Solu-Medrol) 1 g × 1 i 3 dygn med övergång till prednisolon i nedtrappning, anakinra (Kineret) 100 mg × 4 intravenöst i 3 dygn, därefter nedtrappning. Patienten skrevs ut med subkutant anakinra i ytterligare en vecka och prednisolon i en månad. Lungembolibehandling gavs i form av apixaban (Eliquis).
Vid uppföljning i samband med utsättning av prednisolon beskrev patienten en fortsatt återhämtning, men fortfarande fanns en onormal trötthet.
Diskussion
Det finns än så länge väldigt lite data att luta sig emot vad gäller MIS-A, men det finns mycket som talar för en stor överensstämmelse med MIS-C, såsom hos vår patient. I publicerade fallserier har MIS-A varit vanligast hos tidigare helt friska unga vuxna, men förekommer även hos medelålders personer av båda könen [8].
Hos barn med MIS-C har man visat att det immunologiska svaret skiljer sig från det man ser vid akut infektion med sars-cov-2 [9], men det finns vissa likheter med den immunologiska reaktionen vid Kawasakis sjukdom [10]. Rimligen gäller detsamma för vuxna med MIS-A.
Behandling av MIS-C bygger i första hand på erfarenheter från barnreumatologer världen över; det finns ingen randomiserad kontrollerad studie att luta sig emot. En arbetsgrupp inom Svensk barnreumatologisk förening, en delförening inom Svenska barnläkarföreningen, har under pandemin rekommenderat behandling utifrån internationella och nationella råd och erfarenheter [11].
Intravenöst kortison (metylprednisolon), intravenöst immunglobulin (IVIg) och intravenöst anakinra är de tre läkemedel som det i första hand finns terapeutisk erfarenhet av, i Sverige och internationellt. En vanlig rekommendation har varit att börja med IVIg, framför allt om det finns inslag av Kawasakis sjukdom, men vi saknar vetenskapligt stöd för huruvida metylprednisolon eller IVIg är effektivast. I svåra fall har båda givits akut. Det finns en nationell dosrekommendation för IVIg vid MIS-C men ingen evidensbaserad rekommendation för vuxna med MIS-A. De föreslagna doserna av metylprednisolon har varit 1–2, upp till 30 mg/kg/dygn, max 1 gram. I mycket svåra fall, eller vid terapisvikt på metylprednisolon och IVIg, har anakinra i höga doser använts. Anakinra är en interleukin-1-receptorantagonist. Vid reumatiska sjukdomar används Kineret för subkutan administrering, en vanlig dos är 100 mg dagligen > 50 kg, men för MIS-C har intravenösa doser upp mot 10 mg/kg/dygn använts. Hyperkoagulation är vanligt vid MIS-C. I dag rekommenderas att alla barn med MIS-C behandlas med lågdos ASA, och för många är det även indicerat med dalteparinnatrium (Fragmin). Vår patient drabbades, trots behandling med normaldos dalteparin, av en tromboskomplikation i form av en lungemboli. Koagulationsprov är viktiga att följa och man bör överväga att, i likhet med ett akut covid-insjuknande, ge förhöjd dos trombosprofylax även om vetenskapligt stöd för detta saknas.
Prognostiska data över längre tid saknas än så länge för såväl MIS-A som MIS-C. Barn med MIS-C hämtar sig oftast förvånansvärt väl från sin hjärtpåverkan, men det finns en viss ökad risk för arytmier, och diskussion pågår om eventuell långsiktig påverkan.
Det är svårt att utläsa någon tydlig skillnad i kliniska och laboratoriemässiga fynd mellan MIS-C och MIS-A, och mycket talar för att det är samma tillstånd. De enstaka fall av MIS-A som vi hittills har sett i landet har tydligt påmint oss om hur viktigt det är med samarbete över medicinska specialiteter.
Läs även Medicinsk kommentar:
Viktigt att uppmärksamma MIS-A inom vuxensjukvården
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Fakta 1. Samlade fynd från två fallserier med multisystemiskt inflammatoriskt syndrom associerat med covid-19 hos vuxna (MIS-A) [3, 4]
- Hög feber och allmänpåverkan
- Hypotension eller chock
- Hjärtpåverkan på myokard och/eller koronarkärl
- Trombos
- Gastrointestinala symtom
- Hudutslag, oftast makulösa, av mycket varierande utseende, och/eller konjunktivit
- Laboratoriemässigt stöd för svår inflammation
- Oftast IgG-antikroppar mot sars-cov-2, ibland PCR-positivitet
- Covid-19-infektion bekräftad eller misstänkt ca 3–6 veckor tidigare
- Frånvaro av svår lungpåverkan
Fakta 2. WHO:s förslag till definition av MIS-C (multisystemiskt inflammatoriskt syndrom associerat med covid-19 hos barn och ungdomar) publicerad i maj 2020 [5], förkortad översättning:
Individ 0–19 år med feber ≥3 dagar
OCH minst två av följande:
- Utslag eller bilateral icke-purulent konjunktivit eller mukokutan inflammation (mun, händer, fötter)
- Hypotension eller chock
- Tecken på myokardpåverkan, perikardit, klaff- eller koronarkärlspåverkan
- Koagulationspåverkan
- Akuta gastrointestinala problem (diarre, kräkningar, buksmärta)
OCH förhöjda inflammationsprover, såsom CRP och SR
OCH ingen annan mikrobiell orsak till inflammationen
OCH genomgången covid-19 (positiv PCR eller serologi) eller nära kontakt med person med covid-19