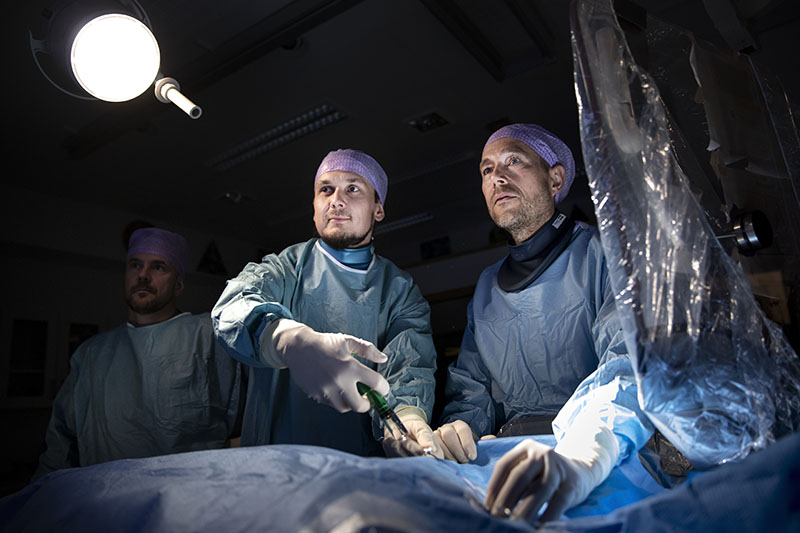
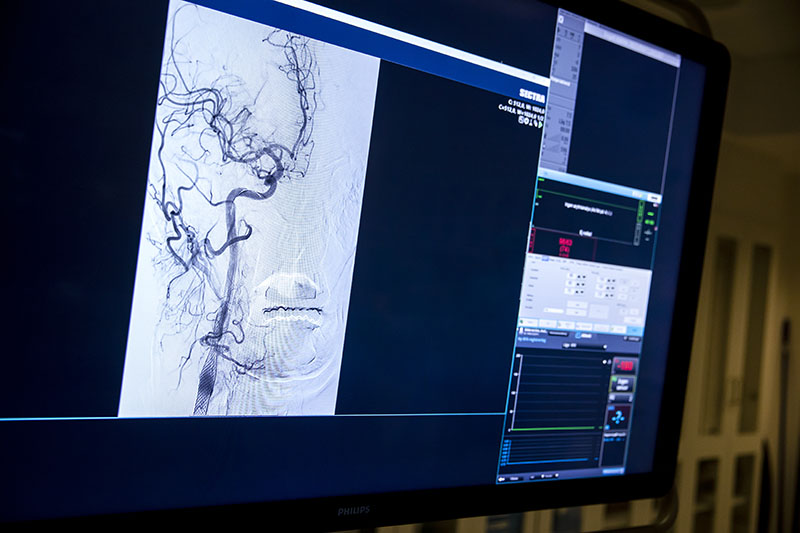
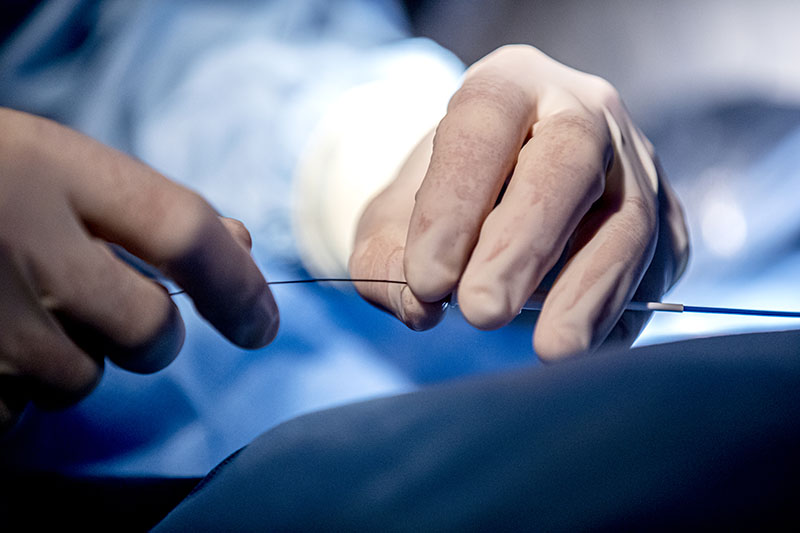
Som sista universitetssjukhus i landet börjar Universitetssjukhuset Örebro nu med så kallad trombektomi vid akut ischemisk stroke. Det öppnar upp för att jämna ut den ojämlika tillgången till behandling som i dag råder i landet.
Ett splitternytt neurointerventionslabb tas i bruk i början av juni. Men vägen hit har varit lång.
Bristen på neurointerventionister har satt käppar i hjulet, men nu har sjukhuset lyckats rekrytera en erfaren neurointerventionist från Ungern som ska ansvara för trombektomiverksamheten.
På sikt är tanken att två PCI-operatörer – det vill säga kardiologer som avlägsnar förträngningar i hjärtats kranskärl – och en neurolog också ska genomföra trombektomi helt självständigt.
Kardiologen Fredrik Calais, som ansvarar för PCI-verksamheten på sjukhuset, ser fram emot att lära sig ingreppet.
– Det här är bland det mest spännande jag har gjort i min karriär. Jag tycker att det är fantastiskt att kunna erbjuda den här hjälpen för så många patienter, säger han.
Fredrik Calais har länge kämpat för att fler ska få tillgång till trombektomi i de här delarna av landet, där patienter hittills haft långt till närmaste trombektomicentrum och därför ofta fallit utanför det snäva tidsfönstret för behandling.
Nationella arbetetsgruppen för stroke pekade också för några år sedan ut Örebro som en lämplig plats för en sjunde trombektomiverksamhet i landet.
Samtidigt har kardiologers plats vid trombektomi länge varit en het potatis. Tunga företrädare för strokevården har tidigare uttryckt farhågor om att kardiologer underskattar hur mycket utbildning som behövs för att kunna göra ingrepp i ett helt annat organ, det vill säga hjärnan.
»Man måste förstå sig på stroke, och kunna bedöma röntgenbilder av hjärnan, för att göra det här. Gör man fel kan patienten få en livshotande infarkt, eller stor blödning, som kräver tillgång till neurokirurgi i värsta fall. Från kardiologhåll finns en tendens att negligera den här problematiken«, sa till exempel Lars Rosengren, ordförande i Nationella arbetsgruppen för stroke, till Läkartidningen 2018, apropå Länssjukhuset i Sundsvalls planer på att låta PCI-operatörer göra trombektomier.
När det gäller Länssjukhuset i Sundsvall har det också funnits oro för att volymen av patienter skulle bli alltför liten.
Fredrik Calais ser dock inga risker med upplägget på Universitetssjukhuset Örebro.
– Om man tror att kardiologer och PCI-operatörer ska göra det här utan att ha gjort ett seriöst grundjobb och lärt sig det ordentligt så är det klart att man kan bli orolig. Men jag tror inte att den oron är befogad.
Det gör inte heller neurointerventionisten Alex Szolics, som tidigare har byggt upp trombektomiverksamhet i ett område i Ungern som på många sätt liknar det område han nu kommer att verka i.
I början kommer han själv att ansvara för alla ingrepp.
– Under de två första åren kommer jag hela tiden att hålla ett öga på vad som händer i labbet och verkligen finnas där personligen. Vi skapar också ett system där vi kan övervaka det som sker i labbet till och med hemifrån.
Även om det kommer att bli mentalt slitsamt att ha jour dygnet runt 365 dagar om året så är det viktigt ur säkerhetssynpunkt, konstaterar han.
I dag finns inga tydliga regler i Sverige för vem som kan bli neurointerventionist eller vad som krävs.
Enligt det utbildningsprogram som Universitetssjukhuset Örebro kommer att tillämpa ska en erfaren PCI-operatör ha en tilläggsutbildning på 18 månader för att självständigt kunna göra trombektomier. Samma utbildningsprogram tillämpas i Ungern och bygger på europeiska riktlinjer från 2012, enligt Alex Szolics.
Fredrik Calais hänvisar också till ett europeiskt konsensusdokument från 2019 som beskriver hur träning för en neurointerventionist bör se ut.
– Där skissar man på en fyraårig utbildning för en nybliven specialist. Men det står också att man absolut kan ta hänsyn till den erfarenhet som den man utbildar har sedan tidigare och att det är handledarens uppgift att avgöra vilken utbildning som behövs.
Alex Szolics tror att man skulle kunna råda bot på dagens brist på neurointerventionister genom att öppna upp för fler specialiteter att lära sig trombektomi.
– Som neurointerventionister är vi väldigt restriktiva. Det är inte lätt för oss att tillåta en annan specialitet att göra samma sak. Men det här restriktiva tänket blir också en flaskhals, säger Alex Szolics.
Han understryker att de allra flesta PCI-operatörer inte kan bli trombektomister.
– Det är svårt att hitta rätt person. Man måste vara intresserad, engagerad och villig att lära sig något nytt, även om det känns som att det är samma sak som man brukar göra, säger han och fortsätter:
– Som kardiolog är det lätt att tänka att det är ungefär samma sak att göra en trombektomi vid stroke som att göra PCI vid hjärtinfarkt, eftersom man delvis använder samma teknik. Där är det väldigt svårt att ändra någons tankesätt.
Jakob Ström, strokeansvarig neurolog på Universitetssjukhuset Örebro, som haft ansvar för att få ihop patientflödena, räknar med 90 till 300 ingrepp per år på sjukhuset.
Han framhåller att rekryteringen av en erfaren neurointerventionist varit avgörande för att få trombektomiverksamheten på banan, och att lämplighet snarare än specialitet varit i fokus när tillväxten säkrats.
Han konstaterar också att det inte saknas intresse för att bli trombektomist på sjukhuset.
– Det är snarast en kö av personer som vill komma in i den träningen. Det är till exempel flera ST-läkare i neurologi som är intresserade av det.
Lars Rosengren har på grund av en stor arbetsbelastning inte haft tid att kommentera upplägget i Örebro per telefon, men skriver i ett mejl:
»Jag har ingen information om hur de förhåller sig till de senaste anvisningarna som finns för vidareutbildning av kardiologer för att kunna genomföra trombektomi. Jag utgår från att de gör det korrekt. Om inte, kan det finnas skäl för diskussion.«
Fredrik Calais hoppas nu kunna inspirera andra.
– I bästa fall kan vi öppna några dörrar och förenkla för fler att starta, för jag tror att vi behöver sprida det här på fler ställen. Det är en annan fråga och lite mer på sikt. Men genom att lära mig det här hoppas jag kunna förenkla en sådan utveckling på nationell nivå, säger han.
Trombektomi vid stroke
Trombektomi innebär att större proppar avlägsnas från hjärnan med hjälp av en kateter och ett metallnät, vilket studier visat kan förbättra patientens prognos dramatiskt.
Vid en stor akut stroke är varje minut viktig. Det rekommenderade tidsfönstret för trombektomi är sex timmar från insjuknandet, men tidig behandling minskar risken för långtidsskador.
Många patienter i Sverige har i nuläget för långt till ett sjukhus som utför trombektomi för att få behandling i rimlig tid. Som »cold spots« räknas till exempel Region Örebro län och Region Värmland samt stora delar av Norrland.
För några år sedan vidgade stora studier tidsfönstret för behandling till upp till 24 timmar efter insjuknandet hos patienter som med perfusions-DT bedöms ha tillräckligt mycket räddningsbar hjärnvävnad.
Parallellt med att Universitetssjukhuset Örebro nu drar i gång sin trombektomiverksamhet inför sjukhuset också rutinmässig bedömning av andelen räddningsbar hjärnvävnad upp till 24 timmar efter insjuknandet.