De flesta är ense om att
- akuta traumatiska halsryggsskador med neurologisk påverkan ska handläggas skyndsamt.
Åsikterna går isär vad gäller
- optimal behandling för vissa typer av frakturer i dens
- huruvida hård ambulanskrage ska användas i akutskedet
- vid vilka skador en haloväst är indicerad.
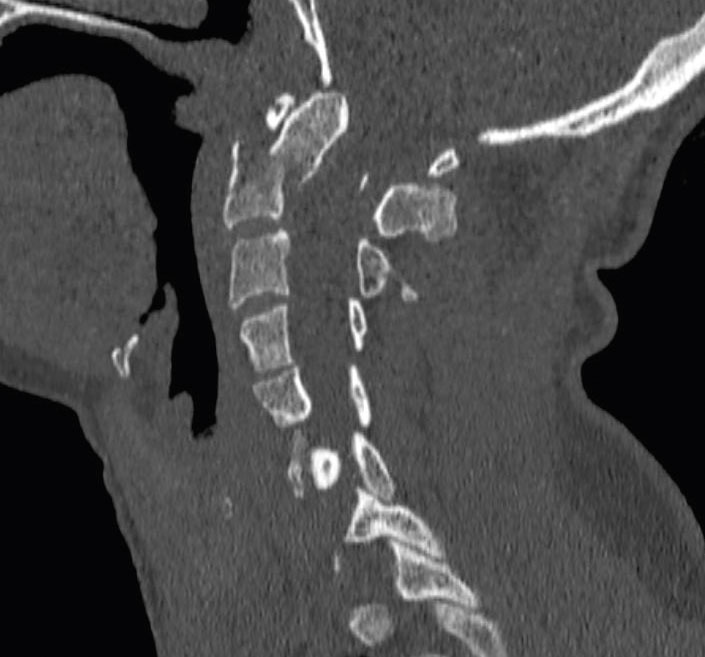
Skador på halsryggen förekommer i cirka 3–4 procent av alla trauman med trubbigt våld. Det är viktigt att tidigt identifiera patienter med halsryggsskador då de kan orsaka svåra neurologiska handikapp, kraftigt nedsatt livskvalitet för den enskilde patienten och stora kostnader för samhället. Nästan lika viktigt är det att på ett säkert sätt kunna »fria« patienter utan aktuell skada i halsryggen för att undvika onödig immobilisering [1].
För att underlätta klinisk bedömning av patienter med halsryggstrauma har flera algoritmer utvecklats. De två mest erkända är NEXUS (National emergency X-radiography utilisation study) och CCR (Canadian C-spine rule) [2]. Båda fungerar som beslutsstöd för att bedöma behovet av radiologisk undersökning.
Omhändertagande
Prehospitalt
I prehospitalt omhändertagande av traumapatienter ingår åtgärder för att skydda patienten mot sekundära ryggmärgsskador vid losstagning, förflyttning och behandling på skadeplatsen. Historiskt har immobilisering med hård nackkrage och ryggbräda (spineboard) varit standard. Risker med denna behandling, som trycksår och smärta, har påpekats. 2019 kom det nya rekommendationer avseende spinal rörelsebegränsning vid trauma, fokuserande på individanpassad bedömning [3]. De nya rekommendationerna innebär i korthet att vakna patienter kan skydda sin egen halsrygg och att hård halskrage endast ska användas vid kortare förflyttningar när patienten inte kan säkra sin egen halsrygg.
Intrahospitalt
Det finns inte lika tydliga riktlinjer för intrahospitalt omhändertagande som för prehospitalt. Individanpassad bedömning bör göras och hård halskrage undvikas i möjligaste mån. Lägesändringar ska ske med manuell stabilisering om detta krävs. Vid förflyttningar inom sjukhuset används huvudblock av mjukt skumgummi eller motsvarande.
Status
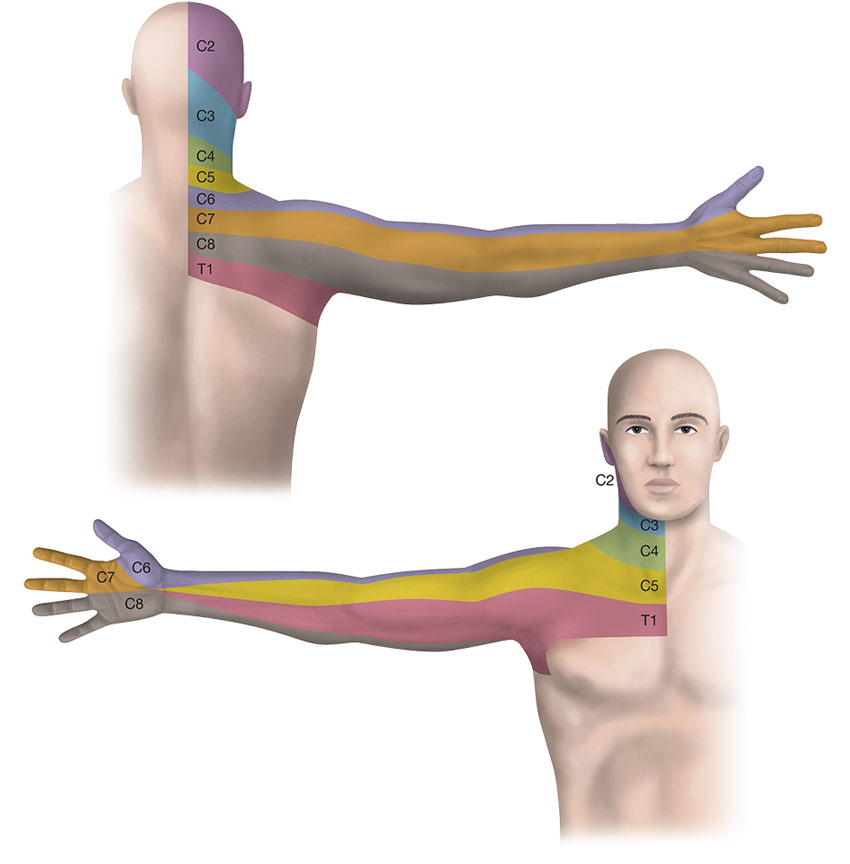
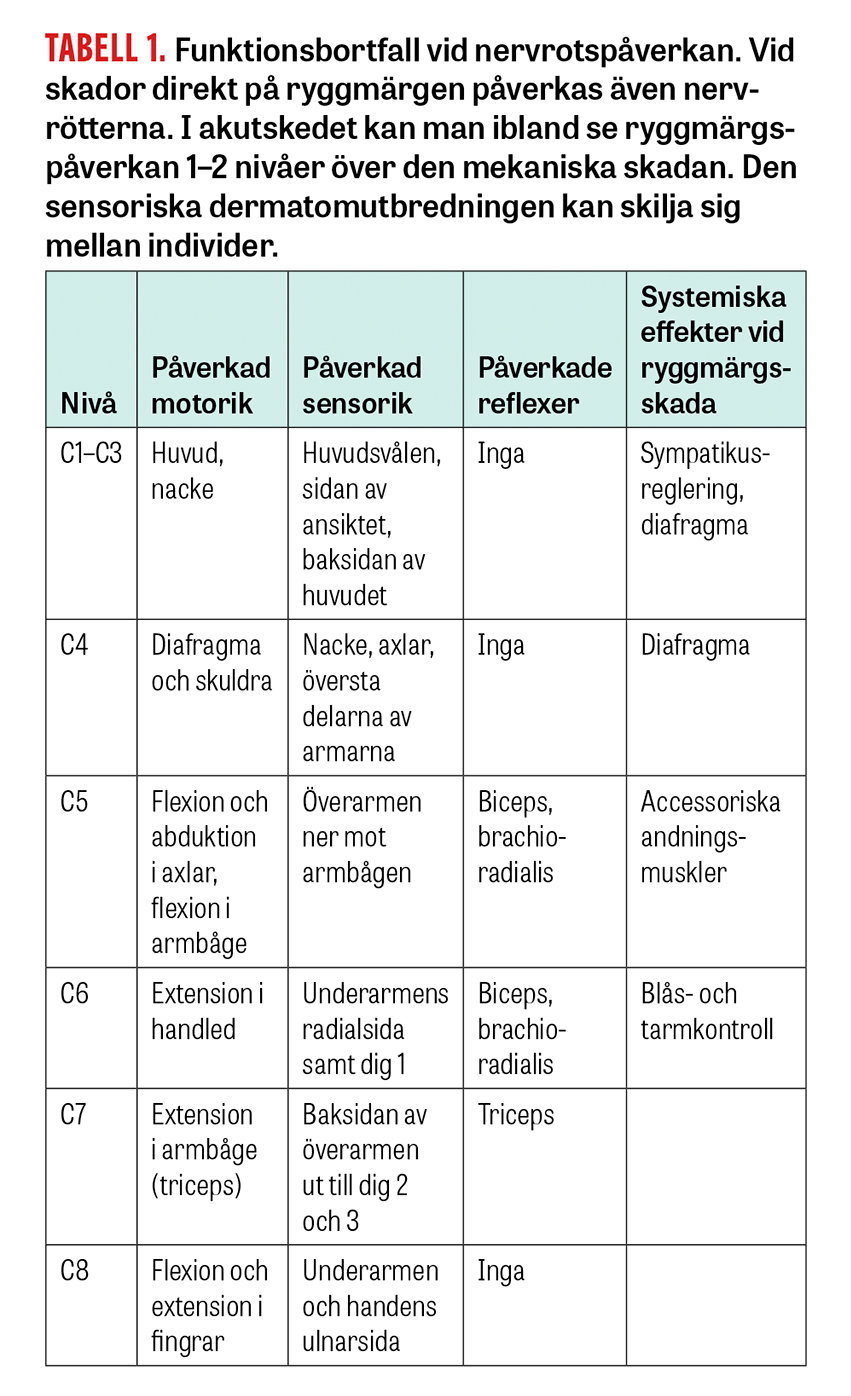
Akut omhändertagande av traumapatienter med misstänkt skada i halsryggen sker, liksom för övriga traumapatienter, med ABCDE-koncept och ATLS-algoritm (ATLS = advanced trauma life support). Hela kotpelaren ska palperas och sår, hematom och smärta noteras. Grovneurologiskt status innefattande reflexer, kraft och sensorik ska utföras och dokumenteras; vid misstänkt ryggmärgsskada ingår även undersökning per rektum. Vid utstrålande smärta är en dermatomkarta till hjälp för nivåbestämning [4].
När patientens tillstånd tillåter ska neurologiskt status undersökas och dokumenteras mer utförligt, och ASIA-klassifikationen är då ett bra hjälpmedel [5].
Vid nytillkomna fokalneurologiska symtom och vid medvetandesänkning ska alltid radiologisk undersökning göras. Övriga patienter bör handläggas enligt kriterierna i Canadian C-spine rule [2].
Radiologi
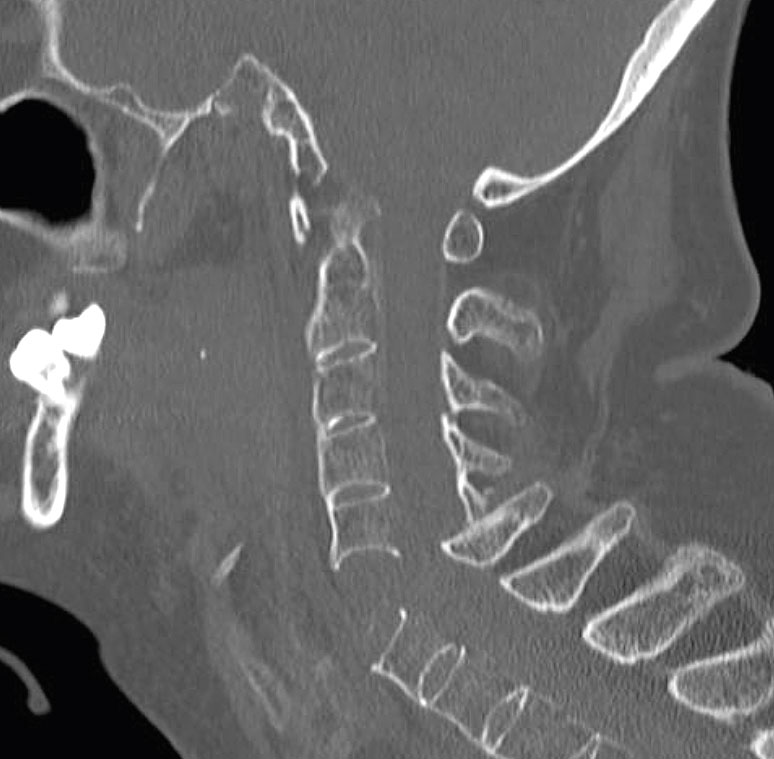
God tillgänglighet och bra visualisering av benstrukturer gör att datortomografi (DT) är förstahandsvalet vid trauma [6].
Magnetresonanstomografi (MR) används i det akuta omhändertagandet, framför allt när DT inger misstanke om ligamentskada och vid påverkad neurologi utan fynd på DT.
Anatomi
Halsryggen består av sju halskotor, C1–C7. De två översta kotorna, C1 och C2 (atlas och axis), är mest morfologiskt avvikande. Atlas (C1) är ringformad med konkava ledytor ledande mot occipitalkondylerna. Axis (C2) har en framträdande benutväxt kranialt, dens axis. Nästan 50 procent av flexion och extension, liksom 50 procent av halsryggens rotationsförmåga, tas ut i nivån C0–C2 [7]. C3 till C7 är mer lika övriga kotor i ryggraden men något mindre.
Stabilitet
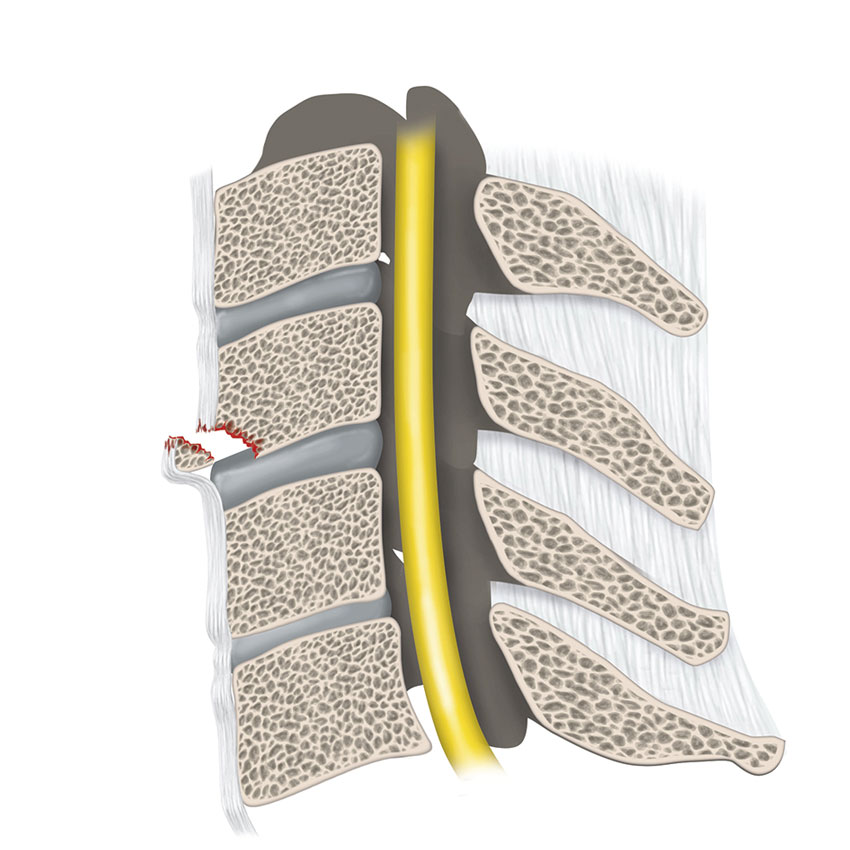
Skadans påverkan på stabiliteten är en viktig faktor att ta hänsyn till. En instabil skada kan, som namnet antyder, göra att benstrukturer flyttar sig och skadar närliggande känsliga strukturer såsom ryggmärg, blodkärl och nervrötter. Stabilitet i ryggraden kan i korthet definieras som »ryggkotornas förmåga att förbli sammanhängande med bevarat inbördes förhållande under normala fysiologiska förhållanden«. Detta regleras av ett komplext samspel mellan centrala nervsystemet, muskler, ben, ligament och intervertebraldiskar [8].
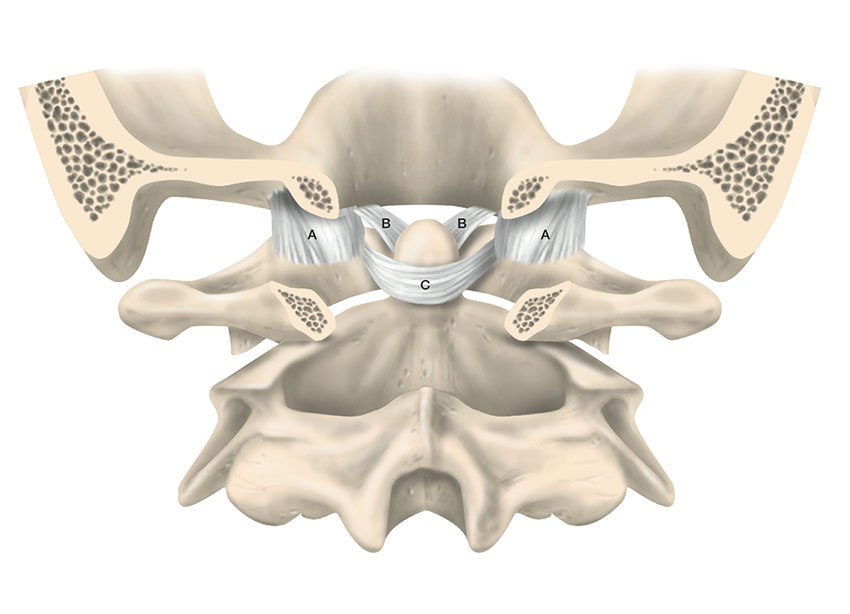
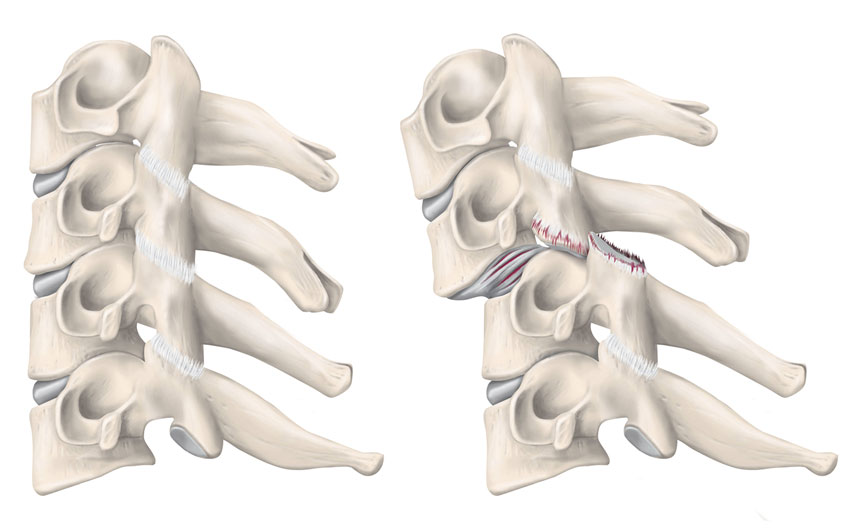
Halsryggens stabiliserande ligamentkomplex tillåter ett stort rörelseuttag samtidigt som det begränsar rörelse utanför ändlägena. Atlanto-occipitalt finns ett system av ligament och ledkapslar som förhindrar överrörlighet mellan skalle och halsrygg. Ligamentum transversum (i det kruciforma ligamentet) är kraftigast och fixerar dens axis till atlas tillsammans med ligamentum alare och förhindrar instabilitet mellan C1 och C2. Nedanför C2 utgörs stabiliteten framför allt av de diskoligamentära komplexen, omfattande intervertebraldiskar, anteriora longitudinella ligament (ALL), posteriora longitudinella ligament (PLL), ligamentum flavum, interspinala ligament samt fasettledernas ledkapslar [9].
Skademekanismer
Morfologiskt skiljer sig den övre halsryggen (occiput–C2) så pass mycket från den nedre delen (C3–C7, även benämnd de subaxiala nivåerna) att skador i dessa klassificeras separat. De subaxiala skadorna är mer lika de torakolumbala och kan i princip klassificeras på samma sätt. Olika skademekanismer ger upphov till specifika skademönster. Såväl kompressions- som distraktions- eller rotations-/translationsvåld och tillhörande skador förekommer. Dessa krafter är inte sällan kombinerade med extensions- eller flexionsvåld [10].
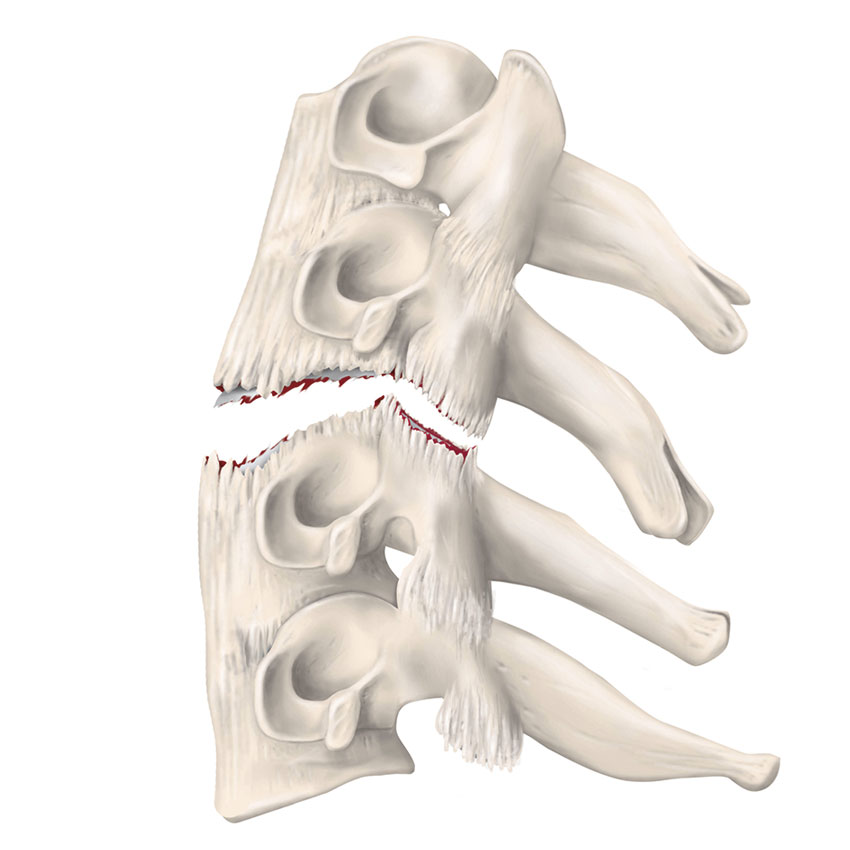
Historiskt har många olika system för att klassificera skador i halsryggen utvecklats. Samtliga innefattar beskrivning av skadan utifrån halsryggens position och kraftens rörelse i samband med skadetillfället. Senare har även skador på det diskoligamentära komplexets stabilitet och neurologisk påverkan tillkommit [9, 11].
Oavsett vilket system som används så är det viktigt att notera misstänkt traumamekanism för att snabbt kunna länka ihop denna med symtom och skadans radiologiska utseende och för att bedöma stabiliteten.
Skador i övre halsryggen
Occipitalkondylfraktur
Frakturer genom occipitalkondylerna är vanligen stabila och behandlas då med halskrage. Vid högenergivåld förekommer ofta associerade intrakraniella skador. I sällsynta fall, vid större avlöst fragment och avlösning av ligamentkomplexet, kan frakturer i occipitalkondylerna vara höggradigt instabila och kräva kirurgisk åtgärd [10]. I ovanliga fall skadas samtliga ligament mellan occiput och C1 vilket leder till en atlanto-occipital dislokation, en skada med hög mortalitet direkt vid skadetillfället [12].
Frakturer i C1
Frakturer i atlas kan vara stabila eller instabila, beroende på om ligamentum transversum skadats. Kraftigt dislokerade skador ger skador på medulla som inte är förenliga med liv.
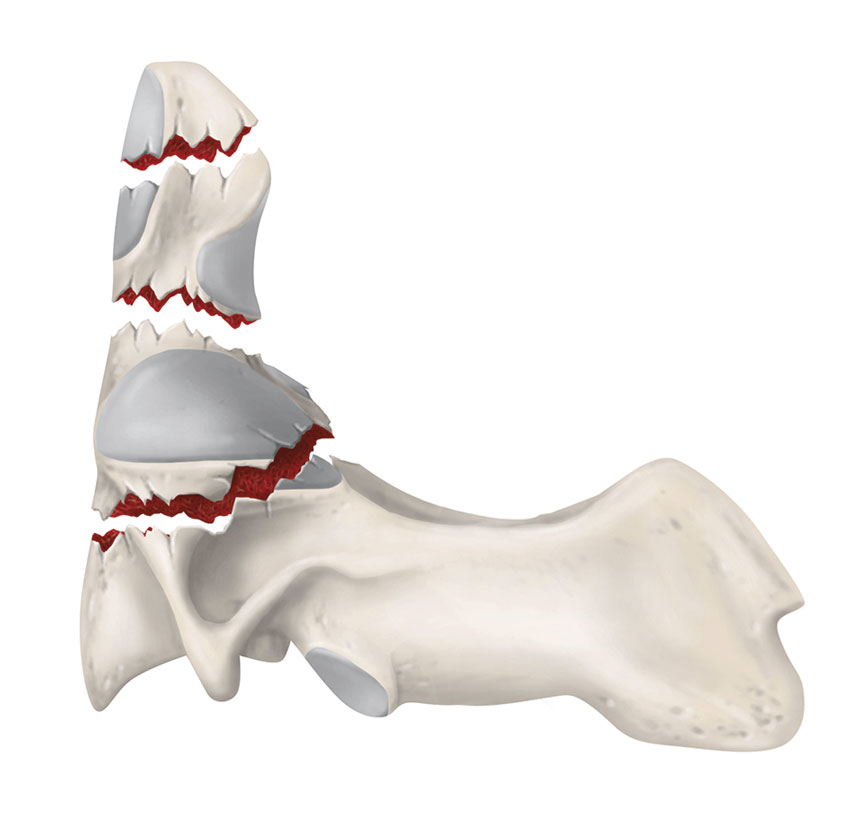
Jeffersonfrakturen är den vanligaste frakturen i atlas och innebär skada på både främre och bakre atlasbågen. Traumamekanismen är kompression med samtidig hyperflexion eller hyperextension, till exempel dykolyckor. Vid isärsprängning av atlasringen ska ligamentskada misstänkas, vilken kan kräva kirurgisk åtgärd. Frakturer i atlas endast omfattande massa lateralis är stabila [10].
Frakturer i dens axis (C2)
Dens axis-frakturer utgör 18 procent av alla halsryggsfrakturer, och hos patienter över 80 år står de för 50 procent [13].
Densfrakturer klassificeras utifrån frakturlokalisation. Typ 1 utgör skada i toppen av dens och är ovanlig. Typ 2-frakturer är vanligast och är lokaliserade i övergången mellan dens och kotkroppen. Typ 3-skador förlöper ner i C2:s kotkropp [14].
Patienter med densfrakturer uppvisar sällan neurologisk påverkan vid ankomst till sjukhus. Har våldet varit så kraftigt att det medfört en större dislokation påverkas medulla i så hög grad att patienten oftast avlider.
Typ 1- och typ 3-skador är oftast stabila och kan behandlas med halskrage. För typ 2-skadorna saknas internationell konsensus om optimal behandling; alternativen är hård halskrage, haloväst eller kirurgisk fixation [13]. Risken för pseudartrosutveckling vid konservativ behandling är relativt stor, framför allt vid typ 2, men viss risk finns även vid typ 3-skador [10]. Vid större felställning bör frakturen reponeras, ofta krävs även kirurgisk fixation.
Hangman’s fracture (C2)
»Hangman’s fracture« är en potentiellt instabil fraktur genom pars interarticularis i C2 bilateralt. Namnet kommer ursprungligen från det våld som halsryggen utsätts för vid en hängning: hyperextension och distraktion. Den moderna klassifikationen delar in dessa frakturer efter skademekanism och stabilitet. Typ 1 är en extension–kompression med bilaterala pars-frakturer; ligamentapparaten är oftast intakt och frakturen kan då behandlas med halskrage [15]. Vid typ 2 och typ 3 involveras ofta C2/C3-disken samt ALL/PLL, vilket innebär hög risk för instabilitet och kirurgisk intervention kan vara aktuell.
Frakturer i C3–C7
Burstfraktur
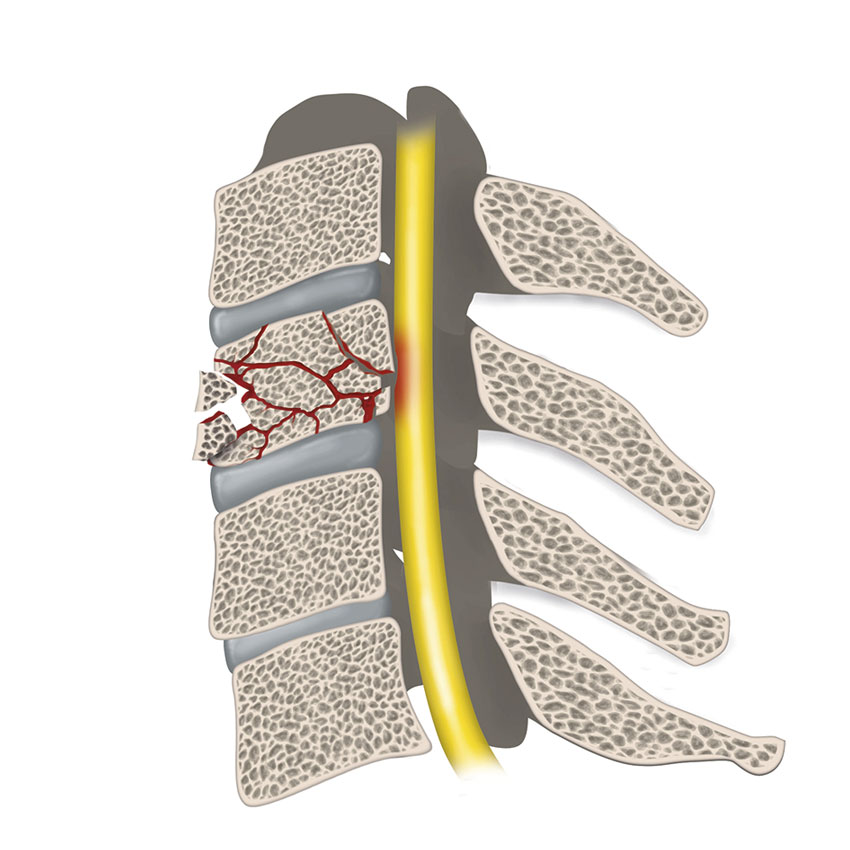
En »burst«-fraktur uppkommer genom axialt våld med halsryggen i neutral position. Frakturen är oftast stabil och kan då behandlas icke-kirurgiskt, men om de bakre frakturfragmenten buktar in avsevärt i spinalkanalen och ger neurologisk påverkan eller om ligamentskada misstänks kan kirurgisk intervention vara aktuell [16].
Teardrop
»Teardrop«-frakturer engagerar kaudala delen av främre kotkroppen och ger ett karakteristiskt utseende på röntgen. Skadan orsakas antingen av hyperflexion eller hyperextension med samtidig kompression av halsryggen. Teardropfrakturer efter hyperflexionsvåld är vanligen instabila, kan innefatta neurologisk påverkan med tetrapares och kräver ofta kirurgisk åtgärd [16]. Teardropfrakturer orsakade av hyperextension är vanligen stabila och behandlas med halskrage.
Luxationer/frakturer av fasettlederna
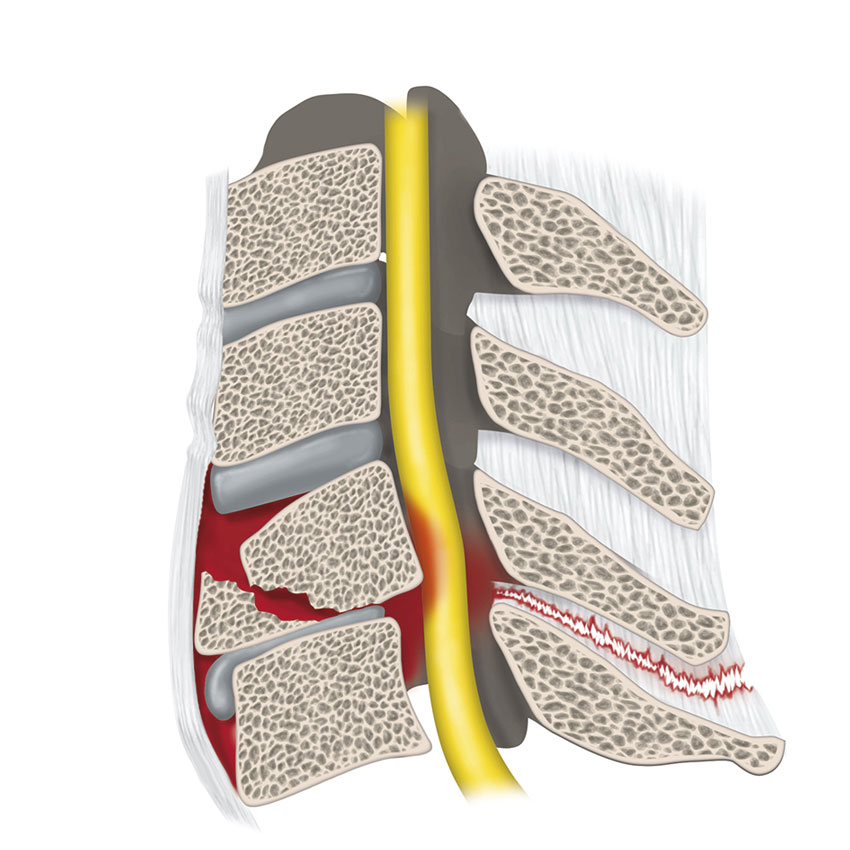
Vid luxationer av fasettlederna rör sig den inferiora fasetten tillhörande den kraniala kotan över den superiora fasetten tillhörande den kaudala kotan på grund av hyperflexion med distraktion. Den anterolistes som skapas kan orsaka kompression av ryggmärg/nervrötter och neurologisk påverkan. Luxationen kan vara uni- eller bilateral och med eller utan fasettledsfraktur. Bilaterala skador är allvarliga och orsakar ofta kompression av ryggmärgen medan en unilateral luxation företrädesvis påverkar den utpasserande nervroten. Fasettledsluxation med ryggmärgspåverkan kräver akut reponering med avlastande skallsträck. Bilaterala luxationer är höggradigt instabila även efter reponering. Unilaterala luxationer är, förutsatt att den kontralaterala fasettleden är oskadad, mer stabila [17]. Fasettledsluxationer är tillsammans med C1–C2-frakturer samt frakturer genom foramen transversum en av de skador som förknippas med skada på arteria vertebralis. Vilka patienter som ska screenas för artärskador vid frakturer i halsryggen är omdebatterat [18].
Ankyloserande spondylit och DISH
Ankyloserande spondylit (Bechterews sjukdom) är en inflammatorisk ledsjukdom som främst drabbar kotpelaren och SI-lederna. I de svårare fallen ses sammanväxningar mellan kotkropparna (»bamburyggrad«) vilket gör att kotpelaren vid en fraktur, likt ett rörben, får långa hävarmar runt skadenivån. Detta innebär risk för ökad neurologisk påverkan även efter skadetillfället, då små rörelser i frakturen kan ge upphov till stor dislokation [19].
Diffus idiopatisk skeletal hyperostos (DISH) kan vid framskriden sjukdom innebära liknande risker vid fraktur som vid ankyloserande spondylit. Båda tillstånden medför utmaningar vid traumaomhändertagandet, såväl vid förflyttningar som vid kirurgisk intervention [20]. Vid förflyttning är det viktigt att behålla patientens normala rygg- och nackkonfiguration.
Ryggmärgsskador
Ryggmärgsskador i halsrygg samt högt i torakalryggen kan ge neurogen chock med låg puls och lågt blodtryck samt påverkan av andningsfunktionen. Patienter med neurogen chock behöver övervakas på intensivvårdsavdelning/övervakningsavdelning då de kan behöva respiratorvård under en kortare period alternativt en längre behandling med trakeostomi [21] (se tabell). Skador högt i halsryggen med påverkan på ryggmärgen kan påverka andningscentrum med dödlig utgång direkt på skadeplatsen.
Bröstryggmärgssyndrom
Bröstryggmärgssyndrom (central cord syndrome) är en inkomplett skada på ryggmärgen som ger större neurologisk påverkan i de övre extremiteterna jämfört med de nedre. Blåsdysfunktion kan förekomma. Vanligen ses bröstryggmärgssyndrom efter lågenergivåld hos personer över 50 år med degenerativa förändringar i halsryggen. Ofta ses ingen fraktur eller ligamentskada på radiologiska undersökningar [22].
Behandlingen är allt oftare kirurgisk dekompression med avlastning av ryggmärgen.
Behandling
Behandlingen av halsryggskador syftar till läkning utan försämrat läge och bibehållande av så mycket neurologisk funktion som möjligt.
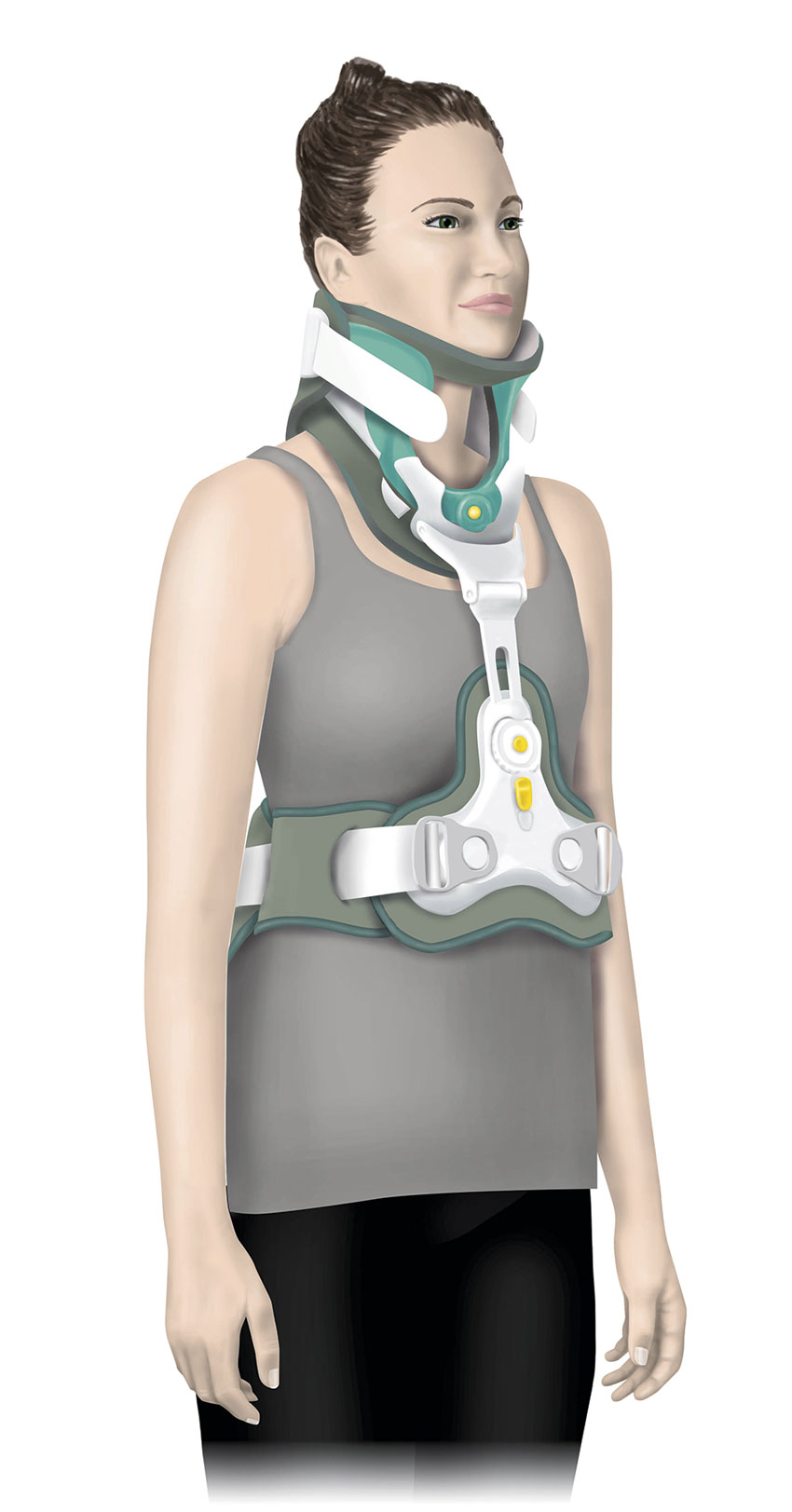
Halsryggssfrakturer som klarar att läka med yttre stabilisering behandlas med hård halskrage. Vid skador ovan C2 och nedan C6 läggs förlängning över nedre torakalryggen till, så kallad CTO (cervikal–torakal ortos). Krage/ortos ska användas dygnet runt, vanligen i 6 till 12 veckor, och patienten behöver utbildas i hur den hanteras.
Haloväst introducerades under 1950-talet som en icke kirurgisk behandling av instabila frakturer i både övre och nedre halsryggen och ger större stabilitet jämfört med ortos. Metoden är förhållandevis enkel: fyra skruvar skruvas in i kraniet, två frontalt och två parietalt bakom öronen, och kopplas till stag som är fixerade i en väst. De senaste årens utveckling av operationstekniker har gjort att halovästens användningsområde minskat, men för komminuta frakturer involverande flera nivåer, som är svåra att fixera kirurgiskt utan att ta bort all rörlighet i halsryggen, kan den vara ett bra behandlingsalternativ.
Vid halsryggsfrakturer med stor instabilitet och/eller neurologisk påverkan är behandlingen vanligen kirurgisk. Kirurgisk metod avgörs av skadans typ och lokalisation. Såväl ventral som dorsal kirurgi, ibland i kombination, används. För att uppnå stabilitet behövs ofta fixering av flera nivåer vilket kan leda till betydande rörelseinskränkningar.
Vid felställning med kompression av neurologiska strukturer bör ett skallsträck anläggas akut för att avlasta ryggmärgen inför definitiv kirurgi. Detta sker genom att en krona skruvas fast i kraniet och kopplas till vikter med patienten i ryggläge i säng. Finns kompetens på den lokala kliniken kan sträcket läggas på plats, annars bör patienten akut flyttas till närmsta ryggkirurgiska klinik för omhändertagande.
Läs även författarintervjun med Jesper Hallsten
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.