Paxlovid (nirmatrelvir/ritonavir) är en antiviral tablettbehandling av covid-19. Frågor kring Paxlovids kostnadseffektivitet har debatterats, och i en medicinsk kommentar i Läkartidningen efterlyses en uppdaterad hälsoekonomisk analys »som baseras på dagens situation och där vaccinationsstatus, aktuella virusvarianter, riskfaktorer samt effekt på symtomduration och sena effekter beaktas« [1].
Riskerna för olika patientgrupper att utveckla svår covid-19 varierar påtagligt. Därför kommer även kostnadseffektiviteten av behandling med Paxlovid att variera beroende på förväntade behandlingskostnader respektive vinster i livskvalitet. Den grundläggande frågan är hur mycket högre risken för svår covid-19 eller mortaliteten behöver vara för att Paxlovid ska betraktas som kostnadseffektivt.
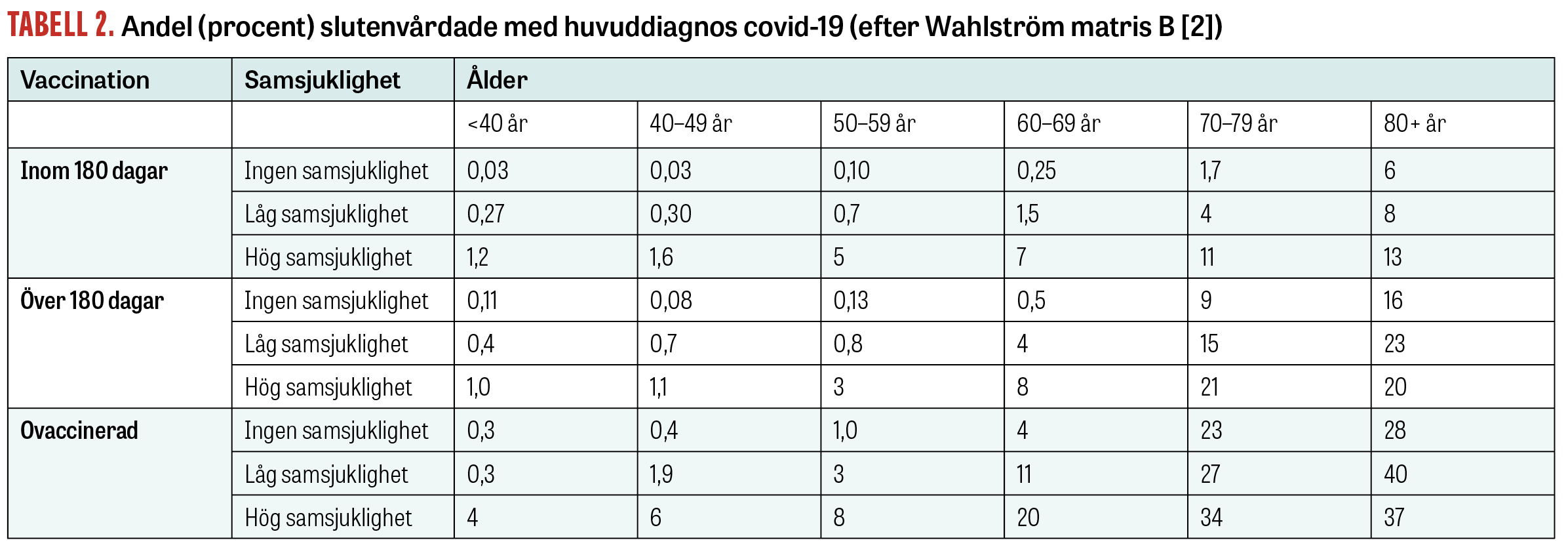
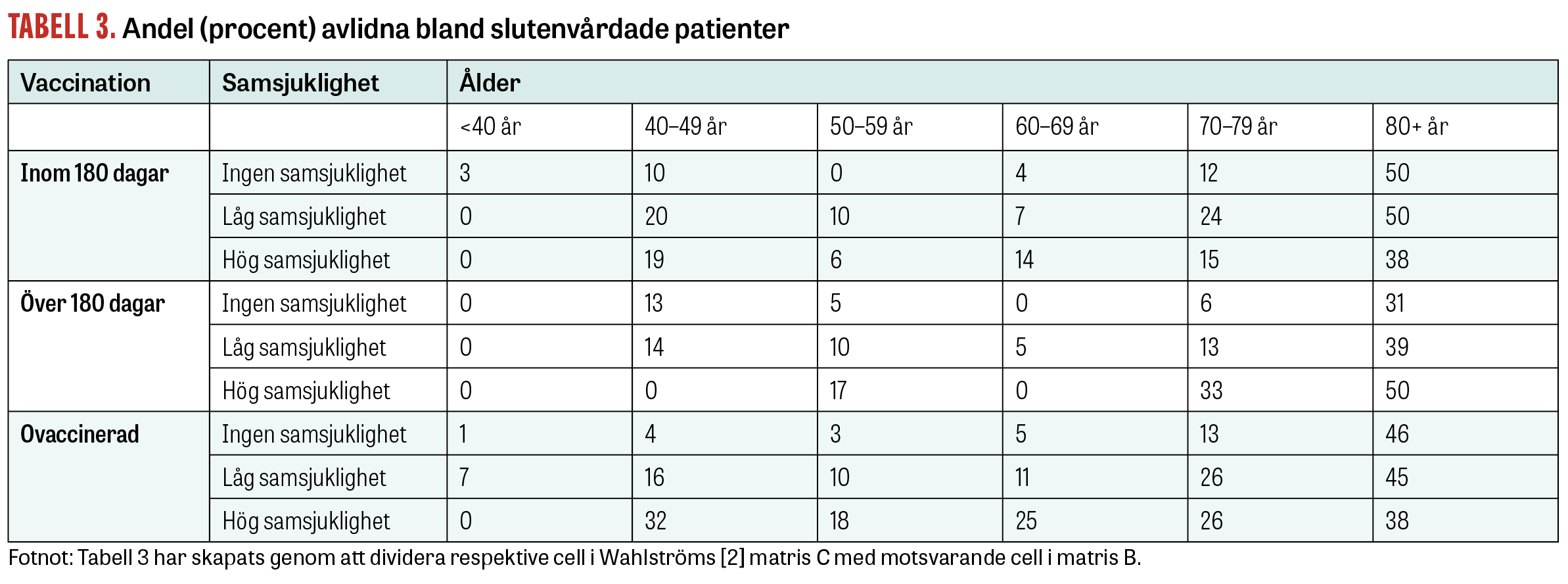
I en debattartikel i Läkartidningen presenterar Wahlström och medarbetare riskmatriser som visar andelen slutenvårdade respektive avlidna bland sars-cov-2-positiva patienter efter ålder, vaccinationsstatus och samsjuklighet [2]. Baserat på de data som Wahlström presenterar kan vi redogöra för resultat avseende Paxlovids kostnadseffektivitet utifrån samma parametrar.
Vi har utvecklat en hälsoekonomisk modell, där Paxlovid jämförs med ingen antiviral behandling. Modellen presenterades nyligen som en poster vid konferenserna NSCMID 2023 (Nordic Society of Clinical Microbiology and Infectious Diseases) [3] och ISPOR 2023 (International Society for Pharmaeconomics and Outcomes Research) [4]. Vår analys baseras på Wahlströms resultat och aktuella svenska data från Socialstyrelsen avseende vårdtid på sjukhus och andel intensivvårdade patienter. För detaljer om analysens uppbyggnad hänvisar vi till modellbeskrivningen, som finns på ISPOR:s webbplats [4].
I korthet bygger vår analys på att en patient insjuknar och kontaktar vården, som utför ett test för covid-19. Om detta är positivt så väljer vårdgivaren att antingen förskriva Paxlovid eller rekommendera patienten att avvakta. För de patienter som får Paxlovid kommer risken att läggas in på sjukhus, inklusive intensivvårdsavdelning, att vara lägre, och vårdtid på sjukhus samt risk att avlida minskar. De patienter som överlever antas inte ha några kvarstående men eller utökade hälsorisker jämfört med den generella befolkningen i samma ålder.
Data om Paxlovids effekt gällande minskad risk för sjukhusinläggning och död har hämtats från en studie där patienterna testats för covid inom 5 dagar från symtomdebut och påbörjat behandling med Paxlovid samma dag som testet utfördes [5]. I en känslighetsanalys, som bygger på en annan källa, visar resultatet en lägre relativ riskreduktion för sjukhusinläggning och död [6].
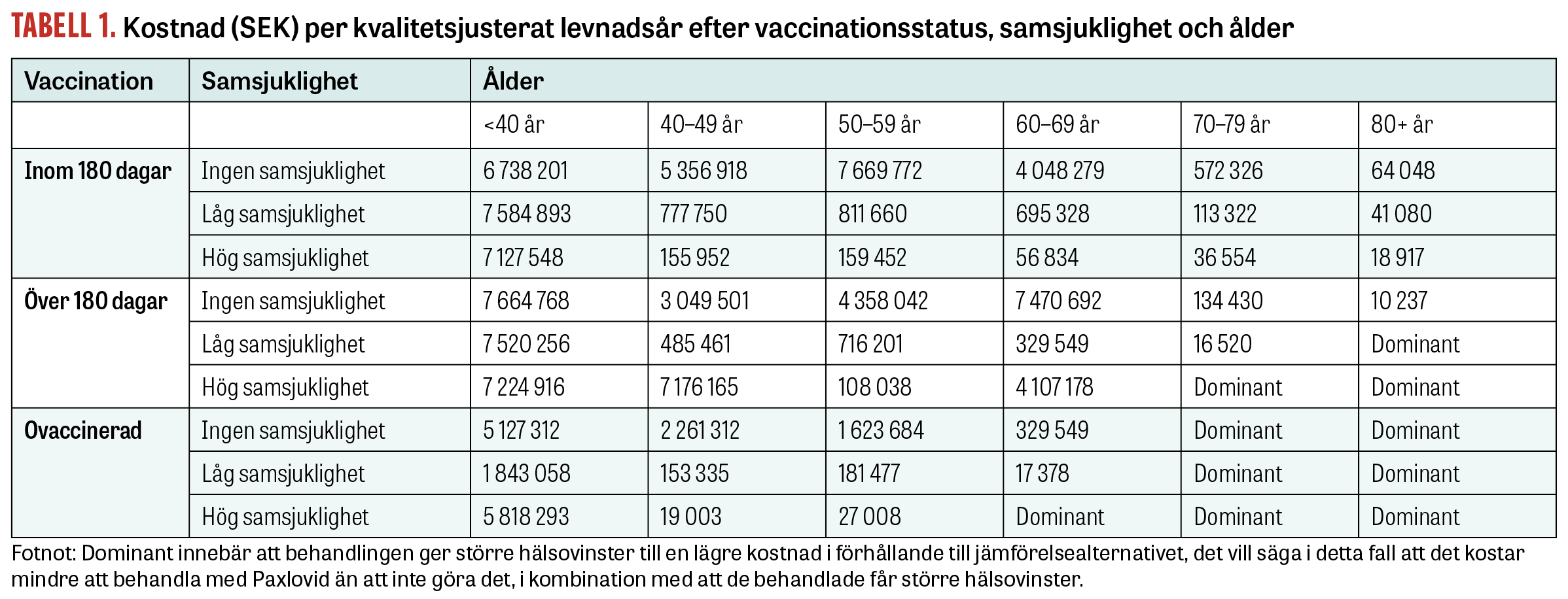
Resultaten presenteras i Tabell 1 och skiljer patienter avseende tid sedan senaste covidvaccination, grad av samsjuklighet och ålder. För varje cell i matrisen har vi räknat ut kostnadseffektivitetskvoten baserat på andelen slutenvårdade med huvuddiagnosen covid-19 (Tabell 2) samt antal avlidna (Tabell 3).
Beräkningen har gjorts för det primära sjukdomsförloppet och direkta kostnader vid sjukhusvård. Analysen tar inte hänsyn till eventuell påverkan av behandling med Paxlovid på smittspridning av covid-19 eller minskad risk för postcovid.
Resultaten visar att Paxlovid är en kostnadseffektiv behandling för många av patientgrupperna, räknat med de gränsvärden Tandvårds- och läkemedelsförmånsverket vanligen använder, det vill säga under 500 000 kronor per kvalitetsjusterat levnadsår [7, 8]. Känslighetsanalysen som använder en lägre relativ riskreduktion visar snarlika resultat.
För de grupper där risken för sjukhusinläggning eller död är högst är behandlingskostnaden med Paxlovid lägre jämfört med att avstå behandling.