»Spice« är en samlingsbenämning på syntetiska kannabinoider som adderats till torkade växtdelar avsedda för rökning i missbrukssyfte.
Rökning av spice ger ett mer potent rus än klassisk cannabisrökning.
Bruk av dessa kannabinoider har i några fall medfört allvarliga akuta symtom såsom medvetslöshet, kramper och stroke. Även akut njursvikt förekommer, vilket illustreras av vår fallbeskrivning.
Den som röker spice kan inte säkert veta vilka substanser som har adderats till rökmixturen och vilka doser det rör sig om.
Ett flertal olika kannabinoider har narkotikaklassats, men nya varianter med okända egenskaper tillkommer hela tiden.
Påfallande många av användarna är tonåringar.
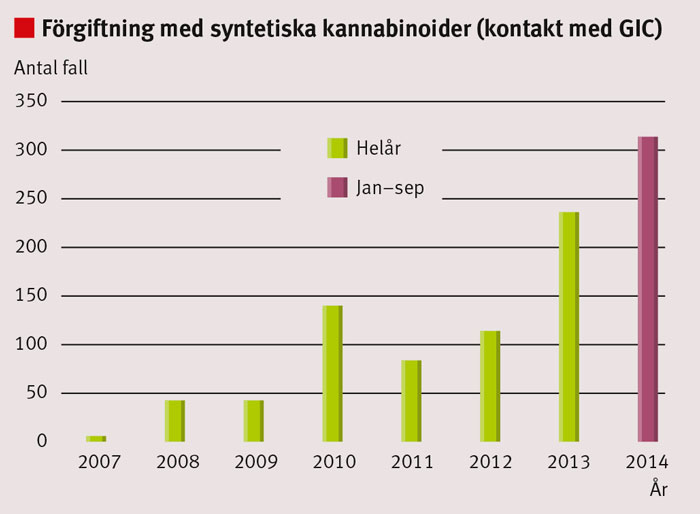
»Spice« är den vanligaste benämningen och handelsnamnet på en mängd olika syntetiska cannabisliknande substanser som sprejats på torkade växtdelar avsedda för rusgivande rökning [1]. Produkterna tillhandahålls vanligen via beställning över internet, och de började lanseras i liten skala i Europa 2004 [2]. Sedan dess har försäljningen stadigt ökat och därmed också antalet personer som råkat ut för förgiftningssymtom av olika slag. Detta avspeglas tydligt i Giftinformationscentralens statistik. Sedan år 2007 har Giftinformationscentralen fått förfrågningar om totalt 979 fall där personer har missbrukat spice. Antalet frågor har ökat kraftigt under det senaste året (Figur 1). Samma typ av utveckling ses i övriga Europa och i USA [3].
I de flesta fall handlar det om unga personer som röker dessa relativt billiga och lättåtkomliga produkter. I många fall har det rört sig om ungdomarnas första erfarenheter av droganvändning, och i 40 procent av fallen har personerna varit yngre än 20 år.
Rökmixtur tillverkas av kannabinoider och växtmaterial
Syntetiska kannabinoider produceras i laboratorier, framför allt i Asien. Syntesen baseras på strukturen hos naturliga substanser från cannabisplantan och på endogena kannabinoider. Dessa konstgjorda kannabinoider är fettlösliga, icke-polära, små molekyler som är flyktiga och därmed rökbara [1]. Mer än 400 olika molekylvarianter har identifierats [4].
Vid tillverkning av rökmixturer löser producenterna troligen upp kannabinoider i lösningsmedel, sprejar lösningen på ett växtmaterial och låter lösningsmedlet avdunsta innan de förpackar rökmixturen för försäljning. Ofta tillsätts flera olika syntetiska kannabinoider till ett och samma växtmaterial. En viss produkt kan också innehålla olika mängder aktiv substans i olika förpackningar. Läkemalva, damiana, tobak och te är exempel på växter som används som bärarmaterial. Att ren cannabisplanta preparerats med kannabinoider är ovanligt. Vid beställning är växtblandningen förpackad i ljustäta påsar, vanligen innehållande 3–5 g rökmixtur.
I dag utgörs de flesta tullbeslagen i Sverige av rent pulver innehållande syntetiska kannabinoider avsedda för egentillverkning av spicerökmixturer enligt en enkel procedur. Aceton används då ofta som lösningsmedel, eftersom det är lättillgängligt och billigt.
Det finns två typer av cannabisreceptorer: CB1 och CB2. CB1 finns framför allt i CNS och står för bl a den psykoaktiva effekten, medan CB2 finns perifert och huvudsakligen är involverad i olika immunreaktioner [5]. Syntetiska kannabinoider binder agonistiskt till CB1-receptorn, och flertalet av dem är sannolikt mer potenta än den naturligt förekommande agonisten delta-9-tetrahydrokannabinol (THC), vilken är en partiell agonist [1].
I takt med att de olika syntetiska kannabinoiderna av myndigheterna klassas som narkotika eller hälsofarlig vara ändrar försäljarna innehållet i produkterna. Tidigare var olika JWH-varianter som JWH-018 och JWH-073 vanliga, medan det numera förekommer andra substanser, t ex AB-fubinaca, XLR-11 och BB-22.
En vanlig missbruksdos är oftast mindre än 1 mg. Motsvarande mängd växtmaterial blir då ca 0,3 g. Koncentrationen i växtmaterialen varierar dock kraftigt.
Takykardi och lindrig hypertoni vanliga symtom
Effekterna debuterar snabbt, inom ca 10 minuter efter rökning. Ruseffekt kvarstår i upp till 6 timmar. Vanligen ses takykardi och lindrig hypertoni.
Även illamående, kräkningar, huvudvärk, yrsel, oro, mydriasis, CNS-depression, svettningar, hyperventilation och olika neuromuskulära symtom som muskelryckningar, tremor och domningar är relativt vanliga symtom. Hyperglykemi och hypokalemi kan också förekomma.
Det finns dessutom ett flertal fall där personerna haft mer allvarliga symtom, t ex uttalade hallucinationer, akut psykos, medvetslöshet och kramper.
Under de senaste 2 åren har det tillkommit beskrivningar av fall där spice utlöst cerebral ischemi med stroke [6, 7] och kardiell ischemi med ST-höjningar [8] samt även ett fall av letal asystoli [9].
Vissa fluorinerade syntetiska kannabinoider, t ex XLR-11, har i flera fall orsakat akut njursvikt som debuterat inom 1–6 dygn [10-13]. I ett av dessa fall rörde det sig om en man som använt en viss produkt med syntetiska kannabinoider under 1 års tid och som plötsligt utvecklade akut njursvikt, vilket indikerar att innehållet i denna produkt kan ha ändrats [10].
Toleransutveckling är vanlig. Abstinenssymtom som svettningar, huvudvärk, sömnsvårigheter, mardrömmar, ångest, tremor, takykardi, bröstsmärtor och dyspné kan förekomma [14].
Global Drug Survey visar i sin rapport från 2014 att det är 30 gånger vanligare att man söker sjukvård efter användning av spice än efter bruk av cannabis [3].
Huvudsakligen symtomatiskt omhändertagande
Omhändertagandet är huvudsakligen symtomatiskt.
Medvetandegrad, puls och blodtryck övervakas till dess att symtomen avklingat (vanligen inom 8–12 timmar).
Vid oro, ångest och kramper ges i första hand diazepam, 5–10 (20) mg intravenöst till vuxen. Sinustakykardi behöver sällan behandlas specifikt, men diazepam kan ges i dämpande syfte. Akut psykos kan behandlas med haloperidol 5–15 mg intravenöst eller intramuskulärt.
S-elektrolyter, B-glukos och syra–basstatus tas initialt. S-kreatinin bör kontrolleras vid upprepade tillfällen om uttalade symtom föreligger. Kannabinoiderna är inte dialyserbara.
Syntetiska kannabinoider och deras metaboliter kan detekteras i serum och urin. Inom ramen för det s k STRIDA-projektet kan blod- och urinprov skickas till Karolinska universitetslaboratoriet, avdelningen för klinisk farmakologi i Huddinge. Rådgör med Giftinformationscentralen om sådant behov föreligger.
Akut njurinsufficiens efter spicerökning
I litteraturen finns några relativt nyinkomna rapporter om akut njurinsufficiens som satts i samband med rökning av spice [10-12]. Mekanismen har inte kunnat klarläggas, men mikroskopiskt har akut tubulär nekros konstaterats [13]. Rabdomyolys har i dessa fall kunnat uteslutas som orsak till njurpåverkan, och inte heller i vårt beskrivna fall (Fakta 1) förekom signifikant rabdomyolys.
Kramptröskeln hos vår patient kan ha varit sänkt beroende på tidigare skalltrauma, men i flera andra fallbeskrivningar har användning av spice kopplats till krampepisoder [1, 15]. Någon alternativ förklaring till njursvikten har inte kunnat identifieras. Urin- och blodanalys kunde inte påvisa några kannabinoider, vilket dock kan förklaras av att provtagningen skedde först 2 dygn efter exponeringen eller att analysmetoden inte hunnit kalibreras för alla substanser som finns tillgängliga på marknaden.
Nya kliniskt helt obeprövade kannabinoider tillsätts till spice allteftersom de tidigare använda blir narkotikaklassade. Detta medför att oväntade och allvarliga effekter överraskande kan uppkomma; t ex har varianten XLR-11 associerats med njurtoxiska effekter [12]. Fallen av stroke och hjärtischemi ger anledning att förmoda att också vasokonstriktion kan orsakas av denna grupp substanser. Det är dock svårt att med säkerhet koppla en viss substans till specifika kliniska effekter, eftersom andra tillsatser och föroreningar kan förekomma.
Innehållet ändras – användarna vet inte vad de köpt
Spicerökning är vanlig bland ungdomar i dag. I de flesta tidiga rapporter har relativt lindriga förgiftningssymtom beskrivits, men innehållet ändras hela tiden, och användarna kan aldrig med säkerhet veta vad den produkt de köpt verkligen innehåller och hur stor dosen är. Allvarliga symtom rapporteras allt oftare. Drogerna är lättillgängliga, många av dem syns inte i vanliga droganalyser och de är lagliga till dess att en myndighetsklassificering hunnit ske.
I oktober 2014 var 60 olika syntetiska kannabinoider klassade som narkotika eller hälsofarlig vara i Sverige, men nya varianter tillkommer hela tiden, och i dagsläget kan man befara en obruten trend med fortsatt ökning av antalet förgiftningsfall.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Fakta 1. Fallbeskrivning
En ung man hade under en längre period missbrukat spice och cannabis. I anamnesen fanns ett par episoder med skalltrauma och återkommande huvudvärk. Kvällen före ankomsten till sjukhus hade han rökt spice och cannabis. Tidigt på morgonen hade han sedan kollapsat plötsligt och hittades krampande.
På akutmottagningen krampade han fortfarande, trots att intravenöst diazepam getts i ambulansen. Han erhöll totalt 15 mg diazepam och 5 mg midazolam, men synliga kramper släppte först efter nedsövning med propofol.
Pulsen var 150/minut, pH-värdet initialt 6,91 och basöverskottet –19 mmol/l. S-laktat var 16 mmol/l vid ankomsten, vilket dock (liksom blodgaserna) snabbt normaliserades.
Patienten fick krampbehandling även med fosfenytoin och levetiracetam.
DT-undersökning av skallen var utan anmärkning, och lumbalpunktion visade normala fynd. Vid extuberingsförsök dagen efter ankomsten var han mycket orolig, sövdes igen och reintuberades.
Progredierande akut njursvikt tillstötte med S-kreatinin som högst 359 μmol/l. Fosfat var 1,7 mmol/l och GFR (glomerulär filtrationshastighet) 20 ml/min. Diuresen var <0,5 ml/kg/timme och kreatininclearance 27 ml/min.
Patienten dialyserades med kontinuerlig veno-venös hemofiltrationsdialys (CVVH-D) under 2 dygn. Efter avslutad dialys steg S-kreatinin åter till 300–310 μmol/l, men patienten hade nu god diures.
Ultraljud visade bilateral ökad ekogenitet tydande på interstitiell nefrit. Inga hållpunkter för alternativa orsaker till njursvikt (som hypovolemi eller rabdomyolys) sågs under vårdtiden.
Vid extubering 4 dagar efter ankomsten var han fortfarande motoriskt orolig men kunde flyttas från intensivvårdsavdelning till vårdavdelning, där njurvärdena gradvis normaliserades.
Han utskrevs därefter från sjukhuset till behandlingshem i sitt habitualtillstånd.