Strama förespråkar införandet av antibiotikaronder för att förbättra antibiotikaanvändningen på akutsjukhusen.
Vid en antibiotikarond går en infektionsläkare igenom alla patienter som behandlas med antibiotika med patientansvarig läkare och ger råd om behandlingen.
Hösten 2022 genomfördes ett projekt med antibiotikaronder vid geriatriska verksamheter och ASIH vid Handens och Dalens sjukhus i Stockholm.
I 25 procent av fallen ledde ronden till en ändring av patientens behandling.
Antibiotikaronder påverkar antibiotikaanvändningen på externa geriatriska avdelningar och uppskattas av läkarna.
Regionerna bör ta fram en strategi för hur arbetet med antibiotikaronder ska utvecklas och finansieras.
En välmotiverad och återhållsam antibiotikabehandling är viktig för att bevara antibiotika som effektiva läkemedel samt minska risken för biverkningar hos patienten. Det nationella nätverket Stramas (Samverkan mot antibiotikaresistens) arbete har bidragit till en betydligt minskad förskrivning av antibiotikarecept [1], men i slutenvården ökar användningen av bredspektrumantibiotika. Allt fler äldre och multisjuka patienter, ökad förekomst av resistenta bakterier samt vårdplatsbrist bidrar till att sjukhusläkare upplever det som svårt att följa rekommendationer om smal och restriktiv antibiotikabehandling. Strama förespråkar sedan flera år införandet av antibiotikaronder, ett arbetssätt som är dokumenterat effektivt, på svenska akutsjukhus för en förbättrad antibiotikaanvändning [2, 3].
Antibiotikaronder innebär att en infektionsläkare går igenom samtliga antibiotikabehandlade patienter på en avdelning och ger råd om fortsatt behandling. Ett vanligt rondupplägg vid svenska sjukhus är att cirka 30–60 minuter avsätts per avdelning (beroende på storlek), 2 gånger per vecka. Mer tidskrävande fall hänvisas till infektionskonsulten.
Nationella Strama rekommenderar att antibiotikaronder eller motsvarande granskning görs på alla akutsjukhus, med avsatt tid för infektionsläkare omfattande minst 10 procent av en heltidstjänst per 100 vårdplatser [4]. I Region Stockholm utförs i dagsläget antibiotikaronder på ett begränsat antal avdelningar på akutsjukhusen. Ambitionen är att utöka dessa, men ännu finns inte tillräckligt med resurser. Samtidigt vårdas allt fler i den växande gruppen äldre med infektioner [5] i regionen utanför akutsjukhusen på geriatriska kliniker. Effekten av antibiotikaronder utanför akutsjukhusen har inte undersökts.
Hösten 2022 genomförde Strama Stockholm, i samarbete med infektionskliniken vid Södersjukhuset och Aleris närsjukvård vid Dalens och Handens sjukhus, ett projekt med syfte att undersöka nyttan av antibiotikaronder i geriatriska verksamheter utanför akutsjukhusen och i ASIH (avancerad sjukvård i hemmet).
Genomförande
Under 9 veckor utfördes antibiotikaronder 2 gånger per vecka på 8 geriatriska vårdavdelningar med sammanlagt 184 vårdplatser, samt 1 gång per vecka på en avdelning för palliativ slutenvård med 24 vårdplatser och 3 ASIH-team med möjlighet att vårda 150 patienter i hemmet. ASIH i Region Stockholm innebär att sjukvård ges i hemmet med tillgång till sjuksköterska och läkare dygnet runt. Alla vårdplatser var inte belagda vid samtliga rondtillfällen, och 30–60 minuter avsattes per rond. Avdelningsläkaren presenterade patienterna och dokumenterade i journalen. Infektionsläkaren fyllde i ett formulär där varje patient registrerades avseende ålder, kön, tidigare diskussion vid antibiotikarond eller kontakt med infektionskonsult, aktuellt antibiotikum, om relevanta odlingar tagits, om insatt behandling bedömdes optimal, om rekommendation för fortsatt behandling gavs och om rekommendationen skiljde sig från tidigare behandlingsplan. Veckan efter projektets avslutande besvarade läkarna en elektronisk enkät med totalt 13 frågor anpassade efter målgrupp. Frågorna gällde upplevelsen av arbetsinsats och tidsåtgång för ronderna, huruvida ronderna bidrog till ökad kunskap om klok antibiotikaanvändning samt om man valt att följa infektionsläkarens råd eller inte och varför man eventuellt valt att inte göra det. Frågor om hur läkarna bedömde projektets nytta samt värdet av fortsatta ronder i framtiden ingick också. Strama Stockholm finansierade lönekostnader för infektionsläkaren och har sammanställt resultaten.
Resultat
Totalt 154 antibiotikaronder genomfördes, där 701 patienter med sammanlagt 759 antibiotikaordinationer diskuterades. Medel- och medianålder var 82 respektive 83 år och könsfördelningen jämn (47 procent kvinnor). Enkäten besvarades av 23 läkare inom geriatrik och ASIH-verksamheter samt de 4 infektionsläkare som genomförde ronderna.
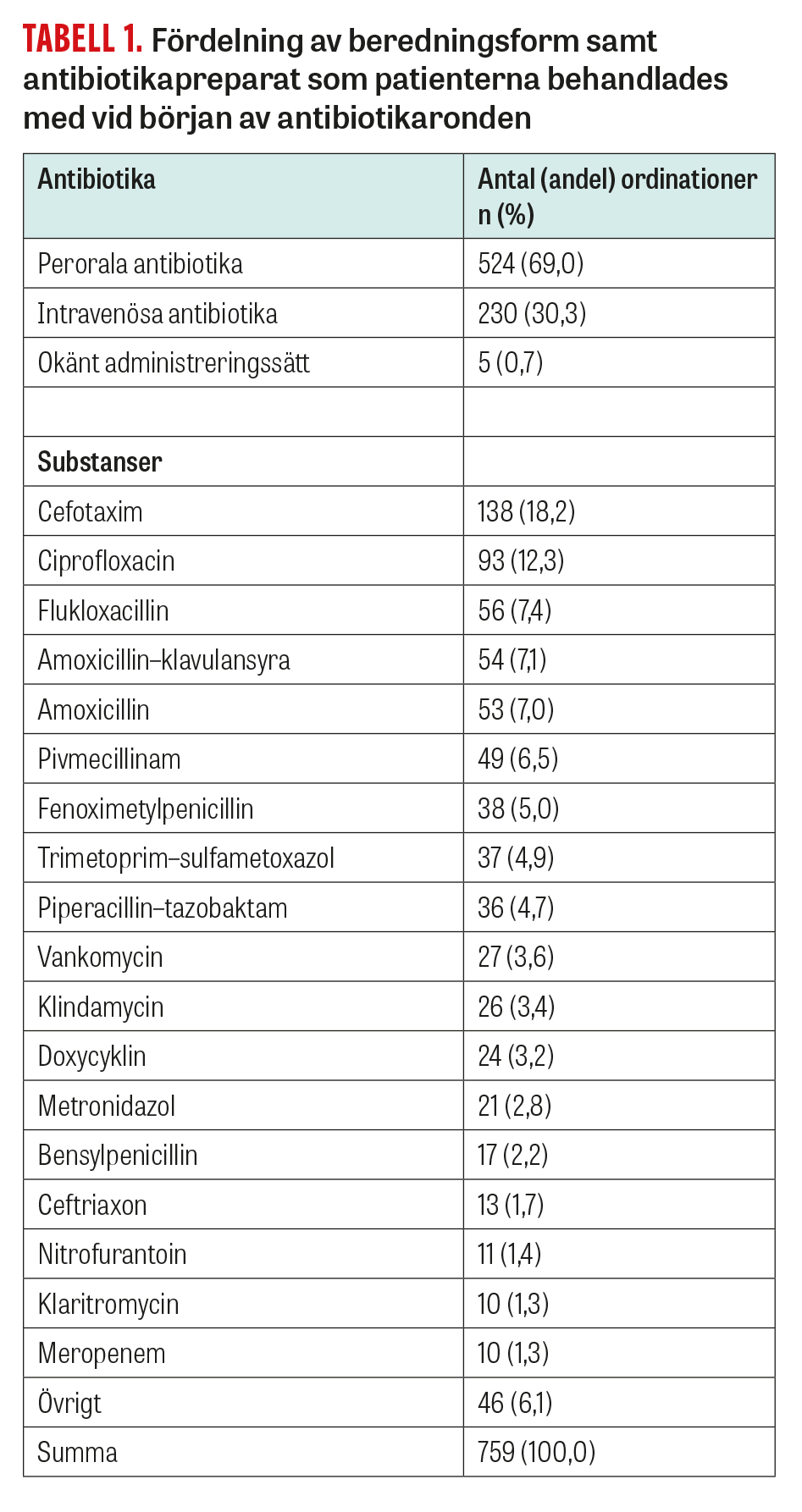
Andelen patienter med antibiotikabehandling beräknades till 26 procent på vårdavdelningarna, 19 procent på den palliativa avdelningen och 8 procent på ASIH, varav 30,3 procent hade intravenös och 69,0 procent peroral behandling (0,7 procent är inte angivet). Fördelningen av preparaten visas i Tabell 1. Vanligast var cefotaxim, följt av ciprofloxacin och flukloxacillin. I 75,4 procent av fallen var adekvata odlingar tagna före insättning av antibiotika.
Den vanligaste behandlingsindikationen var nedre luftvägsinfektion (22,5 procent; n = 171), följt av urinvägsinfektion (UVI) med feber (15,2 procent; n = 115), UVI utan feber (10,7 procent; n = 81), hud- och mjukdelsinfektion (10,5 procent; n = 80) och infektion med okänt fokus (7,8 procent, n = 59). 2,9 procent (n = 29) av ordinationerna gällde Clostridioides difficile-enterit. 69,2 procent av alla infektioner bedömdes som samhällsförvärvade och 30,8 procent som vårdrelaterade, varav de vanligaste var postoperativ eller ingreppsrelaterad infektion, »annan vårdrelaterad infektion« samt clostridioides-enterit.
Icke optimal behandling
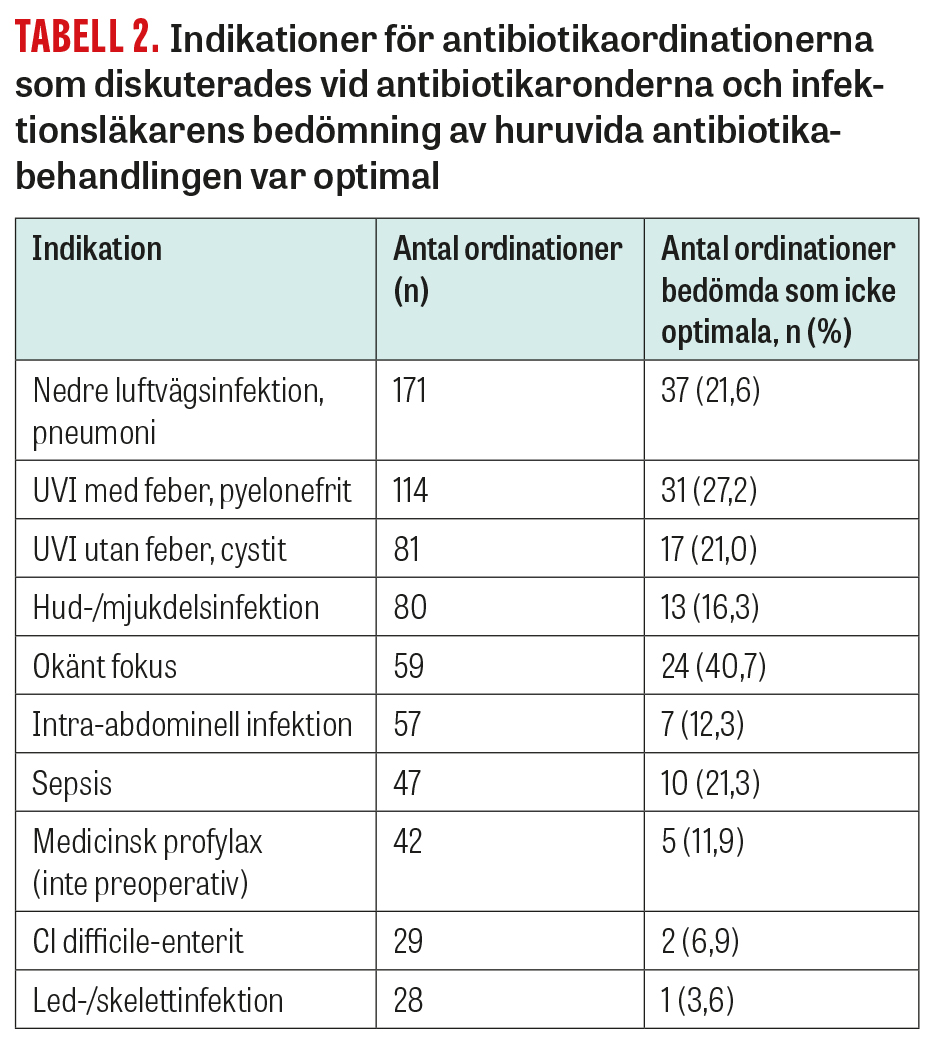
Infektionsläkaren bedömde 22,0 procent (167/759) av antibiotikaordinationerna som icke optimala baserat på patientens sjukdomsbild. Fördelningen av behandlingsindikationer visas i Tabell 2. Ordinationer bedömdes i störst utsträckning som icke optimala vid infektioner med okänt fokus (40,7 procent), följt av febril UVI, nedre luftvägsinfektion och sepsis.
De vanligaste orsakerna till icke optimal behandling var att infektion var osannolik (n = 27), för bred behandling (n = 17), olämpligt antibiotikum (n = 10) och för lång behandlingstid (n = 7). I majoriteten av fallen (n = 98) saknades dock orsaksuppgift, varför rekommendationerna som gavs vid icke optimal behandling bättre belyser orsaken till bedömningen. De vanligaste råden var att avsluta behandlingen (n = 67), byta preparat (n = 44), övergå från intravenös till peroral behandling (n = 19) samt att förkorta behandlingen (n = 11).
Ändring av tidigare antibiotikaplan
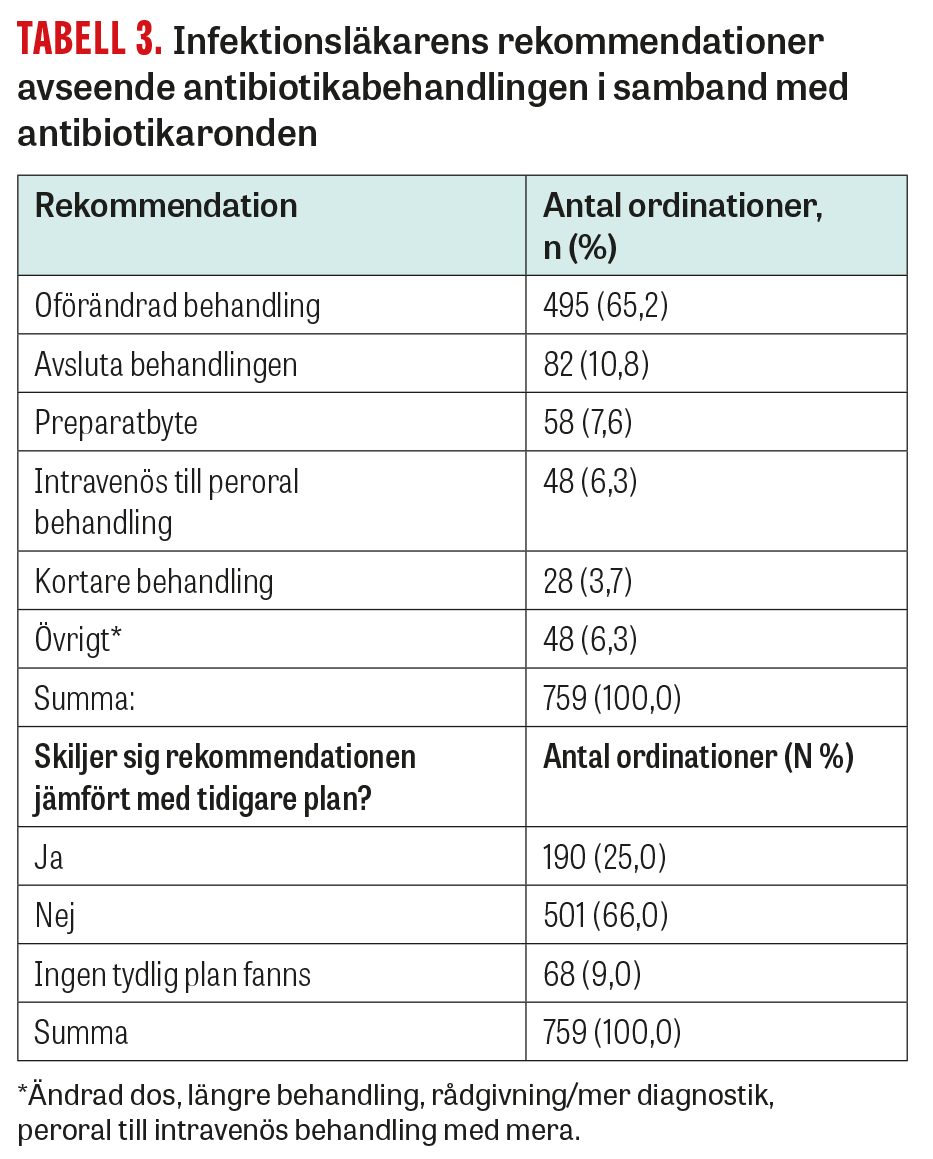
Vid 34,8 procent av ordinationerna gavs en rekommendation avseende antibiotikabehandlingen (Tabell 3). Detta var vanligare vid intravenös än vid peroral behandling (54,3 procent vs 26,1 procent; P < 0,01) och förekom i vissa fall trots att behandlingen uppfattades som adekvat, vilket sannolikt överlappar med de fall där det saknades en tydlig antibiotikaplan. I gruppen där man tidigare diskuterat med infektionskonsult var andelen rekommendationer lägre (27,0 procent vs 38,6 procent; P = <0,01). Konsultationen hade ofta skett på akutavdelning eller vårdavdelning på akutsjukhuset före överflyttning till den geriatriska verksamheten och berörde inte alltid aktuell behandling. Vid 25,0 procent av ordinationerna bedömde infektionsläkaren att ronden medförde en skillnad jämfört med tidigare behandlingsplan.
Läkarnas upplevelse av antibiotikaronderna
Alla infektionsläkare och majoriteten av de geriatriker/ASIH-läkare som besvarade enkäten ansåg att antibiotikaronderna gjort nytta (8,3 respektive 8,9 poäng av 10 i genomsnitt) och bidragit till ökad kunskap (8,5 respektive 8,7 poäng av 10). 22 av 23 geriatriker och ASIH-läkare önskade fortsätta med arbetssättet, och man upplevde den avsatta tiden för antibiotikaronder per vecka i projektet som lagom. 3 läkare tyckte dock att ronderna utfördes för ofta. 6 läkare (26 procent) upplevde att det innebar vissa svårigheter att få tid för ronderna i det dagliga arbetet. Frågan i vilken utsträckning man upplevt att man följt infektionsläkarens råd fick medelvärdet 8,7 poäng av 10. Som orsak till att det ibland var svårt att följa råden angavs att man saknar tillgång till de
resurser som rekommendationerna kräver, exempelvis vidare utredning med datortomografi eller ultraljud, samt att de hänvisar till studier på icke-geriatriska patienter, till vilka särskild hänsyn bör tas. Enkäten besvarades inte av alla geriatriker och ASIH-läkare som deltog i projektet, så det kan inte uteslutas att personer som var mer negativt inställda till ronderna valde att inte besvara den.
Infektionsläkarna var också positiva till fortsatt rondarbete, men bedömde att nyttan på ASIH var begränsad samt att ronder en gång per vecka kan vara tillräckligt. Majoriteten ansåg att ronderna lett till ökad förståelse för varandras arbete; till exempel synliggjordes hur begränsad tillgång till diagnostiska resurser på de geriatriska klinikerna samt otydliga instruktioner från akutsjukhuset kan vara ett hinder för justering av antibiotikabehandlingen.
Framtida verksamhet med antibiotikaronder
Resultaten från detta projekt pekar på att antibiotikaronder är ett uppskattat arbetssätt som kan göra nytta även inom geriatriska verksamheter utanför akutsjukhusen. Ronderna leder sannolikt till mer restriktiv antibiotikabehandling, optimering av preparatval, mindre intravenös behandling samt kortare behandlingstider, vilket bidrar till en mer hållbar användning av antibiotikaresursen. Därtill torde det finnas en vinst för den enskilda individen i den äldre patientgruppen, som har ökad risk för Clostridioidesinfektion i anslutning till antibiotikabehandling, vilket en betydande andel av patienterna i detta projekt behandlades för. Antibiotikaronder kan även medföra positiva effekter för personalen genom sparad sjukskötersketid för administrering av intravenösa antibiotika samt förbättrat samarbete mellan klinikerna, vilket underlättar det dagliga arbetet. Säkra slutsatser om arbetssättets generella nytta kan dock inte dras från detta projekt, som endast omfattar verksamheter inom en privat vårdgivare i Region Stockholm. Studier som utvärderar antibiotikaronder mer systematiskt vad gäller till exempel kliniskt utfall, vårdtider, komplikationer etc behövs också.
Den begränsande faktorn för införande av antibiotikaronder på bred front är finansiering av infektionsläkarresursen. Med rondernas utbildande inslag är tanken att mottagande läkare blir kunnigare om antibiotika, och vid begränsade resurser rekommenderas att regelbundet växla mottagande enheter. Antibiotikaronder i digital form har inte utvärderats, men kan övervägas för att nyttja infektionsläkarens tid mer optimalt.
Regionerna bör ta fram en övergripande strategi för hur man ska utveckla, organisera och finansiera arbetet med antibiotikaronder. Behovet av antibiotikaronder inom geriatriska verksamheter även utanför de stora sjukhusen bör då beaktas.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.