Hyponatremi är den vanligast förekommande elektrolytrubbningen hos barnkirurgiska och barnmedicinska patienter.
Akut hyponatremi är allvarligare än kronisk hyponatremi och innebär risk för encefalopati, ett tillstånd med risk för neurologiska sequelae och hög dödlighet hos både barn och vuxna.
Akut hyponatremi kräver omgående behandling. Tillståndet kan undvikas genom att hypotona natriumkloridinfusionslösningar inte används under och efter kirurgi eller som underhålls- eller rehydreringsvätska vid akuta pediatriska tillstånd.
Vi vill ge en bakgrund och redovisa en gemensam syn på vätsketerapi vid kirurgiska ingrepp och akutpediatriska tillstånd från Svensk förening för barnanestesi och barnintensivvård, Svensk barnkirurgisk förening och Svenska barnläkarföreningen.
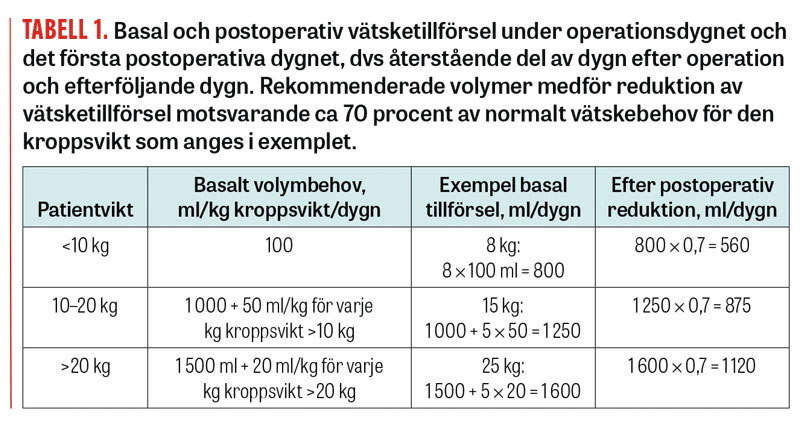
Tabell 1.
Hyponatremi är mycket vanligt efter kirurgiska ingrepp hos barn. Beroende på sjukdomsgrad, typ av kirurgi och val av vätska varierar frekvensen mellan 10 och >40 procent [1, 2]. Med natriumfattig intravenös vätsketillförsel kan S-natrium sjunka till 125 mmol/l eller ännu lägre.
Redan under 1980-talet rapporterades dödsfall och allvarliga hjärnskador till följd av akut hyponatremi efter kirurgiska ingrepp hos tidigare friska barn [3]. Gemensamt var riklig tillförsel av per- och postoperativ vätska med inget eller lågt natriuminnehåll [4]. Nya fall har därefter rapporterats sporadiskt och resulterade 2007 i föreskrifter från National Patient Safety Agency i Storbritannien. Där anges att hypotona natriumkloridlösningar inte får användas under de första postoperativa dygnen.
Hyponatremi vid kirurgi och akutpediatriska tillstånd
Insöndring av antidiuretiskt hormon (ADH) ökar under anestesi och kirurgi, vilket leder till vattenretention och akut hyponatremi. ADH-insöndringen (syndrome of inappropriate antidiuretic hormone secretion) klingar av efter några dygn. Ökad ADH-sekretion sker också hos barn med akuta luftvägsinfektioner, bronkiolit och bakteriell pneumoni samt vid meningit och encefalit [5, 6].
Ökad ADH-produktion medför nedsatt utsöndring av fritt vatten [7, 8]. Om patienten tillförs hypoton underhålls- eller rehydreringsvätska sjunker S-natriumvärdet än mer; ju större volym hypoton vätska, desto större risk att utveckla hyponatremi [9]. Omvänt gäller att ju mindre volym hypoton vätska som tillförs, desto mindre risk för hyponatremi.
Hyponatremi resulterar i att fritt vatten förflyttas intracellulärt, vilket leder till ökad cellvolym. Barns hjärnor är extra känsliga för detta, eftersom deras hjärnor är större i relation till kraniet. Hjärnan når vuxenstorlek vid 6 års ålder, medan skallen gör det först vid 16 års ålder. Dessutom är natrium–kaliumpumpen mindre effektiv hos barn. Barn får symtom på encefalopati orsakad av hyponatremi vid S-natrium omkring 120 mmol/l, medan vuxna får symtom först vid 110 mmol/l [6].
Hos vuxna kan symtomen uppkomma vid högre natriumkoncentration givet att sänkningen av S-natrium sker snabbt, t ex vid transuretral resektion av prostata (TURP).
De första symtomen vid akut hyponatremi är vanligen ospecifika med aptitlöshet, illamående, kräkningar, huvudvärk och slöhet. Dessa symtom bedöms oftast vara orsakade av barnets medtagenhet. Därför är det först vid tillkomst av kramper som vårdpersonalen förstår allvaret i situationen. Det begynnande hjärnödemet medför hypoventilation, som leder till ökat cerebralt blodflöde och därigenom ytterligare hjärnödem. Inklämning kan medföra plötsligt andningsstillestånd. Risken att barnet avlider eller får svåra neurologiska sequelae är stor [3, 10].
Måttlig postoperativ hyponatremi korrigeras med isoton fysiologisk koksaltlösning. Akut hyponatremi med encefalopati kräver omedelbara intensivvårdsresurser. Hyponatremi uppstår postoperativt i nästan samtliga fall inom 8–24 timmar [11, 12]. Om hypoton natriumkloridlösning tillförs, kan hyponatremi uppstå även senare i förloppet (upp till 3 dygn) [11].
Glukos och kirurgi
Den befarade risken för hypoglykemi har länge styrt vätskeregimer för barn också i samband med anestesi och kirurgi. På 1980-talet visades att tillsats av glukos 25 mg/ml (2,5 procent) i den peroperativa vätskan regelmässigt medför hyperglykemi [13]. Man använder numera vanligen isoton eller nästan isoton natriumkloridlösning peroperativt till barn.
Efter nyföddhetsperioden reagerar barn precis som vuxna på anestesi och det kirurgiska traumat med insulinresistens, glykolys och glukoneogenes resulterande i bibehållen eller stigande blodglukoskoncentration [14]. Helt utan glukostillsats ökar lipolysen, men den kan motverkas utan att leda till hyperglykemi om den isotona natriumkloridlösningen innehåller glukos 10 mg/ml (1 procent) [15, 16].
Sådan vätska har också föreslagits vara värdefull vid central nervblockad, eftersom glukosfrisättningen på grund av sympatikusblockaden då kan antas vara lägre [17].
Lämplig glukosmängd i den postoperativa vätskan till barn är undersökt i begränsad omfattning. I en studie omfattande 150 barn visade det sig att barnen under 6 år utvecklade lindrig hypoglykemi med glukos 25 mg/ml men inte med 50 mg/ml. De äldre barnen bibehöll normoglykemi oavsett glukoshalt [12].
Europeiska riktlinjer för peroperativ vätsketillförsel
Intresset för den peroperativa vätskebehandlingen har alltså med tiden förskjutits från glukosinnehåll till natriuminnehåll under hela det peroperativa förloppet.
Nyligen publicerade den europeiska barnanestesiföreningen ett konsensusdokument rörande peroperativ vätsketillförsel till barn. Detta dokument anger att den peroperativa vätsketillförseln bör bestå av isoton elektrolytlösning (natrium 140 mmol/l) med glukostillsats 10 mg/ml (1 procent) [18]. För den postoperativa perioden finns i konsensusuttalandet inga riktlinjer utöver dagliga kontroller av S-natriumvärdet så länge patienten försörjs parenteralt.
Bakgrunden till riktlinjerna är en studie publicerad 2011 där isoton natriumkloridlösning med 1 procent glukos gavs till nyfödda och småbarn som genomgick stor kirurgi. Inget barn utvecklade hypernatremi eller hypoglykemi [16].
Svenska rekommendationer
För prematura barn och i den omedelbara nyföddhetsperioden liksom vid extensiv kirurgi kan speciella avväganden krävas. För övriga barn har rekommendationer för peroperativ vätska utformats av Svensk förening för barnanestesi och barnintensivvård i överensstämmelse avseende elektrolyt- och glukosinnehåll med det europeiska konsensusdokumentet.
Med begränsad preoperativ svälttid och möjlighet att inta klar dryck fram till 2 timmar före anestesistart behövs sällan intravenös vätska före operationen. Om tiden för preoperativ fasta av olika skäl förlängs några timmar, bör samma vätska kunna användas före och under operation.
Infusionslösning med 1 procent glukos finns tillgänglig endast på licens i Sverige och till ett högt pris. Svensk förening för barnanestesi och barnintensivvård har därför försökt påverka ett flertal aktörer att producera en snarlik produkt, och under 2016 kommer registrering att ske från åtminstone ett företag. Vätskan kommer att vara tillgänglig under 2016. Natriumkoncentrationen i denna nya infusionslösning kommer att vara 131 mmol/l. Arbetet med att påverka företagen har varit ideellt, utan ekonomiskt stöd från företag.
Rehydrering. Rehydrering med lösningar som innehåller glukos 25 mg/ml (2,5 procent) och natrium 70 mmol/l medför att halva den tillförda volymen är fritt vatten. Stora volymer av hypoton natriumkloridlösning innebär risker om fritt vatten inte kan utsöndras på grund av förhöjd ADH-utsöndring [7].
Den nya infusionslösningen som lanseras under 2016 är isoton vad gäller natrium och är därför ett utmärkt alternativ vid preoperativ rehydrering och för rehydrering vid akuta tillstånd, t ex gastroenterit. Isoton natriumkloridlösning vidmakthåller normala S-natriumvärden [6]. Inget talar för att tillförsel av sådan vätska till barn skulle medföra hypernatremi.
I väntan på den nya infusionslösningen bör Ringeracetat ges som rehydreringsvätska. Alternativ infusionslösning som buffrad glukos riskerar att medföra såväl hyponatremi som hyperglykemi. Natriumkloridlösning riskerar medföra intracellulär acidos och njursvikt.
Underhållsvätska före kirurgi. Om patienten är i behov av intravenös vätska preoperativt inför ett elektivt kirurgiskt ingrepp, t ex vid utdragen fasta, är natriumbehovet lägre, 40–80 mmol/l. Om patienten har ett stresspåslag (t ex infektion, smärta) bör underhållsvätskan vara isoton vad gäller natrium. Det är då viktigt, vid såväl elektiva som akuta kirurgiska ingrepp, att även tillse patientens glukosbehov (10 procent glukos till spädbarn och 5 procent till större barn). Utdragen fasta ska undvikas, eftersom detta är ett obehag som bidrar till stress. Intravenös vätska lindrar dessutom i normalfallet inte törst. För detta krävs långvarig vattenbrist ledande till hypernatremi, vilket torde vara sällsynt preoperativt.
Underhållsvätska i anslutning till kirurgi. Det traditionella sättet att beräkna dygnsbehovet av underhållsvätska under och efter kirurgi kan ifrågasättas utifrån insikten om ökad ADH-insöndring. Vuxenstudier har visat att den traumainducerade omfördelningen av vätska till det interstitiella rummet ofta felaktigt överskattas, och att vätskeförlust från »the third space« sannolikt inte existerar utan snarast just är en omfördelning av vätska till det interstitiella rummet [19, 20].
Mängden tillförd vätska ska ställas i relation till operationens omfattning och eventuella konsekvenser av en lång preoperativ fasteperiod. Under operationen kan underhållsvätskan sannolikt begränsas till 2–5 ml/kg kroppsvikt/timme med tillägg för peroperativa förluster. Det bör betonas att förluster från blottade ytor, t ex tarm och serosa, under operation på späda barn kan vara betydande i relation till kroppsvikten.
Postoperativ vätsketillförsel. Vätsketillförseln under det första postoperativa dygnet ska reduceras till 70 procent av det normala dygnsbehovet, förutsatt att pre- och peroperativa förluster har kompenserats och att pågående förluster ersatts under ingreppet. Patienten har i detta skede fortsatt svårt att utsöndra fritt vatten, varför parenteral vätskerestriktion är viktig för att undvika hyponatremi (Tabell 1). Parallellt måste glukosbehovet tillfredsställas [12]. Daglig läkarbedömning av vätske- och elektrolytstatus ska göras så länge patienten försörjs parenteralt.
För barn upp till 1 års ålder rekommenderas infusionslösning med glukos 5–10 procent och totalt natriuminnehåll på 80–120 mmol/l. För barn över 1 år/10 kg rekommenderas infusionslösning med glukos 2,5–5 procent och totalt natriuminnehåll på ca 140 mmol/l.
Om patienten har förlängt behov av underhållsvätska, bör vätsketillförseln öka till normal volym dygn två. Dagliga elektrolytbestämningar behövs för att styra natriumtillförseln. Postoperativ tillförsel av underhållsvätska innehållande 140 mmol natrium/l medför mindre risk för hyponatremi än 75 mmol natrium/l och samtidigt ingen ökad risk för hypernatremi eller hyperkloridemi [11]. Det viktigaste för att undvika hyponatremi i det postoperativa förloppet är att snabbt påbörja enteral tillförsel.
Akuta pediatriska patienter med vätskebalansrubbning
Akut hyponatremi är vanligt förekommande inom akutpediatriken, särskilt hos patienter med bronkiolit, bakteriell pneumoni, meningit och encefalit [5, 6].
Patienter som insjuknar i bronkiolit uppvisar i upp till 30 procent av fallen akut hyponatremi under vårdförloppet. Redan 2 timmar efter ankomst till sjukhus har drygt 20 procent av barn med bronkiolit hyponatremi [21]. Om dessa patienter tillförs hypoton vätska riskerar de att utveckla allvarlig hyponatremi. Hyponatremi vid bronkiolit är associerad med ökad morbiditet och mortalitet [21]. Mer allvarlig bronkiolit ledande till koldioxidretention (>6,6 kPa) och/eller respiratorvård är associerad med ytterligare högre ADH-insöndring [8].
När peroral eller enteral tillförsel inte är möjlig hos akuta pediatriska patienter rekommenderas tillförsel av isoton eller nära isoton natriumkloridlösning som underhållsvätska. Glukostillsatsen kan vara 50 eller 100 mg/ml (5 eller 10 procent) beroende på ålder. Kontroll av S-natriumvärdet bör utföras dagligen så länge den perorala/enterala tillförseln inte är etablerad.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Författarna har kommunicerat med styrelserna för Barnläkarföreningen respektive Svensk barnkirurgisk förening, vilka uppdragit åt Henrik Arnell (Stockholm) och Linus Jönsson (Göteborg) att granska och godkänna texten, vilket också skett.
Läs mer:


















