Sammanfattat
Den privata sektorn står för en stor del av hälso- och sjukvårdsutbudet i de flesta låg- och medelinkomstländer. Trots detta har man ofta bortsett från den privata sektorn i arbetet med att förbättra hälso- och sjukvårdstillgången där.
Den privata sektorn bör engageras i nationella folkhälsoprogram så att dessa når ut till så många som möjligt. Kvalitetsbrister och brist på reglering i den privata sektorn måste samtidigt åtgärdas. Regeringarna måste därför både samarbeta med och styra den privata sektorn i större utsträckning än vad som sker i dag. För ett effektivt, evidensbaserat arbete krävs mer forskning.
Privatvårdens effekter på hälsoutveckling och tillgång till vård måste studeras ytterligare. Kvalitetsfrågor måste lyftas fram, och ackrediteringssystem, uppföljning och kontroll måste utformas och prövas för att garantera individen adekvat vård av god kvalitet.
Världen har med FNs millenniemål satt som mål att minska barnadödligheten med två tredjedelar till år 2015 jämfört med 1990. Mödradödligheten ska minskas med tre fjärdedelar under samma tidsperiod. I många låg- och medelinkomstländer rör sig utvecklingen emellertid så långsamt att dessa mål inte kommer att nås. Därför måste arbetet med att förbättra hälsan i utvecklingsländer stärkas. För att människor i fattiga länder ska få tillgång till god vård på lika villkor krävs nya lösningar och angreppssätt. I de flesta låg- och medelinkomstländer står den privata sektorn i dag för en stor del av hälso- och sjukvårdsutbudet. Trots detta har man ofta bortsett från den privata sektorn i arbetet med att förbättra hälso- och sjukvårdstillgången i utvecklingsländer.
Forskning om privat sjukvård
I ett forskningsprogram kallat Private Sector Programme in Health (PSP) har forskare vid avdelningen för internationell hälsa (IHCAR), institutionen för folkhälsovetenskap, Karolinska institutet, och Harvard School of Public Health gemensamt byggt upp ett nätverk av institutioner med forskare i Indien, Kina, Laos, Vietnam, Uganda och Zambia. Forskningsprogrammet studerar den privata vårdsektorn och dess betydelse för hälsoutvecklingen i utvecklingsländer med det övergripande målet att bidra till en välfungerande sjukvård som når alla människor, såväl fattiga som rika.
För att kunna kartlägga och studera den privata vården har programmets deltagare arbetat fram riktlinjer och forskningsprotokoll. Protokollen har gjorts allmäntillgängliga via programmets webbplats http://www.psp.ki.se . Alltsedan år 2002 har studier bedrivits i de deltagande länderna. Utifrån studieresultaten diskuterar vi här den privata sektorns utbredning och betydelse för hälsan i låg- och medelinkomstländer.
Privata vårdsektorn växer
I de flesta låg- och medelinkomstländer sker en ständig tillväxt av den privata vårdsektorn. I Kina är framväxten starkt kopplad till förändringar av landets politiska, ekonomiska och sociala system. Där har den icke-statliga sektorn vuxit sedan 1982, då det blev lagligt att bedriva privat sjukvård. Majoriteten av Kinas privata vårdgivare finns på landsbygden, där de ofta utgör den huvudsakliga eller enda källan till vård. En PSP-studie från Shandongprovinsen visar att 70 procent av vårdgivarna på landsbygden är privata. Studien pekar också på att den privata vården generellt håller låg kvalitet, något som den dock har gemensamt med den offentliga vården [1].
En annan PSP-studie har undersökt effekterna av Kinas nya sjukhusreform [2]. Reformen innebär att man öppnar för privata aktörer inom sjukhusvården. Privata sjukhus är dock fortfarande ovanliga i Kina. I provinsen Guangdong, där studien utförts, utgör de endast 5,7 procent av alla sjukhus. Ofta är de belägna i ekonomiskt mer utvecklade områden. Forskarna från Guangdong har visat att patienter som söker sig till den privata sektorn ofta är mer tillfredsställda med vården än de som konsulterar offentliga vårdgivare [2]. Vidare drivs de offentligt ägda sjukhusen som självständiga kostnadsenheter och har avgifter och läkemedelsförsäljning som sina främsta inkomstkällor. Vinst som skapas får sjukhusen behålla för nya investeringar eller för utdelning av bonus till personalen. Sjukvården betalas i de flesta fall av den enskilde patienten, och patientens bedömning av vårdens kvalitet spelar därför stor roll för vårdens inriktning och utformning.
Extraknäckande läkare – på gott och ont
Som en effekt av ekonomiska reformprogram har man även i Vietnam kunnat se en stark framväxt av den privata sektorn de senaste decennierna. Landets hälso- och sjukvårdssystem utgörs i dag av en blandning av offentlig och privat verksamhet. Forskning har visat att den privata sektorn står för 60 procent av alla patientkontakter inom öppenvården [3, 4].
Privat vård existerar i många olika former, och gränsen mellan privata och offentliga vårdgivare kan vara diffus. En vanlig företeelse i utvecklingsländer är att vårdpersonal arbetar i både den offentliga och den privata sektorn, sk dual practice. I regel handlar det om statligt anställda läkare som efter sin arbetsdag tar emot patienter i privat regi. Extraknäckandet ses ofta som en effekt av de låga lönerna i den offentliga sektorn, och den privata mottagningen är således ett sätt för vårdpersonal att dryga ut sin lön [5, 6].
Dubbelarbete existerar i de flesta länder men är särskilt framträdande i utvecklingsländer. Exempelvis är 62 procent av de privat verksamma läkarna på landsbygden i Sydafrika även offentligt anställda. I Peru arbetar en majoritet av landets läkare både privat och offentligt [5, 7]. Vietnams nationella hälsoenkät från 2001–2002 visar att 51 procent av alla statligt anställda inom vården arbetar privat på sin fritid. Dubbelarbete har en rad konsekvenser för sjukvården. Positivt är att arbetsbördan för de offentliga vårdinrättningarna minskar och att sjukvård finns tillgänglig för patienter under en större del av dygnet [8]. I den offentliga sektorns perspektiv kan det vara gynnsamt att låta de anställda jobba privat. Då personalen har en extra inkomstkälla accepterar de lägre löner, och därigenom kan duktig personal behållas i den offentliga vården utan att kostnaderna för verksamheten ökar [9].
Extraknäck har dock även negativa följder. Vårdpersonal kan utnyttja offentliga resurser som lokaler, läkemedel etc i sin privata verksamhet. De kan remittera patienter från den offentliga till den privata mottagningen. De kan på andra sätt uppmuntra patienter att söka privat vård, tex genom att den offentliga vårdens kvalitet medvetet eftersätts [9]. Ett annat problem med dual practice är att läkare som dubbelarbetar kan försumma sina uppgifter i den offentliga vården. I Sydasien är »ghost doctors« vanligt – läkare som upprätthåller tjänster på vårdcentraler på landsbygden trots att de i praktiken aldrig är där. I stället arbetar de på privatkliniker i städerna [10, 11].
Extraknäckandet är svårt att kontrollera, och när det förbjudits har detta bla bidragit till att läkare emigrerar till länder där de får bättre betalt. Ett förbud mot verksamheten har även visat sig ge tillväxt av den informella vårdsektorn. Förbud stoppar inte dessa aktiviteter utan för dem »under jord« och undan myndigheternas kontroll [8]. När dual practice däremot accepteras talar de få studier som finns för att det ger möjlighet till reglering av verksamheten [9].
Utbredd privatvård – används av alla
I Indien är den privata vårdsektorn mycket utbredd. En PSP-studie visar att 80 procent av vårdgivarna i distriktet Ujjain är privata. Ungefär hälften av dessa utövar allopatisk (»västerländsk«) medicin. Resten arbetar med komplementär medicin, dvs allt från etablerad indisk traditionell medicin, såsom ayurveda eller unani, till rent kvacksalveri [12, 13].
Ytterligare studier indikerar att närmare 80 procent av tuberkulossjuka i Indien föredrar att vända sig till privata vårdgivare [14-16]. Den privata sektorn är således inte bara utbredd utan föredras också många gånger av de vårdsökande. Även i områden som Kerala i södra Indien, med ett välutvecklat statligt sjukvårdssystem, visar forskning att en majoritet (77 procent) väljer att konsultera privata vårdgivare vid sjukdom [17].
En nyligen publicerad studie från grannlandet Bangladesh visar att 90 procent av de barn som vårdas för diarré får hjälp av icke-statliga vårdgivare [18]. I en översikt över behandlingsstrategier för luftvägsinfektion och diarré hos barn i låg- och medelinkomstländer visar Gwatkin och medarbetare [19] att även de fattigaste samhällsskikten i hög grad konsulterar privata vårdgivare. Bland 38 länder som studerats varierar andelen fattiga barn som får vård från privata vårdgivare mellan 37 och 99 procent för luftvägsinfektion och mellan 34 och 96 procent för diarré [19]. Den privata vårdsektorn används alltså av alla, fattiga som rika, och för många olika åkommor.
Det finns en utbredd oro för att privat vård innebär att fattiga missgynnas och att höga avgifter resulterar i minskad tillgång till vård för denna grupp. I en artikel publicerad i Läkartidningen 2002 tar Göran Dahlgren upp problematiken kring kommersialisering av hälso- och sjukvården. Han framhåller bla att privata vårdgivare tenderar att bedriva sin verksamhet i de rikas områden och att det därigenom blir svårare att locka läkare till landsbygden där de flesta fattiga bor [20]. Samtidigt visar studier att fattiga på landet i hög grad vänder sig till privata vårdgivare [19, 21].
En studie av förhållandena i 22 afrikanska länder söder om Sahara visar att det inte finns någon signifikant skillnad i användningen av privat sjukvård mellan fattiga och rika [22]. Forskning från Kina visar något överraskande att låg inkomst och utbildningsnivå samt avsaknad av sjukvårdsförsäkring medför större sannolikhet att konsultera en privat vårdgivare vid sjukdom. En möjlig förklaring till detta är att många fattiga människor, utan utbildning och försäkring, är bosatta på landsbygden och har långt till en offentlig vårdgivare. Utgifterna för transport och andra icke-medicinska kostnader kan då bli hinder för att uppsöka en offentlig vårdgivare i stället för en privat [23].
Det är viktigt att samtidigt framhålla att sjukvårdskostnader är en viktig orsak till att många i låginkomstländer faller i den sk fattigdomsfällan. De oförutsedda avgifterna för sjukvård dränerar då besparingar och tvingar fram lån som gör att människor hamnar i fattigdom som är svår att ta sig ur [24-27]. Vårdkostnader både i den offentliga och i den privata vården kan resultera i denna typ av ekonomiska katastrofer. En studie i Indien har med hjälp av data från nationella hälsoenkäter visat att andelen människor som inte kunde söka vård av ekonomiska skäl ökade från 15 till 24 procent på landsbygden och från 10 till 21 procent i städerna från 1986 till 1996 [28].
Brokig samling av informella vårdgivare
Den privata hälso- och sjukvården i utvecklingsländer utförs av en brokig samling vårdgivare. Bland dem finns såväl formella som informella, traditionella som allopatiska och vinstdrivna som icke-vinstdrivna vårdgivare. Särskilt den informella sektorn är vitt utbredd i många utvecklingsländer. Hit hör traditionella medicinmän, icke-legitimerade »läkare«, outbildad apotekspersonal, utövare av komplementär medicin mfl. De är för många människor den huvudsakliga källan till vård. I exempelvis Ujjain, Indien, hör drygt hälften av vårdproducenterna till den informella sektorn [29] (Figur 1).
En PSP-studie från två distrikt i Zambia visar att 95 procent av alla vårdgivare tillhör den privata sektorn och att en överväldigande majoritet av dessa tillhör den informella sektorn [30]. Studien visar också att samarbetet mellan traditionella vårdgivare och den offentliga sektorn, inklusive landets hälsoministerium, är mycket begränsat. Detta trots att nästan alla (91 procent) traditionella vårdgivare välkomnar ett sådant samarbete [31].
En kartläggning av vårdgivare i Uganda visar att den privata sektorn står för större delen av landets hälso- och sjukvårdsutbud. Privata vårdgivare utgör närmare 80 procent av den allopatiska vården. Utöver det finns en mängd informella vårdgivare. Studier i Uganda visar att majoriteten vårdsökande i första hand kontaktar privata eller traditionella vårdgivare [32]. 40 procent behandlar sig dock själva vid sjukdom och 60 procent av dessa med läkemedel de köpt utan ordination.
En betydande del av sjukvården i låg- och medelinkomstländer ges av mer eller mindre kvalificerade försäljare av läkemedel [33]. Forskning utgående från IHCAR har dock visat att man med en kombination av utbildning och reglering kan förbättra kvaliteten på den service som ges [34]. I Vietnam utbildades privata apotekare så att de oftare gav rätt råd till kunderna [35].
Informell vård med starkare marknadstryck i dag
Mycket av det vårdmönster som vi i dag ser i låg- och medelinkomstländer fanns också i Sverige när vi befann oss på motsvarande utvecklingsnivå. Även här har informell eller traditionell vård varit utbredd. Så kallade kloka gummor och gubbar var flitigt besökta ända in på 1900-talet och ansågs kunna bota de flesta krämpor hos både människor och boskap. Precis som dagens traditionella vårdgivare i utvecklingsländer använde de sig av läkemedel baserade på örter/växter eller animaliska produkter, spirituella behandlingar, ritualer och olika manuella metoder eller övningar för att bota, diagnostisera och förebygga sjukdom [36]. Ofta föredrog den dåtida befolkningen att vända sig till privata vårdgivare – folk var ovana vid att söka vård vid sjukhusen och hyste fördomar mot dessa [37].
En viktig skillnad är dock att vi i Sverige inte var utsatta för samma internationella marknadstryck som utvecklingsländerna är i dag. Detta gör det svårare att reglera den privata vården. Exempelvis bildades i Sverige redan 1663 en svensk läkarorganisation, Collegium medicum, med ändamål att verka för en hög standard inom läkarkåren och motarbeta kvacksalveri. Hittills hade det svenska sjukvårdsväsendet varit helt oreglerat, men nu skulle den nya sammanslutningen övervaka både den sjukvård som utfördes av läkare och den som utfördes av kringresande kvacksalvare, apotekare, kemister mfl.
Orsaker till att patienter söker privat vård
PSP-studien i Uganda visar att en vårdinrättnings geografiska läge och patienternas tilltro till personalens kompetens är de viktigaste skälen till att folk söker sig till privata vårdgivare [38]. Detta bekräftas av en mängd andra studier. Till de fördelar som patienter ser med privat vård nämns geografisk tillgänglighet, kortare väntetider, längre öppettider, bättre bemötande, större tillgång till personal och läkemedel och större tilllit till vårdgivaren vid behandling av stigmatiserande sjukdomar som HIV och tuberkulos [16, 39, 40] (Figur 2).
Privata vårdgivare engageras i folkhälsoprogram
Den utbredda användningen av privata vårdgivare gör dem till viktiga aktörer i folkhälsoarbetet. För att regeringar ska kunna förbättra hälsotillståndet i ett land och nå nationella folkhälsomål krävs ett samarbete med den privata sektorn. En PSP-studie från Tamil Nadu, Indien, understryker detta inom arbetet med HIV/aidskontroll. I Indien är 5,7 miljoner människor smittade med HIV, och många av de sjuka konsulterar privata, mindre kvalificerade vårdgivare. Detta har konsekvenser för såväl uppspårning som behandling av sjukdomen. Forskarna identifierar i studien de aktörer som kan ha betydelse för HIV/aidskontroll så att de kan involveras i det statliga hälsoarbetet [41].
Samverkan med den privata sektorn kan innebära att vården når större befolkningsgrupper. Statliga samarbeten med frivilligorganisationer (non-governmental organizations, NGO) i Indien har visat sig vara ett effektivt sätt att nå högriskgrupper för HIV/aids, som prostituerade [42]. Det har även visat sig framgångsrikt att involvera den privata sektorn i nationella folkhälsoprogram för tex reproduktiv hälsa eller tuberkulos [43-47]. Mer kunskap behövs dock om hur hälsoarbetare i privata, icke-statliga organisationer kan engageras för förbättrad folkhälsa. Deras engagemang får inte leda till att medicinsk verksamhet av tvivelaktig karaktär sanktioneras. Argument mot samarbete med privata vårdgivare är att kvaliteten på deras tjänster ofta är mycket dålig. De få studier som jämför kvaliteten i privat och offentlig vård talar dock för att kvalitetsskillnaden mellan sektorerna är liten [48] (Figur 3 och 4).
Konsensusuttalande om behov av ramverk
PSP har hittills anordnat tre konferenser, två i Stockholm och senast en i Kina i september 2006. Förutom institutionerna i nätverket deltog vid Kinakonferensen också representanter från internationella organisationer som WHO och Världsbanken. Vid konferensen presenterades ett stort antal studier och projekt. Konferensdeltagarna enades dessutom om ett gemensamt uttalande, där de privata vårdgivarnas betydelse för vård och folkhälsa i utvecklingsländerna framhålls.
Deltagarna fastslår i uttalandet att den privata sektorn bör ges större uppmärksamhet i arbetet med att utveckla fungerande hälsosystem i låg- och medelinkomstländer. I dessa länder saknas ofta ett ramverk för hur regeringar ska samarbeta med privata vårdgivare. Brist på grundläggande information om den privata sektorn hindrar också utvecklingen av strategiska handlingsprogram. I uttalandet konkluderas att ett viktigt steg framåt för att förbättra hälsan i världen är att utveckla och testa olika samarbetsformer mellan den offentliga och den privata vårdsektorn i låg- och medelinkomstländer.
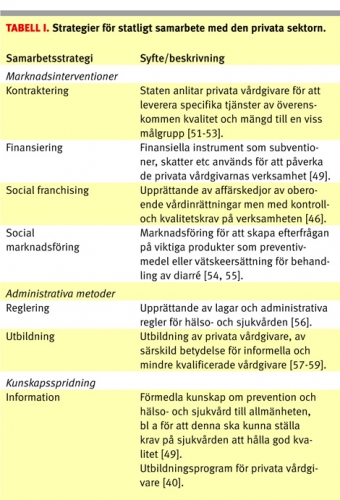
Interventionsforskning
Intresset för hur den privata och den offentliga sektorn kan samarbeta växer. Så kallade public–private partnerships etableras på många håll i låg- och medelinkomstländer. En rad olika strategier för hur den offentliga och den privata sektorn inom ett land kan samarbeta har tagits fram. Strategierna kan delas in i tre huvudgrupper: marknadsinterventioner, administrativa metoder och kunskapsspridning [49]. Erfarenheterna talar för att dess tre bör kombineras för full effekt [35] (Tabell I). Strategierna för samarbete mellan den offentliga och den privata sektorn är många, men mer information behövs för att kunna optimera metoderna och utvärdera deras effektivitet [50]. Avsikten är att PSP framöver ska bli en kraft i interventionsforskning kring privat och offentlig samverkan. Interventionsforskning kräver dock långa tidshorisonter och omfattande resurser. Institutionerna i PSP-nätverket ska därför samarbeta med lokala organisationer och nationella ministerier som genomför projekt tillsammans med privata aktörer och frivilligorganisationer. På detta sätt kan material för vetenskapliga utvärderingar av offentlig/privat samverkan tas fram.
Slutsatser
När regeringar och internationella organisationer har arbetat med hälsoreformer i utvecklingsländer har de ofta koncentrerat sig på att förändra den offentliga sektorn. Fynd från PSP-studierna visar dock att detta inte är tillräckligt. Den privata sektorn är i låg- och medelinkomstländer mycket utbredd, den konsulteras frekvent och når såväl fattiga som rika. Privata vårdgivare ökar tillgången till vård i utvecklingsländer. Samtidigt har den privata sektorn många svagheter, och kvaliteten på privatvården är många gånger låg. Ett erkännande av dess existens är en förutsättning för att man ska komma till rätta med en del av dessa problem och skydda den enskilde från kvacksalveri och orimliga vårdkostnader.
Tillväxten av den privata sektorn som skett under de senaste decennierna kommer sannolikt att fortsätta. Detta ställer nya krav på regeringar i utvecklingsländer. För att internationella och nationella hälsomål ska kunna uppnås måste den privata sektorn beaktas när hälsosystemen i låg- och medelinkomstländer vidareutvecklas. Den privata sektorn bör engageras i nationella folkhälsoprogram så att dessa når ut till så många som möjligt. Samtidigt måste den privata sektorns kvalitetsbrister och brist på reglering åtgärdas. Regeringarna måste därför både samarbeta med och styra den privata sektorn i större utsträckning än i dag.
För ett effektivt, evidensbaserat arbete krävs dock mer forskning. Den privata vårdens effekter på hälsoutveckling och tillgång till vård måste studeras ytterligare. Kvalitetsfrågor måste lyftas fram, och ackrediteringssystem, uppföljning och kontroll måste utformas och prövas för att garantera individen adekvat vård av god kvalitet. Arbetet i PSP kommer fortsatt att fokusera på dessa frågor.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.