Sammanfattat
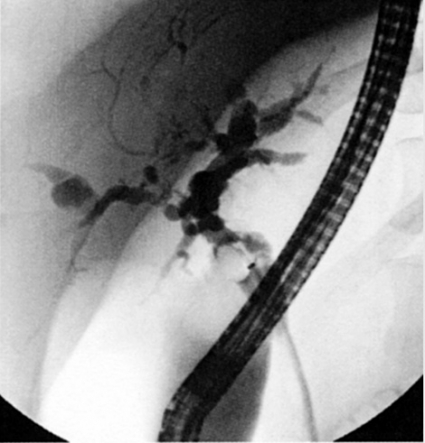
Diagnosen primär skleroserande kolangit ställs genom kolangiografi som visar typiska strikturer intra- och extrahepatiskt.
Totalt 80 procent av patienterna har samtidig ulcerös kolit.
Primär skleroserande kolangit är ofta asymtomatisk. Vid symtomatisk sjukdom är ikterus, klåda, feber, bakteriella kolangiter och buksmärta de vanligaste symtomen.
Patogenesen är oklar, och specifik behandling som bromsar sjukdomsprogress mot cirros saknas.
Patienter med primär skleroserande kolangit har ökad risk för kolangiokarcinom, och vid samtidig inflammatorisk tarmsjukdom är också risken för koloncancer ökad.
Primär skleroserande kolangit är en av de vanligaste indikationerna för levertransplantation i Norden.
Primär skleroserande kolangit (PSC) är en kronisk kolestatisk leversjukdom med stark association till inflammatorisk tarmsjukdom; två tredjedelar av de drabbade är män. Sjukdomen är oftast kroniskt progredierande och leder efter hand till cirrosutveckling, leversvikt och behov av levertransplantation. Diagnosen ställs genom en kombination av kliniska, biokemiska och histologiska förändringar samt framför allt kolangiografiskt typiska förändringar (Figur 1).
Patienter med primär skleroserande kolangit har oftast fluktuerande förhöjda leverprov med kolestatisk profil, men hos 10 procent av patienterna visar proven normala fynd. ERCP (endoskopisk retrograd kolangiopankreatikografi) har länge varit förstahandsmetod för att ställa diagnosen, men på senare år har MRCP (MR-kolangiopankreatikografi) kommit att ersätta ERCP. MRCP har fördelen av att vara icke-invasiv och kan dessutom ge information om leverparenkym och gångförändringar i anslutning till strikturer, men ibland kan intrahepatiska strikturer missas. ERCP och MRCP betraktas som likvärdiga i ett diagnostiskt perspektiv; MRCP är i dag förstahandsmetod att ställa diagnosen, medan ERCP reserveras för de tillfällen då intervention med gallvägsavlastning är aktuell, t ex om patienten är ikterisk [1].
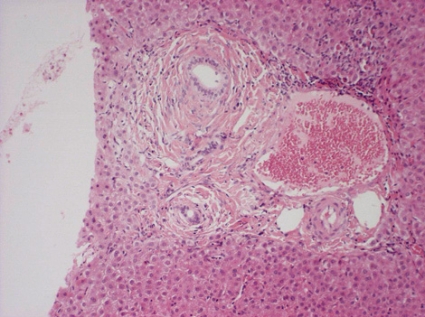
De histologiska förändringarna vid primär skleroserande kolangit är ofta ospecifika, och en typisk bild med koncentrisk fibros kring gallgångarna ses i mindre än 30 procent av alla fall (Figur 2). I en svensk studie togs två nålbiopsier i olika riktningar från samma hudpunktion, vilket visade att även vid biopsilängd >2 cm kan avancerad sjukdom (stadium 3 och 4) förbises i upp till 40 procent av fallen jämfört med om en enda biopsi tas [2].
Sjukdomsförlopp i skov
Primär skleroserande kolangit förlöper i skov, och naturalförloppet varierar. Sjukdomen kan vara asymtomatisk och diagnostiseras då vanligen vid utredning av förhöjda levervärden, t ex genom screening med leverprov hos en patient med ulcerös kolit.
En stor svensk studie genomförd av Svensk internmedicinsk leverklubb (SILK) av 305 patienter med primär skleroserande kolangit visade att 44 procent var asymtomatiska vid diagnos och att patienter utan symtom vid diagnos hade bättre prognos än symtomatiska patienter [3]. Av dem som var asymtomatiska vid diagnos utvecklade 22 procent symtom under uppföljningstiden (i medeltal 69 månader).
De vanligaste symtomen är ikterus, intermittenta kolangiter med feber, klåda och högersidiga krampliknande smärtor i buken. Symtom på leversvikt och komplikationer till portal hypertension är ovanligt vid diagnos men uppträder när skrumplever utvecklas.
Medelöverlevnaden efter diagnos var 12 år i den svenska SILK-studien. Senare studier har visat en längre medelöverlevnad efter diagnos, upp till 18–20 år, vilket sannolikt förklaras av att vi med ökad medvetenhet om sjukdomen och riskfri diagnostik (MRCP) upptäcker patienterna tidigare i dag [4]. Ogynnsamma prognostiska faktorer vid diagnos är hög ålder, högt bilirubinvärde och avancerat histologiskt stadium.
Patogenesen oklar
Orsaken till primär skleroserande kolangit är oklar. Det finns dock starka bevis som indikerar att immunologiska mekanismer spelar en avgörande roll för sjukdomsutveckling. Detta stöds av en association till HLA B8DR3, förekomst av autoantikroppar (ANA [antinukleära antikroppar], ANCA [antineutrofila cytoplasmaantikroppar]), histologisk närvaro av lymfocyter i portazonerna, ökade nivåer av totala serumimmunglobuliner och samtidig ökad frekvens av andra autoimmuna sjukdomar.
Sjukdomen anses inte ärftlig. Vi har kartlagt förekomst av primär skleroserande kolangit och inflammatorisk tarmsjukdom hos förstagradssläktingar till 678 svenska PSC-patienter (världens största PSC-kohort från ett enskilt land) [5]. Risken att en förstagradssläkting (förälder, syskon och barn) utvecklar primär skleroserande kolangit är 22 gånger förhöjd. Med tanke på den låga prevalensen av sjukdomen (8/100 000) måste risken för sjukdomen hos nära släktingar betraktas som mycket liten.
Risken att utveckla inflammatorisk tarmsjukdom var förhöjd hos förstagradssläktingar till både PSC-patienter som hade och PSC-patienter som inte hade samtidig inflammatorisk tarmsjukdom. Detta talar för en gemensam genetisk predisposition för primär skleroserande kolangit och inflammatorisk tarmsjukdom.
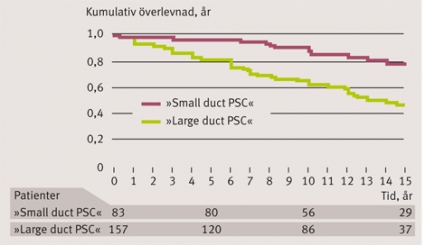
»Small duct PSC« ger bättre prognos
Patienter med inflammatorisk tarmsjukdom kan drabbas av en leversjukdom som kliniskt och histologiskt liknar skleroserande kolangit men med normalt kolangiogram. Diagnosen hos dessa patienter definieras som »small bile duct PSC«; tillståndet karakteriseras av förhöjda leverenzymer, leverbiopsi talande för primär skleroserande kolangit (Figur 2) och normalt kolangiogram. Dessutom är det hos dessa patienter möjligt att utesluta annan kronisk leversjukdom såsom viral hepatit, primär biliär cirros och autoimmun hepatit samt alkoholrelaterad sjukdom och läkemedelspåverkan.
I en internationell multicenterstudie visades att patienter med small duct PSC har bättre prognos än patienter med klassisk PSC (»large duct«) (Figur 3) [6]. Ungefär en fjärdedel av patienterna visade sig utveckla klassisk primär skleroserande kolangit under uppföljningstiden.
Kolangiokarcinom, den svåraste komplikation till primär skleroserande kolangit, har inte rapporterats bland patienter med small duct PSC som inte först har utvecklat klassisk primär skleroserande kolangit.
IgG4-associerad kolangit – viktig differentialdiagnos
Autoimmun kolangit eller immunglobulin G4-associerad kolangit är en viktig differentialdiagnos till primär skleroserande kolangit [7, 8]. Den har beskrivits som en sjukdom av okänd etiologi som presenterar sig med samma biokemiska och kolangiografiska bild som primär skleroserande kolangit [7, 8]. IgG4-associerad kolangit involverar de extrahepatiska gallvägarna, är ofta associerad till autoimmun pankreatit eller andra fibrotiserande tillstånd, och till skillnad från primär skleroserande kolangit kan tillståndet framgångsrikt behandlas med steroider och strikturerna gå tillbaka.
Tillståndet karakteriseras av förhöjt IgG4 i serum och infiltration av IgG4-positiva plasmaceller i gallgångarna och levern.
Samsjuklighet med inflammatorisk tarmsjukdom
Den viktigaste associerade sjukdomen till primär skleroserande kolangit är inflammatorisk tarmsjukdom (IBD), och 80 procent av patienterna har samtidig ulcerös kolit. Den ulcerösa koliten vid primär skleroserande kolangit har särskilda kliniska karakteristika jämfört med ulcerös kolit utan leversjukdomen och benämns därför ofta som PSC-IBD. PSC-IBD har ett lindrigt förlopp, som kräver mindre immunsuppression och färre sjukhusvistelser än ulcerös kolit utan PSC.
Själva inflammationen är ofta fläckvis distribuerad med högersidig dominans och »back wash-ileit«. Patienter med PSC-IBD har dessutom högre risk att utveckla kolorektal cancer och dysplasier. Att primär skleroserande kolangit är en oberoende riskfaktor för kolorektal cancer hos patienter med ulcerös kolit konstaterades för första gången i studier från Sverige, vilka visade att den kumulativa risken för att utveckla kolorektal cancer efter 10, 20 och 25 års IBD-duration var 9, 31 och 50 procent jämfört med 2, 5 och 10 procent hos patienter med ulcerös kolit som var leverfriska [9], och sedan dess har fyndet bekräftats av andra.
Uppföljning med årliga koloskopier med biopsier rekommenderas, och när dysplasi utvecklats bör patienten kolektomeras. Patienter med inflammatorisk tarmsjukdom som genomgår levertransplantation på grund av primär skleroserande kolangit har kvar sin höga risk för koloncancer efter transplantation. En del patienter som har haft en lindrig sjukdom före transplantation får ökad aktivitet i inflammationen efter transplantationen trots extensiv immunsuppression. Orsaken till detta är oklar.
Behandling – levertransplantation den enda kurativa
Det finns i dag ingen medicinsk behandling som bromsar fibrosutveckling och risk för cirrosutveckling vid primär skleroserande kolangit. Ett stort antal mindre studier av immunsuppressiva läkemedel (inklusive kortison och azatioprin) har prövats utan effekt. Utvärdering av medicinsk behandling är extra svår, eftersom primär skleroserande kolangit är ovanlig och progressionstakten låg och ojämn.
I Sverige har två randomiserade placebokontrollerade medicinska behandlingsstudier vid primär skleroserande kolangit genomförts med kolkicin respektive med ursodeoxicholsyra (UDCA).
I kolkicinstudien undersöktes effekten av 3 års behandling hos 84 patienter med primär skleroserande kolangit. Kolkicin hade ingen effekt på mortalitet eller behov av levertransplantation [10].
Mindre, tidiga studier har visat att behandling med ursodeoxicholsyra i dosen 13–15 mg/kg kroppsvikt/dag haft gynnsam effekt på leverprov och fibrosutveckling vid primär skleroserande kolangit. I en nordisk studie av totalt 219 patienter med primär skleroserande kolangit utvärderades effekten av behandling med en högre dos ursodeoxicholsyra, 20 mg/kg/dag i 5 år [11]. Primärt resultatmått i denna studie var antingen död eller levertransplantation, vilket inträffade hos 7 procent av UDCA-behandlade och 11 procent av placebobehandlade patienter (icke-signifikant). Ursodeoxicholsyra i denna dos hade ingen effekt på överlevnad, behov av levertransplantation eller utveckling av kolangiocarcinom under behandlingstiden. Inte heller symtom eller livskvalitet påverkades av behandlingen i denna hittills största UDCA-behandlingsstudie vid primär skleroserande kolangit.
Tyvärr finns en risk för typ 2-fel i denna studie, eftersom det beräknade antalet patienter som skulle inkluderas i studien blev lägre än vad som krävdes för att ha möjlighet att påvisa statistisk skillnad (uppnå erforderlig styrka).
Resultaten från en behandlingsstudie från USA som använde dosen 25–30 mg ursodeoxicholsyra/kg kroppsvikt/dag eller placebo i 6 år publicerades nyligen och visade ökad risk för leversvikt och död bland UDCA-behandlade [12]. Sammanfattningsvis måste detta tolkas som att behandling med ursodeoxicholsyra har ingen eller marginell effekt på primär skleroserande kolangit och inte ska ges i höga doser (30 mg/kg kroppsvikt/dag).
Patienter som utvecklar symtomgivande dominanta strikturer i gallträdet kan behandlas endoskopiskt med dilatation via ERCP. Prevalensen av dominanta strikturer är 10–50 procent. Om man uppnår lyckat resultat förbättras leverproven och klådan, och risken för återfall av kolangiter minskar. Även om det förefaller logiskt att dilatationer minskar risken för cirrosutveckling och behov av levertransplantation, är det inte tydligt visat. Multipla dilatationer krävs vanligen över tid (månader eller år), och alla strikturer kommer inte att kunna dilateras.
Den enda kurativa behandlingen är levertransplantation, och primär skleroserande kolangit är fortfarande den vanligaste enskilda indikationen för levertransplantation i Skandinavien. Prognosen vid levertransplantation är god med 5-årsöverlevnad på ca 85 procent och 10-årsöverlevnad på 70 procent. Sjukdomen kan dock recidivera efter levertransplantation, vilket drabbar 20 procent av patienterna, och ibland uppstår också behov av retransplantation på grund av antingen recidiv eller sviktande organfunktion.
Kolangiokarcinom
Risken för kolangiokarcinom vid primär skleroserande kolangit är välkänd. Det finns också en ökad risk för malignifiering av gallblåsepolyper, oavsett polypstorlek, och kolecystektomi rekommenderas även vid små gallblåseförändringar [13].
I Sverige gjordes en utvärdering av 605 patienter med primär skleroserande kolangit, där risken för kolangiokarcinom och alla andra cancerformer utvärderades och jämfördes med befolkningen i övrigt [14]. Risken för cancer i lever och gallvägar var 161 gånger ökad hos patienter med primär skleroserande kolangit, och risken att utveckla kolangiokarcinom beräknades till ca 1,5 procent per år, vilket leder till en livstidsrisk på ca 20 procent.
Prognosen vid kolangiokarcinom är dålig med medianöverlevnad på 5–7 månader. Att diagnostisera kolangiokarcinom vid primär skleroserande kolangit är mycket svårt, ibland omöjligt. Tumörmarkören CA 19-9 är den mest använda och har den högsta sensitiviteten och specificiteten. En prospektiv utvärdering under 3 år av CEA, CA 19-9, CA 50 och CA 242 [15] visade tydligt att ingen av dessa markörer kan upptäcka tidiga kolangiokarcinom. Cytologi från borstprov via ERCP från dominanta strikturer i gallträdet kan hos lite mer än hälften av tumörpatienterna påvisa tumör.
Fluorodeoxiglukos-PET (FDG-PET) är en lovande metod, vilket visades i en annan SILK-studie av patienter med primär skleroserande kolangit, som sattes på väntelista för levertransplantation. Patienterna genomgick en PET-undersökning, och resultatet jämfördes med fynd i den explanterade levern [16]. Sammanfattningsvis hade 3 av 24 patienter kolangiokarcinom, vilket identifierades korrekt med PET. Hos en patient var resultatet falskt positivt, vilket var orsakat av granulom i levern. En patient med höggradig dysplasi i gallvägen hade negativt PET-fynd.
PET kan därför vara användbar för att evaluera förekomst av kolangiokarcinom hos patienter som ska transplanteras. Det finns i dag inget säkert sätt att följa eller övervaka patienter med primär skleroserande kolangit för tidig upptäckt av kolangiokarcinom. Uppföljning med ultraljud och MRCP är kontroversiellt. Behandling med enbart levertransplantation vid samtidigt kolangiokarcinom innebär mycket stor risk för tumöråterfall i den transplanterade levern. Kolangiokarcinom har därför länge ansetts som en kontraindikation för levertransplantation.
En ny behandlingsmetod för kolangiokarcinom har utvecklats på Mayo-kliniken i USA. Den innebär att extern strålning, brakyterapi, cytostatika och levertransplantation kombineras. Genom denna kombination har mycket goda behandlingsresultat uppnåtts med en överlevnad hos PSC-patienterna på >70 procent [17]. Sådan behandling kan sedan helt nyligen erbjudas även i Sverige.
*
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.