Bedömningen av patienter med misstänkt intoxikation försvåras ofta av en bristfällig och opålitlig anamnes. Vi presenterar här en stegvis modell för det initiala omhändertagandet av dessa patienter på akutmottagningen. Artikeln fokuserar på stabilisering och tidig utredning snarare än på behandling av specifika förgiftningar. Modellen baseras på översiktsartiklar och studier funna via litteratursökning i PubMed.
STEG 1: INITIALT OMHÄNDERTAGANDE
Första steget vid omhändertagandet av alla potentiellt svårt sjuka patienter är att snabbt identifiera och åtgärda livshotande fysiologiska rubbningar. Ett universellt och systematiskt initialt omhändertagande förebygger misstag genom att förhindra att läkaren alltför tidigt fastnar i diagnostiska hypoteser och avbryter sin informationsinhämtning. Patienter med misstänkt intoxikation kan ju samtidigt, eller enbart, lida av andra allvarliga tillstånd.
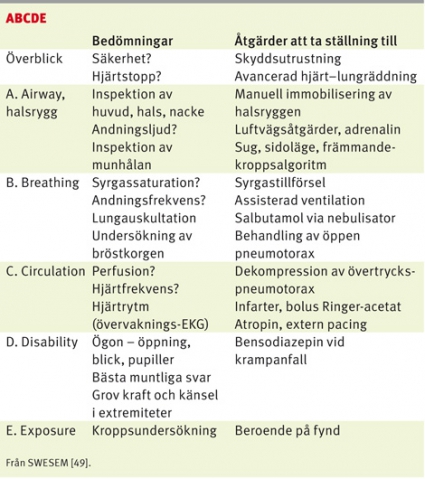
ABCDE. Först görs en bedömning av vårdpersonalens säkerhet. Ökad kräkningsrisk, förekomst av missbruk och eventuell blodsmitta hos intoxikerade gör handskar, förkläde och ögonskydd extra angelägna. Vid våldsbenägenhet kan extra personal, ibland polishjälp, behövas.
Under A övervägs trauma mot huvud och nacke samtidigt som luftvägen bedöms. Påverkade patienter är svårbedömda. »Hittad i trapphuset« kan betyda att patienten har fallit från tredje våningen och motivera immobilisering av halsryggen. En ofri luftväg kan temporärt hållas öppen manuellt, med näskantarell eller svalgtub. Lateralt tungbett vid undersökning av munhålan talar starkt för krampanfall [1]. Ha beredskap med sug och för att snabbt kunna lägga patienten i sidoläge vid eventuell kräkning.
Under B bedöms andningen med hjälp av syrgassaturation, andningsfrekvens och auskultation. Ge syrgas till en patient med hypoxi, takypné eller medvetandesänkning. Vid låg minutvolym (sänkt andningsfrekvens och/eller andningsdjup) kan assisterad ventilation med mask och blåsa behövas.
Under C mäts blodtryck och hjärtfrekvens. Vid tecken till chock ges 1 000 ml Ringer-acetat intravenöst som bolus till vuxna, 20 ml/kg till barn [2]. Övervaknings-EKG kopplas för bedömning av QRS-bredd och rytmens regelbundenhet.
Under D bedöms neurologisk påverkan. Fokala bortfall talar för strukturell patologi. Krampanfall behandlas initialt med bensodiazepiner (t ex diazepam 0,25 mg/kg intravenöst [2]).
Under E mäts temperatur, och helkroppsundersökning utförs. Här kan stickmärken från intravenöst missbruk eller ärr efter självskadebeteende avslöjas men också tecken på trauma eller hudförändringar som talar för infektion.
Patientnära blodprov. Många akutmottagningar och de flesta intensivvårdsavdelningar har apparatur som snabbt mäter pH, pO2, pCO2, HCO3–, laktat, glukos och elektrolyter. Vid allvarlig hypoglykemi ges intravenöst 30 ml 30-procentig glukos till vuxna och 5 ml/kg 10-procentig glukos till barn [2]. Patienter med allvarlig respiratorisk acidos bör ventileras. Hyperkalemi kombinerad med livshotande chock behandlas med 10 ml Calcium-Sandoz 9 mg/ml intravenöst till vuxna; 0,5 ml/kg till barn [2].
EKG. Komplettera slutligen det initiala omhändertagandet med ett diagnostiskt 12-avlednings-EKG för analys av rytm, QRS-bredd och QTc-tid. Efter denna genomgång är det ofta uppenbart om extra assistans i form av bakjour och narkosläkare behöver tillkallas för hjälp med säkring av luftväg, stabilisering och handläggning.
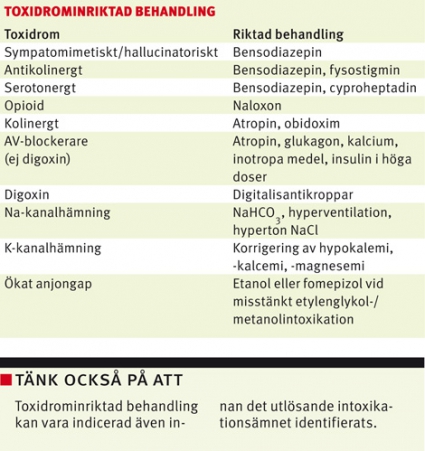
STEG 2: TOXIDROM – IGENKÄNNING OCH BEHANDLING
Utifrån klinisk undersökning, EKG och patientnära blodprov kan olika syndrom identifieras. Ett syndrom (t ex anafylaxi eller sepsis) är en konstellation av fynd som, i rätt sammanhang, talar för ett särskilt patofysiologiskt tillstånd. Specifika fynd behöver inte nödvändigtvis föreligga. Även om etiologin är okänd kan lämplig behandling inledas. Begreppet »toxidrom« är en sammansättning av »toxiskt« och »syndrom« och används internationellt för att särskilja syndrom orsakade av förgiftning. Vissa förgiftningar, både rena och blandade, kan leda till uppkomst av flera samexisterande toxidrom.
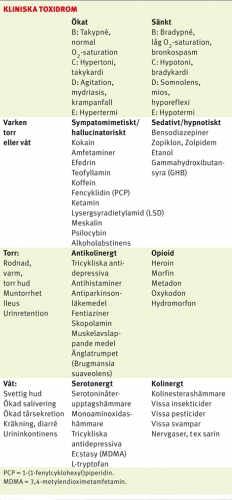
Opioidtoxidrom. Kombinationen av hypoventilation, sänkt medvetande och mios vid opioidöverdosering är ett klassiskt toxidrom. Naloxon är en specifik kompetitiv opioidreceptorantagonist och ett effektivt motgift. Behandlingsmålet är adekvat egenandning snarare än normalisering av medvetandegrad. Beroende på patientens minutventilation ges 0,1–1 mg intravenöst [3]. Halveringstiden är kort, varför upprepad administration eller infusion kan bli nödvändig [3, 4].
Sedativt toxidrom. Intoxikation med bensodiazepiner och övriga sedativa ämnen ger somnolens utan mios. Bensodiazepinreceptorantagonisten flumazenil bör inte ges rutinmässigt till medvetandesänkta eftersom detta kan utlösa krampanfall vid blandintoxikation och förvärra kardiell påverkan vid exempelvis förgiftning med tricykliska antidepressiva [5]. Även vid ren bensodiazepintoxikation är flumazenil kontroversiellt eftersom det kan utlösa krampanfall hos patienter med kroniskt bensodiazepinmissbruk [6].
Sympatomimetiskt toxidrom. Intoxikation med sympatomimetika och alkoholabstinens kan ge takykardi och hypertension som, om de är uttalade, initialt behandlas med bensodiazepiner (t ex diazepam 5–10 mg intravenöst till vuxna; 0,1 mg/kg till barn) [4]. Förutom vid koffeinintoxikation är betablockerare kontraindicerade då de, vid t ex amfetamin- och kokainintoxikation, paradoxalt nog kan förvärra hypertensionen genom indirekt ökad alfaadrenerg aktivitet [4, 5, 7].
Uttalad hypertension som inte svarar på ovanstående kan behandlas med nitroglycerin (0,5–10 µg/kg/min intravenöst) eller fentolamin (2,5–5 mg intravenöst till vuxna; 0,05–0,1 mg/kg till barn) [5].
Serotonergt syndrom. Patienter med serotonergt syndrom kan lida av takykardi, medvetanderubbning, hyperreflexi, hypertermi och svettning. Bensodiazepiner är första linjens behandling [8, 9]. Instabila patienter kan behöva behandling med 5-HT-receptorantagonisten cyproheptadin (8 mg via ventrikelsond) [8, 9]. Hög kroppstemperatur kan kräva nedsövning och behandling med icke-depolariserande muskelrelaxantia [9]. Malignt neuroleptikasyndrom är en idiosynkratisk reaktion på neuroleptika som också ger feber. Patienten är då ofta stel, medan man vid serotonergt syndrom ser hyperreflexi [10].
Glöm inte infektion som differentialdiagnos vid hypertermi!
Antikolinergt toxidrom. Vid antikolinergt toxidrom föreligger takykardi, hypertermi och agitation, men svettning saknas. Huden är rodnad, varm och torr. Urinretention kan förvärra agitationen, och urinblåsekateter bör sättas in. Bensodiazepiner är åter förstahandsbehandling [11]. Användning av fysostigmin är kontrovesiell [11].
Kolinergt toxidrom uppkommer vid exponering för nervgaser, pesticider och kolinesterashämmande läkemedel och kännetecknas bl a av chock och hypersekretion. Toxidromet är viktigt att känna igen eftersom det kan röra sig om omfattande förgiftningar med flera offer [12, 13]. Patienter som kommit i kontakt med nervgaser eller pesticider bör saneras innan de tas in på akutmottagningen. Överaktivering av nikotinerga receptorer ger fascikulationer och svaghet, medan aktivering av muskarina receptorer leder till salivering, bronkkonstriktion, mios och bradykardi. Muskarina symtom kan saknas hos barn [14,15]. Atropin motverkar muskarina symtom (initial dos 2–5 mg intravenöst till vuxna; 0,05 mg/kg intravenöst till barn), medan enzymreaktivatorn obidoxim (Toxogonin) motverkar både muskarina och nikotinerga effekter [16]. Guillain–Barrés syndrom och botulism är tänkbara differentialdiagnoser.
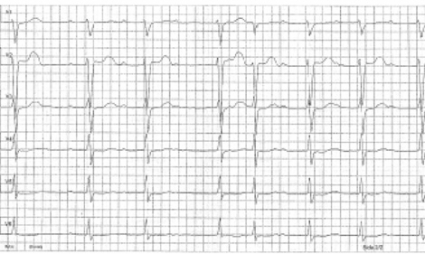
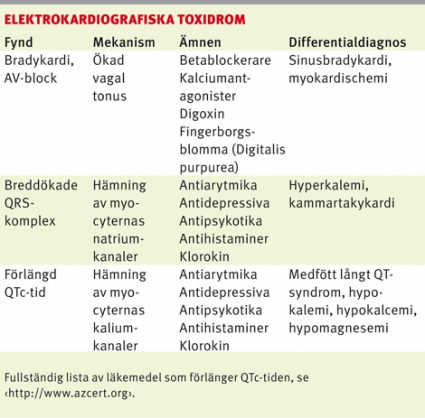
Bradykardi och AV-block kan tyda på intoxikation med betablockerare, kalciumantagonister eller digoxin. Förstahandsbehandling är atropin 0,5–1 mg intravenöst [5]. Isoprenalin kan prövas vid otillräcklig effekt (0,05 µg/kg/min intravenöst) men ska undvikas vid digitalisintoxikation på grund av risken för ventrikelflimmer [5]. Glukagon (5 mg intravenöst under en minut) kan vara effektivt vid terapiresistent hjärtpåverkan av betablockerare och kalciumflödeshämmare [17, 18].
Vid allvarlig intoxikation med kalciumantagonist eller betablockerare är Calcium-Sandoz 9 mg/ml 30 ml intravenöst över 5 minuter indicerat [17-19]. Högdos inotropbehandling kan vara nödvändig men kompliceras av arytmier [17, 18]. Insulin i höga doser är en ny och potentiellt värdefull behandling [17, 19] som företrädesvis ges på intensivvårdsavdelningar. Digitalisintoxikation kan orsaka flertalet rymtrubbningar inklusive ventrikeltakykardier [20]. Vid svåra arytmier eller hyperkalemi ska behandling med digitalisantikroppar inledas [4, 21].
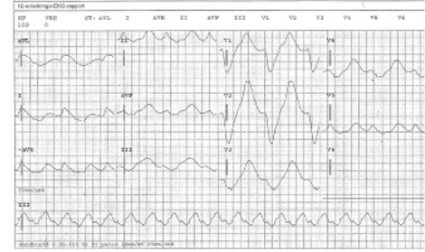
Breddökade QRS-komplex. Substanser som fördröjer kammardepolarisationen genom att blockera myocyternas snabba natriumkanaler (t ex tricykliska antidepressiva) kallas ofta membranstabiliserande. De ger breddökade QRS-komplex och hypotoni [22, 23]. Dessa fynd i samband med misstänkt intoxikation ska behandlas med natriumbikarbonat (NaHCO3 50 mg/ml 200 ml till vuxna; 2 mEq/kg till barn) [4, 5]. Vid utebliven effekt kan behandling med hyperventilering och hyperton koksaltlösning bli aktuell [5]. Samtidig hämning av natriumkanalerna i CNS sänker kramptröskeln. Fenytoin och fosfenytoin rekommenderas inte vid krampanfall eftersom de kan förvärra kardiotoxiciteten [4, 24]. Hyperkalemi kan orsaka liknande EKG-förändringar [25].
Förlängd QTc-tid. Substanser som blockerar hjärtmuskelcellernas kaliumkanaler inhiberar repolarisationen. Detta återspeglas av förlängd QTc-tid [22]. Tillståndet ökar risken för polymorf ventrikulär takykardi, oftast torsade de pointes. Korrigering av hypokalemi, hypomagnesemi och hypokalcemi är viktiga förebyggande åtgärder [4, 5]. Intoxikationsutlösta torsade de pointes behandlas med intravenös magnesiumsulfat [4] (1–2 g till vuxna [26]; 25–50 mg/kg till barn [27]).
Kammartakykardi. Allmänt rekommenderas lidokain (Xylocard) vid intoxikationsutlöst kammartakykardi [4, 5]. Om Xylocard inte finns tillgängligt återfinns lidokain som lokalanestesimedlet Xylocain. Ge 1 mg/kg (utan adrenalin!) intravenöst som bolus [5]. Magnesiumsulfat är andrahandsmedel men kan förvärra hypotoni [4]. Amiodaron är ett klass III-antiarytmikum som blockerar kaliumkanaler och kan förlänga QTc-tiden. Preparatets säkerhet vid intoxikationsutlösta kammartakykardier är inte fastställd. Elkonvertering har tveksam effekt vid intoxikationsutlösta arytmier och rekommenderas endast på vitalindikation [4, 5]. Vid hjärtstopp kan hjärt–lungräddning under flera timmar och även extrakorporealt stöd ha framgång [4, 5].
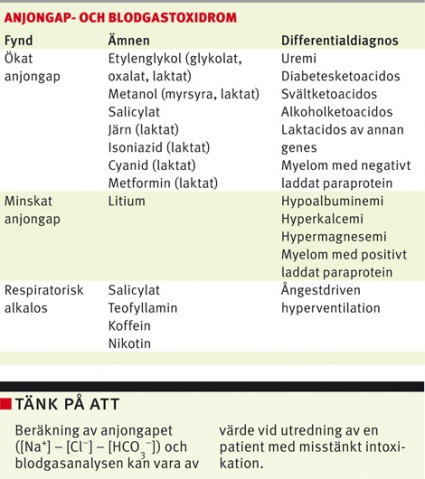
Ökat anjongap. Beräkning av anjongap hjälper till att upptäcka och kategorisera metabola rubbningar. Anjongapet beräknas genom att subtrahera serumkoncentrationen av natrium med klorid- och vätekarbonatkoncentrationen. Traditionellt anges ett normalt anjongap till 10–14 mmol/l, men mätt med patientnära apparatur ligger anjongapet ofta runt 6 mmol/l [28]. Gapet utgörs främst av negativt laddade proteiner. Ett ökat anjongap speglar extra anjoner i blodet, vilka i intoxikationssammanhang kan vara myrsyra (nedbrytningsprodukt av metanol), glykolat och oxalsyra (nedbrytningsprodukter av etylenglykol), salicylat eller laktat.
Laktacidos ses vid många intoxikationer, bl a metformin, cyanid, järn, salicylat och isoniazid och kan bero på direkt effekt av laktatmetabolismen, intoxikationsutlöst cirkulationssvikt och/eller kramper [29]. Vid rökgasinhalation talar laktacidos för cyanidförgiftning och motiverar akut behandling med hydroxikobalamin (ge Cyanokit 5 g intravenöst under 15–30 minuter till vuxna; 70 mg/kg till barn) [30]. Andra viktiga differentialdiagnoser är sepsis, krampanfall och tarmischemi. Vissa patientnära mätinstrument misstolkar glykolat som laktat och kan visa ett falskt förhöjt laktat som avsevärt överstiger anjongapet [31, 32].
Fomepizol [33, 34] och etanol minskar nedbrytningen av etylenglykol och metanol till toxiska metaboliter. Behandling är indicerad så länge toxiska nivåer finns kvar i blodet. Fomepizol ges som laddningsdos (15 mg/kg till vuxna intravenöst under 30 minuter), därefter var tolfte timme (10 mg/kg) [30]. Alternativt ges färdigblandad etanol–glukoslösning (100 mg/ml etanol i 50 mg/ml glukos). Till en nykter vuxen ges 600 ml under 20 minuter. Därefter titreras infusionen (70–100 ml/h) till en serumetanolkoncentration runt 22 mmol/l [30]. Huruvida man ska påbörja antidotbehandling redan på akutrummet beror på graden av misstanke. Ett ökat anjongap talar för att toxiska metaboliter redan hunnit bildas. I dessa fall är även akut hemodialys motiverad för att skydda njurar och ögonbottnar.
Minskat anjongap förklaras oftast av hypoalbuminemi men kan också vara ett tecken på extra katjoner som vid exempelvis litiumintoxikation [35].
STEG 3: YTTERLIGARE INFORMATIONSINHÄMTNING
Anamnesupptagningen påbörjas så snart som möjligt och sker i praktiken ofta parallellt med den kliniska undersökningen och provtagningen. Fokusera på substanser, mängder och intagstid. Huruvida man faktiskt kan lita på anamnesen är oklart [36-39]. Information bör även inhämtas från ambulanspersonal och anhöriga. Det är också viktigt att fastställa avsikten för att kunna bedöma risken för ytterligare skada.
Prov. Rutinmässig mätning av paracetamol motiveras med att preparatet är receptfritt, står för ett stort antal intoxikationer, kan resultera i leversvikt och har ett effektivt och säkert motgift: acetylcystein [40-43]. Om intagstiden är säker baseras beslut om eventuell behandling på serumkoncentrationen mätt fyra timmar efter exponering. Rutinmässig mätning av salicylat är däremot tveksam om anjongapet är normalt [41, 43].
Graviditet förändrar oftast inte det akuta omhändertagandet. Ett undantag är vid kolmonoxidförgiftning, då den potentiella nyttan av hyperbar syrgasbehandling ökar [44]. Vi rekommenderar graviditetstest för alla kvinnor i fertil ålder, då denna kunskap kan vara relevant för senare handläggning.
Serumhalter av specifika förgiftningsämnen kan beställas för att bekräfta intoxikation och vägleda vidare handläggning. Urintoxikologisk screening förändrar däremot sällan det initiala omhändertagandet [45].
Vid misstanke om intag av osmotiskt aktiva ämnen som metanol och etylenglykol kan beräkning av osmolalitetsgap vara värdefull om man inte har tillgång till snabb analys av alkoholerna. Osmolalitetsgapet är skillnaden mellan uppmätt och beräknad serumosmolalitet (2 × [Na] + [glukos] + [urea] + [etanol]). Om osmolalitetsgapet överstiger 10 mmol/l har det en hög sensitivitet för etylenglykol- eller metanolintoxikation [46]. När metanol och etylenglykol metaboliseras, normaliseras osmolalitetsgapet medan anjongapet ökar [47]. Därför kan osmolalitetsgapet vara normalt trots allvarlig intoxikation.
STEG 4: ÅTGÄRDER ATT ÖVERVÄGA
Vid alla potentiellt svåra intoxikationer samt för behandlingsråd angående specifika intoxikationer rekommenderas snar kontakt med Giftinformationscentralen. Det går också att söka information via ‹www.giftinfo.se›.
Absorption och elimination. Aktivt kol (50 g per os till vuxna) binder gift i tarmen och minskar giftabsorptionen om det ges inom 2–4 timmar. Vid intag av depåberedningar eller preparat som genomgår enterohepatisk recirkulation (karbamazepin, barbiturater, digitalis, teofyllamin, salicylater) kan det vara lönt att upprepa behandlingen. Kol är ineffektivt mot metaller, alkoholer och hydrokarboner. Då det kan ge allvarlig aspirationspneumonit är det viktigt att patienten är vaken och kan skydda luftvägen [48].
På grund av risken för komplikationer och tveksam nytta rekommenderas ventrikelsköljning enbart vid potentiellt svåra intoxikationer tidigt i förloppet och där annan effektiv terapi saknas [48]. Tarmsköljning rekommenderas vid vissa förgiftningar. Även elimination av redan absorberade gifter kan påskyndas genom alkalisering av urin, lipidterapi och hemodialys.
Motgifter. Specifika motgifter finns vid särskilda förgiftningar [30]. Patienter med misstänkt kroniskt alkoholmissbruk bör erhålla tiamin (t ex Betabion 50 mg/ml 2 ml intravenöst) på vid indikation.
Inläggning. Beslut om inläggning och monitoreringsgrad baseras på allmäntillstånd, intoxikationstyp, farmakokinetik och -dynamik och risk för ytterligare självskadebeteende.
*
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
*
Eric Dryver är medlem i SWESEM:s (Swedish Society for Emergency Medicine) utbildningsutskott.