En klinisk studie – hur bra den än är utformad – speglar sällan den kliniska vardagen, säger Elmir Omerovic, professor och universitetsöverläkare på Sahlgrenska universitetssjukhuset.
– Det är stor skillnad mellan patienter som inkluderas i kliniska studier och populationen som får ett läkemedel eller en behandling i verkligheten, säger han.
Effekten av nya, inte sällan dyra, interventioner som införs i sjukvården, kan därför vara en annan i verkligheten än i den kliniska studien.
– Vårdens resurser är begränsade och det är viktigt att utvärdera och särskilja kostnadseffektiva och livräddande nya behandlingar från dyra men ineffektiva behandlingar, säger Elmir Omerovic.

Tillsammans med forskarkollegor på från flera svenska sjukhus genomför han nu en nationell studie där man jämför två hjärtläkemedel; ticagrelor och prasugrel. Läkemedlen är båda godkända och används i Sverige för att förebygga död, hjärtinfarkt, stroke och andra händelser hos personer med akut kranskärlssjukdom.
Tills för ett par år sedan hade båda läkemedlen rekommenderats som likvärdiga i ESC-rekommendationerna. År 2019 publicerades dock en randomiserad studie på 4 000 patienter i New England journal of medicine, som visade att risken för död, stroke eller hjärtinfarkt var lägre med prasugrel än ticagrelor.
– Det ledde till att rekommendationerna ändrades, men många menar att det inte går att dra så långtgående slutsatser av resultaten och studien har kritiserats, säger Elmir Omerovic.
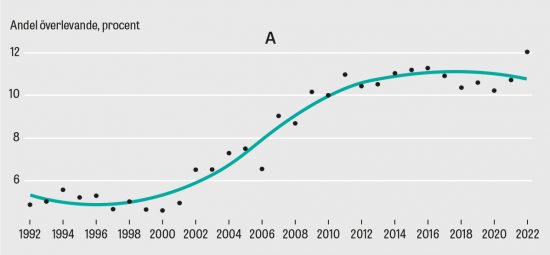
I den svenska studien, som går under namnet Switch Swedeheart, ingår sju svenska regioner som delats in i tre kluster (se faktaruta). Vid studiens start använde alla kluster ticagrelor. Var nionde månad randomiseras ett kluster till att övergå till behandling med prasugrel, tills alla kluster successivt gått över från ticagrelor till prasugrel. Samtidigt granskas utfallet av dödsfall, stroke eller hjärtinfarkt med hjälp av registerdata från svenska kvalitetsregister.
Nu är studien nästan halvvägs – i november förra året gick det andra klustret över till prasugrel och i augusti i år är det det sista klustrets tur. Än kan forskarna inte säga något om det ena läkemedlet är bättre än det andra, men det är heller inte det viktigaste, säger Elmir Omerovic.
– Studien kan visa att de är ungefär lika bra eller att det ena är bättre än det andra och det i sig är värdefull kunskap. Men kanske ännu viktigare är att visa att den här metoden fungerar.
En svaghet med studieupplägget är emellertid risken för kontaminering. Sker inte behandlingen i ett kluster enligt studieprotokollet påverkar det slutsatsernas validitet.
– I vår pågående studie ser vi tydligt att regionerna som ingår i de olika klustren förskriver läkemedlen enligt studiedesignen, men risken för kontaminering måste man förstås vara medveten om.
Studien beräknas vara klar i slutet av nästa år, och då har man data från omkring 17 000 patienter.
– En RCT-studie med så många deltagare hade kostat flera hundra miljoner, men tack våra svenska register kan vi studera effekten av olika behandlingar på en stor mängd patienter för nästan inga medel alls. Det är det ultimata sättet att göra ordnat införande på, anser jag.
Elmir Omerovic påpekar att det inte handlar om att hindra introduktion av nya läkemedel och behandlingar, men att göra det med större eftertanke och bättre uppföljning. Han nämner SGLT-2-hämmande läkemedel som i kliniska studier visat positiv effekt för vissa hjärtsviktspatienter (hjärtsvikt med bevarad ejektionsfraktion, HFpEF) och som nu är på väg in i klinik.
– Det är förhållandevis dyra läkemedel och i en sådan population tycker jag man bör studera införandet med hjälp av strukturerad uppföljning av effekten i den kliniska vardagen.
Även inom cancerområdet, där många nya och ofta dyra läkemedel introduceras är metoden lämplig, menar Elmir Omerovic. Han nämner också Alzheimer som exempel på ett område där nya läkemedel snart kan vara på gång, och som är viktiga att införa med noggrann uppföljning.
– Vad som införs och rekommenderas i sjukvården är en komplex fråga och påverkas av makt, pengar, inflytande, med mera. Jag hoppas att vår studie och metod väcker intresset hos regeringen och beslutsfattare att jobba ännu mer för att öka kvaliteten på våra register och tillfällen att använda dem. De är en unik tillgång och verkligen något vi kan bidra med till världen globalt.
Läs även:
Risk för att ny behandling vid alzheimer blir alldeles för dyr.
Switch Swedeheart
I den prospektiva, registerbaserade studien jämförs hjärtläkemedlen ticagrelor och prasugrel. Studiens huvudsyfte är att undersöka den kliniska effekten av prasugrel jämfört med ticagrelor hos patienter inlagda på sjukhus för akut kranskärlssjukdom, avseende ett-årsrisken för biverkningar av ischemiska händelser.
I studien ingår sju svenska regioner, indelade i tre kluster, som successivt randomiseras till att övergå från behandling med ticagrelor till prasugrel.
Kluster ett: Region Skåne.
Kluster två: Västra Götalandsregionen.
Kluster tre: Regionerna Västerbotten, Jämtland-Härjedalen, Gävleborg, Örebro och Halland.
Vid studiens start i maj 2021 och nio månader framåt använde alla kluster ticagrelor. I februari 2022 randomiserades första klustret till gå över till att använda prasugrel medan de andra fortsatte med ticagrelor. Nio månader senare, i november 2022, bytte efter randomisering det andra klustret till prasugrel och i augusti 2023 går det tredje klustret över till prasugrel. Ett år därefter, hösten 2024, följs behandlingsresultaten upp med hjälp av data från olika register, bland annat folkbokföringsregistret, dödsfallsregistret och Swedeheart.