Bakgrunden till prioriteringsproblemenen inom sjukvården är välkänd och utredd av Prioriteringsutredningen [1]. Den har även upprepats av Prioriteringscentrum [2], så den behöver inte presenteras här. I stället ska jag diskutera tillämpligheten av Prioriteringsutredningens principer, den så kallade etiska plattformen, som jag också förutsätter är bekant. Den bygger på tre principer som är rangordnade i relation till varandra.
Den svåraste utmaningen är naturligtvis att tillämpa dessa principer på det som brukar kallas horisontella prioriteringsproblem, det vill säga jämförelser mellan insatser på olika områden, till exempel att jämföra insatser för att bota grå starr, höftartros eller leukemi hos barn, screening för att identifiera människor med förhöjd risk för olika sjukdomar kontra vaccination av hela befolkningen mot svininfluensa, för att ta ett aktuellt exempel.
Prioriteringsutredningens uppgift var inte att lösa konkreta prioriteringsproblem eller att ge ett facit, utan att skapa debatt kring prioriteringar och lyfta fram etiken och de bakomliggande värderingarna. Prioriteringsutredningens plattform kan emellertid lätt brytas ner till ett antal operationaliserbara variabler som alla är relevanta vid ställningstagandet till prioriteringsproblem.
Jämför man exempelvis insatser för att diagnostisera och behandla höftartros och levercancer är det ganska uppenbart, med tanke på behovsprincipen och principen att ingen har behov av insatser som inte ger effekt, att följande variabler är relevanta:
• tillståndets svårighetsgrad eller allvar
• interventionens positiva effekt på patientens (eller gruppens) hälsa och livskvalitet
• de negativa effekterna, inklusive riskerna med interventionen
• kostnaderna i relation till effekten
• volymen, det vill säga hur vanlig sjukdomen eller tillståndet är.
Var och en av dessa variabler kan grovt kvantifieras. Tillståndets svårighetsgrad kan vara mycket stor, stor, lindrig eller obetydlig. Effekten kan på motsvarande sätt vara mycket stor, stor, lindrig eller obetydlig. Riskerna kan på analogt sätt delas in i fyra undergrupper, men det är inte självklart att de olika skalorna är desamma.
Genom att operationalise-
ra principerna erhålls alltså ett flertal variabler som inte behöver samvariera med varandra. Ett högt värde på en variabel kan kombineras med ett lågt värde på en annan. Kombinationen av värden aktualiserar en rad teoretiska problem som det skulle föra för långt att gå in på här.
Evidensen för ett tillstånds svårighetsgrad är av ett annat slag än evidensen för effekten av behandlingar eller förebyggande insatser. I det första fallet är lidande och smärta centrala begrepp, liksom hur livet påverkas för dem som drabbats. I det andra fallet handlar det inte bara om mortalitet och förväntad livslängd utan också om effekter på hälsa och livskvalitet, begrepp som kan definieras och mätas på flera sätt. Att dessa variabler kan mätas på flera sätt innebär inte nödvändigtvis att måtten mäter samma sak eller har rimlig grad av validitet, precision, stabilitet och reliabilitet. Här finns utrymme för metodutveckling och teoretisk analys.
Bristerna i det tillgängliga kunskapsunderlaget – uppenbara för den som arbetat sig igenom problem av det här slaget – gör att hoppet om att kunna kvantifiera variablerna på ett exakt sätt är en illusion. Det är mycket nog om man på ett icke godtyckligt sätt mellan tummen och pekfingret kan placera de jämförda insatserna i en av de fyra undergrupperna under varje variabel.
En viktig komplikation som inte kan betonas starkt nog är alltså att olika slags evidens behövs för olika sjukvårdsinsatsers placering i de fyra boxarna under respektive variabel och att den tillgängliga evidensen i regel är mycket bräcklig. Det gäller även, och i ännu högre grad, om vi slår ihop variablerna 2 och 3 till variabeln »patientnytta«, vilket förutsätter att riskerna vägts mot de positiva effekterna.
I praktiken är det då naturligtvis så att när det gäller en intervention kan det aktuella tillståndet vara mycket allvarligt, de positiva effekterna av interventionen kan vara betydande, riskerna små, kostnaderna i relation till effekt betydande och volymen liten, medan bilden kan bli en helt annan för en annan sjukdom.
I denna situation spelar bakomliggande värden och ideologier en viktig roll. Hur ser vi exempelvis på sjukvårdens mål och uppdrag? Ska efterfrågan eller behov relaterade till hälsa och livskvalitet vara styrande? Är hälso- och sjukvård en rättighet eller en vara som kan köpas och säljas på samma sätt som tvål och socker?
Grundläggande principer och etiska överväganden kan då vara till hjälp, även om man inte ska förutsätta att alla problem som kan dyka upp kan lösas på ett enkelt och mekaniskt sätt. Implementeringen av principerna behöver studeras systematiskt genom att principerna appliceras på konkreta exempel på det sätt som jag ska försöka visa här.
Mer uppmärksamhet behöver också ägnas åt prioriteringsprocessen och dess legitimitet. Eftersom nya diagnostiska och terapeutiska metoder ständigt lanseras blir processen aldrig avslutad, ny medicinsk eller vetenskaplig evidens tillkommer eller borde göra det. Det är detta som behövs, snarare än stora konferenser och fler utredningar.
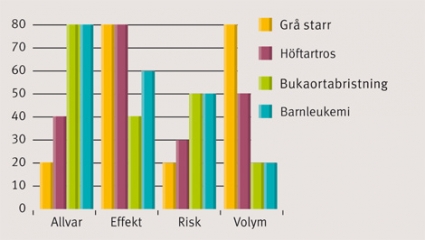
För att illustrera resonemanget ska jag jämföra insatser för att behandla grå starr med insatser för att behandla leukemi hos barn. Dessa tillstånd förekommer naturligtvis i lite olika svårighetsgrad, så redan här blir det fråga om en förenkling. Men läkare jag diskuterat med (bland andra Karin Olofsson och Thomas Thelin) har bekräftat att bilden är ungefär som i Fakta 1, om vi utgår från att jämförelsen gäller manifest sjukdom med svåra symtom.
Emellertid är inte det viktiga exakt var man lägger värdena, det viktiga är exemplet som en illustration av principerna för prioritering i den etiska plattformen. Exemplet visar att redskap finns om principerna operationaliseras på det sätt som här föreslagits.
Vilka slutsatser ska man nu dra av detta? Anta att vi utgår från plattformen i den svenska Prioriteringsutredningen och förutsätter att ingen av dessa insatser underminerar eller undergräver respekten för människovärdesprincipen, tolkad på det sätt som görs i Prioriteringsutredningen (men inte i Prioriteringscentrums förslag).
Låt oss vidare anta, i likhet med plattformen, att tillståndets allvar och behandlingens effekt (patientnytta) är viktigare än kostnaderna i relation till effekt och volym. Då blir slutsatsen att insatser mot barnleukemi kommer före insatser för att behandla grå starr.
Anta att vi komplicerar bilden ytterligare genom att även föra in behandlingar av höftartros och insatser mot bukaortabristning i resonemanget och gör de antaganden beträffande dessa som framgår av Figur 1. Då blir slutsatsen att insatser för att behandla barnleukemi och förebygga bukaortabristning blir toppkandidaterna.
Hur som helst, principerna kan inte förväntas ge tydliga svar i alla problemsituationer. De levererar argument eller synpunkter som är viktiga att beakta i prioriteringsprocessen. Processens legitimitet är också viktig: öppenhet, insyn och klarhet i vem som har ansvar för att beslut fattas och att dessa beslut fattas på grunder som allmänheten uppfattar som legitima och välgrundade [3].
Trots omfattande och skicklig marknadsföring har Prioriteringscentrums förslag till revidering av den etiska plattformen fått hård kritik från flera tunga remissinstanser, bland annat Statens medicinsk-etiska råd [4, 5].
Om plattformen inte är känd av vissa grupper av vårdpersonal behöver det inte betyda att det är något fel på plattformen utan att för lite gjorts för att föra ut den, ordna expertmöten kring konkreta exempel och så vidare. Det är inte plattformen det är fel på. Det är implementeringen och processerna som behöver förbättras, liksom kunskapsunderlaget för prioriteringar.
Demokratisk kontroll, upplevd legitimitet och rättvisa procedurer blir avgörande för tilltron till systemet. Här återstår mycket att göra. Det är ju fortfarande så att nya behandlingar ibland införs av kraftfulla kliniker, ibland utan finansiering, ibland utan utvärdering, och en behandling som en gång införts är svår att dra tillbaka.
Vad är viktigt för framtiden? Det krävs mer debatt om sociala faktorer som bestämmer eller påverkar hälsa och ohälsa, inte minst i ett globalt perspektiv. Hälso- och sjukvårdens mål och gränser behöver diskuteras. Vad ska sjukvårdens uppdrag i ett välfärdssamhälle bestå av? Vems och vilka behov ska tillgodoses?
I efterfrågestyrda och behovsstyrda sjukvårdssystem besvaras dessa frågor olika, och i ett system som är i rörelse från det ena systemet till det andra råder föga överraskande en viss osäkerhet och delade meningar om svaret [6]. Uppdraget behöver avgränsas gentemot andra välfärdssektorers insatser, inte minst socialtjänstens.
Försäkringsbolagen finns redan på arenan och erbjuder sjukförsäkringar till dem som inte är nöjda med den offentliga sjukvårdens tillgänglighet. Det går knappast att vrida tillbaka klockan och förhindra detta. Hur påverkas det offentligt finansierade sjukvårdssystemet av detta? Påverkas tillgänglighet och kvalitet, och i så fall på vilket sätt?
Den övergripande, grundläggande frågan också när det gäller framtidens hälso- och sjukvård är vilket slags samhälle vi vill överlämna till våra barn och barnbarn, och till deras barn och barnbarn?
*
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.