Målsättningen med artikeln »Diagnos av lungemboli hos gravida. Skintigrafi eller datortomografi?« av Ulf Nyman och medförfattarel är god [1]. Om man kan byta till en metod med bevarade prestanda och med lägre stråldos till moder/foster så ska man ändra metodik. Vi har dock en annan uppfattning än författarna om vilken metod som är att föredra.
Centralt i bedömningen av val av metod är andelen undersökningar som är positiva (prevalensen). I artikeln utgår författarna från en väldigt låg prevalens (1,8 procent) baserat på en studie från USA [2]. I studien beskrivs dock 4,5 procent dokumenterat positiva fynd (fyra med positiv skintigrafi och
en kvinna som dog i massiv lungembolisering under undersökningen). En annan detalj som gör oss tveksamma till att använda data om prevalensen från den studien var att ytterligare 10 procent behandlades för tromboembolism på annan diagnostisk grund än skintigrafin. Det kan med andra ord dölja sig ett stort antal falskt negativa skintigrafiundersökningar i denna studie [2].
I en nyligen publicerad studie från Malmö var cirka 10 procent av undersökningarna på gravida med misstänkt tromboembolism positiva med objektiva kriterier, dvs att man kunde visualisera trombosen och inte bara indirekta tecken (t ex utebliven kontrastfyllnad) [3]. Av de 38 gravida som blev behandlade för trombos var det en som inte uppfyllde detta kriterium [3]. Uppgiften i Nymans och medarbetares artikel att 50 procent av spiral-DT-undersökningar (DT lungartärer) skulle ge falskt positivt svar är för hög. I dag kan kärlen följas i tre plan, och artefakter kan effektivt elimineras. Styrkan med DT är just att embolier kan identifieras med direkta tecken, och att specificiteten ligger mycket nära 100 procent. Skintigrafi däremot bygger på indirekta tecken och ger svar som »grad av sannolikhet«, vilket kan innebära kliniska tolkningssvårigheter.
Samtidigt som författarna
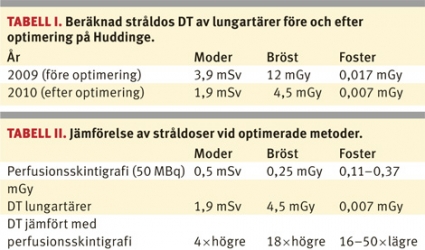
säger att de flesta sjukhus i Sverige använder »planar teknik« för skintigrafi så jämför man äldre DT-teknik med ny SPECT-teknik. Även om författarnas data bygger på Strålskyddsmyndighetens siffror för undersökningar i Sverige ger perfusionsskintigrafi en stråldos till fostret på 0,6 mGy, dvs 30-falt högre än vid en konventionell DT av lungartärerna (Tabell I).
Om man skickar sin patient för en perfusionsskintigrafi får man från flertalet kliniker i landet en skintigrafi med hög fetal stråldos och med sämre prestanda beträffande diagnostiken. Vid DT lungartärer är den absorberade stråldosen till fostret vid tidig graviditet mindre än 0,02 mGy (beräknat på Huddinge), dvs stråldosen är 5–10 gånger lägre än med SPECT-skintigrafi (0,11 mGy).
Om vi jämför med de nya spiral-DT-framstegen som just nu introduceras blir skillnaden ännu större. Med modern bildrekonstruktionsteknik (ASIR) och nya detektormaterial m m kan stråldosen för modern/mammae och foster reduceras med cirka 30 procent. Lägger man sedan till vismutskydd på brösten halveras strålningen till mammae med ytterligare mellan 34 och 57 procent, dvs vi kommer ner till 1/3 av dagens stråldos till mammae [4, 5].
När vi på röntgenkliniken vid Karolinska universitetssjukhuset i Huddinge optimerat vårt DT-protokoll med införande av ASIR, reduktion av skannlängden till 15 cm och vismutskydd av mammae, beräknas stråldosen enligtTabell I. Vid jämförelse med de data för perfusionsskintigrafi som Nyman et al presenterar (vi har samma nivåer på Huddinge) ser det efter optimering av stråldoserna vid DT lungartärer ut som i Tabell II.
Förstahandsundersökning vid misstänkt akut instabil lungemboli är ekokardiografi, inkluderande en uppskattning av graden av högerkammarbelastning. Denna undersökning ger ingen strålning till vare sig moder eller foster. Vi anser det kontraindicerat att göra skintigrafi på en cirkulatoriskt instabil patient där lungemboli ingår som differentialdiagnos. Man får vid en spiral-DT information om tillstånd som aortadissektion, kardiomyopati, högerkammarsvikt – andra orsaker som är relativt vanliga som orsak till svår maternell morbiditet och mortalitet.
Nyligen publicerades en fallserie där man gjort perfusionskintigrafi vid lungembolimisstanke, varvid diagnosen av en aortadissektion fördröjdes [6]. Även studien som Nyman et al hänvisar till [2] belyser betydelsen av differentialdiagnostik; en kvinna dog i högerkammarsvikt på grund av lungkretshypertension men hade en negativ skintigrafi. Dessutom är tillgången till SPECT-skintigrafi inte allmänt spridd i landet, och det finns inte heller den täckning dygnet runt som de flesta röntgenavdelningar har i dag.
Misstänkta lungembolier som kan bli aktuella för skintigrafi är fall där ingen allvarlig differentialdiagnos misstänks – där man i första hand gör undersökningen för att utesluta lungemboli. Bland icke-gravida har D-dimer-testning (vid låg klinisk sannolikhet) inneburit att antalet diagnostiska undersökningar kunnat minskas.
D-dimertestet är ännu inte tillräckligt utprövat för gravida främst av två orsaker: dels att en gravid inte ansetts ha låg sannolikhet, dels för att man ofta har en lång tid mellan symtomdebut och diagnostik. Det kliniska handläggningsförslaget att vid misstanke om stabil lungemboli ge behandlingsdos av lågmolekylärt heparin och göra undersökningen på dagtid när det gäller denna grupp stämmer väl överens med dagens riktlinjer inom obstetrik och gynekologi (från Hem-ARG). Oavsett om det gäller diagnostik av djup ventrombos eller lungemboli blir den diagnostiska kvaliteten bäst om den utförs dagtid av erfaren personal.
Tromboemboliska komplikationer uppstår i 13 av 10 000 graviditeter. Hälften inträffar före förlossningen och hälften efter. Cirka 20 procent av tromboembolismfallen yttrar sig som lungemboli [7]. Trots sällsyntheten av graviditetsrelaterad lungemboli svarar den för en sjättedel av de direkta orsakerna till maternell död (1–2/100 000).
Det är viktigt att komma ihåg att diagnostik vid misstänkt lungemboli handlar om att bekräfta eller utesluta en allvarlig diagnos och inte primärt att undvika strålning. Det finns fall i Sverige av letal utgång till följd av att man velat undvika strålning.
Diskussionen om maternell/fetal tumörinduktion är komplicerad. Författarna jämför induktion av mammarcancer (90 procents 5-årsöverlevnad) med letal barncancer och anser att riskerna är större för modern än för fostret? Om vi använder författarnas riskberäkning för att bedöma storleken av problemet med inducerad mammarcancer i samband med diagnostik av graviditetsrelaterad lungemboli med spiral-DT får man följande siffror.
Det sker en ringa riskökning för modern, vars kroppsstråldos uppgår till cirka hälften av ett års bakgrundsstrålning i Sverige och där stråldosen till brösten beräknas kunna orsaka 15 fall per 100 000 undersökta kvinnor (jämför med den naturliga livstidsrisken som är 11 000 fall per 100 000 kvinnor). Vi undersöker i Sverige cirka 250 gravida varje år med DT lungartärer [2]. Med dagens stråldos tar det 26 år innan vi inducerat ett bröstcancerfall, och med användning av ASIR och bröstskydd kommer det att ta 44 år innan man har inducerat ett fall av bröstcancer och flera hundra år till ett letalt fall.
I förhållande till allvaret vid misstänkt lungemboli ser det kliniska problemet med bröstcancerinduktion blygsamt ut. Väger vi även in de nuvarande direktiven från Strålskyddsmyndigheten, att »ta sådana hänsyn att stråldosen till ett foster vägs in i planering och genomförande av undersökning eller behandling av den blivande modern så att fosterdosen blir så liten som är rimligt möjlig« (från SSMFS 2008:35) väger det över till klar fördel för DT av lungartärerna.
Återigen: perfusionskintigrafi ger mellan 3 och 30 gånger högre fosterdos än DT lungartärer. Ju tidigare i graviditeten en undersökning görs, desto lägre blir fosterdosen med DT.
Vi tackar Nyman och medförfattare för att de givit incitament till att se över metodval och protokoll för lungemboliundersökningar av gravida. Vi håller med om vikten av att vid DT lungartärer använda 100 kV rörspänning samt en högre kontrastmedelsdos. Vi håller med författarna om att »varje kvinna ska ha rätten att få korrekt information om typ och magnitud av potentiella risker som hon själv eller fostret kan bli utsatta för«, men vi drar en annan konklusion.
Vid val av metod anser vi att DT lungartärer med multidetektor-DT är förstahandsalternativet för gravida. Detta på grund av goda diagnostiska prestanda, låga stråldoser till fostret, ett differentialdiagnostiskt mervärde och bättre tillgänglighet. Det är även en fördel att få ett konklusivt svar och att metoden kan användas i de flesta fall. Fortsatt implementering av ny teknik för att minimera stråldosen till mammae vid DT lungartärer föreslås inte bara för gravida utan för alla yngre kvinnor. Författarna har även belyst betydelsen av att göra en bra utvärdering av D-dimer under graviditet.
*
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.