Den diagnostiska fördröjningen är ofta betydande vid blåscancer, även jämfört med andra tumörformer. Trots att man i det nationella blåscancerregistret länge sett långa väntetider har tiden till diagnos inte minskat. Snabba åtgärder är angelägna och även möjliga utifrån dagens evidensbaserade kunskapsnivå.
Hematuri kan delas in efter njurmedicinska och urologiska orsaker, men också i mikroskopisk och makroskopisk hematuri, det vill säga efter laboratoriefynd respektive ett symtom. Vid makroskopisk hematuri är urinen rödfärgad av blod, koncentrationen av erytrocyter överstiger 5 × 109/l, vilket motsvarar 1 milliliter blod per liter urin. Vid makrohematuri utan andra symtom talar man om tyst hematuri.
Mikrohematuri innebär att blod påvisas med urinsticka i urinen eller i urinsediment. Det saknas vetenskapliga bevis för att personer med mikrohematuri löper större risk att ha en signifikant underliggande urologisk sjukdom än personer utan mikrohematuri. Värdet av urologisk utredning vid mikrohematuri är mycket osäkert i frånvaro av symtom från njurar eller nedre urinvägar. Detta gäller även screening för mikrohematuri enligt våra nationella riktlinjer [1].
Prevalensen av makroskopisk hematuri i en oselekterad population är ofullständigt studerad, men i en populationsbaserad (n = 250 000) studie från Västsverige remitterades 247 personer till urolog för makrohematuri under ett år, en incidens på 100/100 000 invånare och år [2]. I studien utreddes endast 87 procent av patienterna, och inga akut remitterade patienter ingick. Den vanligaste maligna diagnosen vid makrohematuri är blåscancer; 27 procent av patienterna i studien diagnostiserades med blåscancer som förklaring till hematurin. Motsvarande siffra i en brittisk studie var 28 procent hos patienter >50 år [3]. Sambandet makroskopisk hematuri och blåscancer är därmed starkare än mellan något annat isolerat alarmsymtom och en specifik cancerdiagnos.
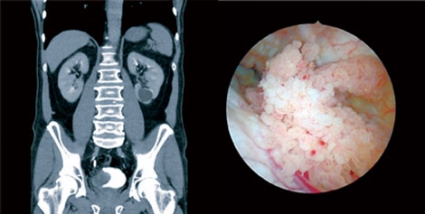
Utredning av makroskopisk hematuri innefattar cystoskopi, som i dag nästan alltid utförs med flexibelt endoskop, samt urografi, eller hellre DT-urografi. DT-urografi kräver inga tarmförberedelser och innebär mindre behov av kompletterande undersökningar än urografi [4]. Man kan också lättare påvisa blåstumörer med DT-urografi och vid behov direkt planera för en transuretral resektion i narkos. Detta innebar i en studie av patienter med makrohematuri att 17 procent av cystoskopierna inte behövde utföras (Figur 1) [5].
Andra maligna åkommor som njurcancer, tumör i njurbäcken eller urinledare och prostatacancer sågs i en Västsvensk undersökning hos ytterligare 9 procent av patienterna med makrohematuri. Hos 21 procent sågs normala utredningsfynd, och i övriga fall sågs benigna orsaker som till exempel godartad prostataförstoring eller sten i urinkanalen [6].
Bland patienter med antikoagulation är andelen med negativ hematuriutredning högre, men de måste ändå utredas då en av fyra patienter har en bakomliggande tumörsjukdom [7]. Ju högre ålder, desto vanligare är tumörfynd vid utredning av makrohematuri [3]. Hos barn och unga vuxna ser man oftast endast benigna fynd vid hematuriutredning. Den kliniska situationen avgör omfattningen av utredningen hos yngre (<50 år), och cystoskopi kan reserveras för yngre patienter med upprepad makroskopisk hematuri. Data visar att risken för urologisk cancer vid makrohematuri med positiv urinodling är nästan lika stor som vid negativ odling (20 vs 24 procent) [8]. Vid upprepad hematuri hos individer utan fynd vid fullständig hematuriutredning är risken för tumörsjukdom stor vid förnyad utredning. I en dansk populationsbaserad studie med fem-årsuppföljning diagnostiserades 18 procent av patienterna med urologisk cancer [9].
Hematuri är debutsymtom i cirka 75 procent av blåscancerfallen [10]. Fördröjningen till diagnos är betydande jämfört med andra tumörformer [11]. I den danska studien var fördröjningen till diagnos längre än för någon annan tumörform [11]. Durationen från symtom till diagnos var i median 134 dagar. Patientfördröjningen (patient’s delay) var i median bara 14 dagar (IQR 0–28 dagar). Resultatet korresponderar väl med svenska data avseende invasiv blåscancer, där den diagnostiska fördröjningen i ett populationsbaserat material var 144 dagar i median [12].
I det nationella blåscancerregistret, som sedan 1997 registrerar alla nya fall av blåscancer i Sverige, finns uppgifter om diagnostisk fördröjning från och med år 2005. Detta år fick 26 procent av alla patienter med nyupptäckt blåscancer vänta mer än två månader mellan remittering till urolog och att selekteras till diagnos (doctor’s delay). Åren 2006–2009 var motsvarande siffror 25, 25, 29 respektive 29 procent.
Patienter som själva sökte direkt på urologmottagning åren 2009–2010 hade en betydligt kortare fördröjning till diagnos än de som remitterades. I median dröjde det 19 dagar (kvartilavstånd 4–48, n = 656) till diagnos för de patienter som sökte direkt på urologmottagningen jämfört med i median 43 dagar (kvartilavstånd 28–68, n = 3447) för dem som remitterats för utredning [Oskar Hagberg, pers medd; 2012]. Den långa tiden står i kontrast till Socialstyrelsens state of the art-dokument från 2002 där det fastställs att utredningen ska vara klar inom fyra veckor [13].
För att korta ledtiderna har man i delar av världen organiserat »one-stop-haematuria clinics« där patienter med hematuri utreds [14]. För att minska fördröjningen mellan symtomdebut och diagnos har konceptet vidareutvecklats, med sjuksköterskebaserad cystoskopi och »drop in-besök« hos narkosläkare för preoperativ bedömning av dem som fått diagnosen operationskrävande hematuri [15].
Ju tidigare en cancersjukdom diagnostiseras, desto mindre är risken att tumören är disseminerad, och chansen till bot är större. Detta gäller sannolikt även vid blåscancer. I en tidig studie minskade 3-årsöverlevnaden vid urinblåsecancer från 60 till 25 procent om behandlingen försenades mer än 4 veckor efter hematuridebut [16]. I en stor prospektiv studie av olika typer av fördröjning sågs en försämrad femårsöverlevnad hos patienter med mer än 14 dagars fördröjning från symtomdebut till kontakt med urolog [17]. Svårigheten med denna typ av retrospektiva studier är dock att större och snabbväxande tumörer kan ge mer uttalade symtom, och dessa patienter elekteras till en snabbare handläggning än patienter med mindre och beskedligare tumörer.
Överlevnaden i blåscancer har i princip varit oförändrad de senaste trettio åren [18] medan överlevnaden i bröstcancer förbättrats med 30 procent. Även framsteg i arbetet med att korta utredningstiden vid makrohematuri har lyst med sin frånvaro. Det är uppenbart att patienter med makroskopisk hematuri omedelbart ska remitteras för cystoskopi och DT-urografi. En öppen urologisk mottagningslinje för patienter >50 år med makrohematuri där dessa erbjuds röntgenologi och flexibel cystoskopi samma dag är en realistisk utveckling.
*
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Denna webbplats vänder sig till läkare
Debatt och brev
0 Kommentarer
Snabba åtgärder vid makrohematuri både angelägna och möjliga
En öppen urologisk mottagningslinje som kan erbjuda DT-urografi och flexibel cystoskopi samma dag till patienter med makrohematuri är en realistisk utveckling, anser författarna.
Publicerad:
Läkartidningen 20/2012
Lakartidningen.se
Från startsidan