Kvalitetsregisterförespråkare och intressenter innefattar även patienter som får följa sin hälsa i registren liksom vårdprofessionerna som initierat registren, vilket Johan Ejerhed förbigick i sitt inlägg [1]. Inläggets syfte var dock viktigt – att ge stöd i den fortsatta diskussionen om utvecklingen av kvalitetsregister, som ju inte kan vara lösningen på sjukvårdens alla behov.
Användningsområden för kvalitetsregister beskrevs och analyserades av Ejerhed som föreslog en modell för detta. Registeruppgifternas användning diskuterades mest som analyser av stora patientgrupper och svårigheterna att dra slutsatser av detta, särskilt som underlag för ersättningssystem.
Huvudintressenterna, patienter och deras läkare, har dock ett mer närliggande intresse i förbättring av den individuella hälsan med stöd av systematisk uppföljning. Hur kan då Ejerheds alla verktyg kombineras med en hälsofrämjande process som en verkstad? Hur kan vi gå från ord till handling?
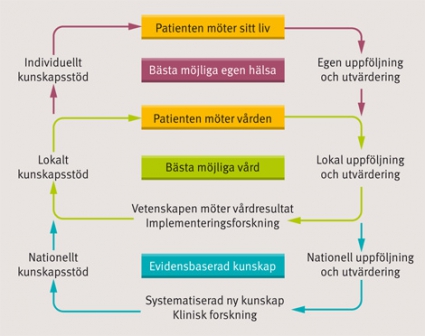
Kunskapsstöd som alla kan bidra till och utnyttja på sin egen nivå (individuell, lokal och nationell) beskrivs i den här föreslagna modellen (Figur). Modellens tre nivåer kan beskrivas som tre motorer som kan skapa bästa möjliga egen hälsa (Hälsomotorn), bästa möjliga vård (Vårdmotorn) respektive evidensbaserad kunskap (Evidensmotorn). Processen i varje motor består i uppföljning och utvärdering av resultat (bl a från kvalitetsregister) som bas för återkoppling till ett kunskapsstöd. Principen är densamma som för all hypotesprövande forskning eller förbättringsarbete med PDSA-cykler (Plan–Do–Study–Act).
Ordnat införande och strukturerad uppföljning av läkemedel är ett exempel på hur de båda föreslagna modellerna kan förstås som verktyg och verkstad för att skapa en bättre hälsa för patienterna. Reumatologin gör i år sitt tolfte införande av effektiva, potentiellt farliga och dyra läkemedel till stora patientgrupper.
Tack vare reumatologins kvalitetsregister och forskningen på detta kan vi visa att effekten av dessa läkemedel är i nivå med förväntningarna vid godkännandet, att de med rätt kunskap om förebyggande åtgärder kan användas på ett säkert sätt och att de är kostnadseffektiva. Följdaktligen har Socialstyrelsen rekommenderat en utökad användning [2].
Alla intressenter har en viktig roll i samverkan i reumatologins verkstad. Patienterna kan själva rapportera och sedan följa hur den egna hälsan kan förbättras [3], tack vare den strukturerade uppföljning som registrets mått kan användas till i realtid. Detta har gett patienten individuell kunskap som stöd för att använda sina läkemedel på rätt sätt, och för att rapportera effekter och biverkningar (Hälsomotorn, med patientengagemang i hälsostyrningen).
Läkaren har vid besöket kunnat se hur varje behandling har utfallit och kunnat optimera dess effekt över tid (se hur arbetet kan gå till, [4]). Kunskapsstödet möjliggör för läkaren att direkt, när vården bedrivs, förskriva på rätt indikation, följa upp behandlingsresultat samt rapportera biverkningar (Vårdmotorn med aktiv hälsostyrning).
Reumatologins kvalitetsmätningssystem blir svårare att översätta och tolka när individuella resultat ställs samman för stora patientgrupper i efterhand. Framgångarna med bättre behandling och bättre hälsoutfall redovisas i Reumatologiregistrets årsrapport samt i Öppna jämförelser [5], där tolkningen dock ständigt diskuteras internt. Svensk reumatologisk förening uppdaterar sina evidensbaserade behandlingsriktlinjer årligen [6], vilka visas i läkarens beslutsstöd [3, 4]. Analyser av registret har även rapporterats till Läkemedelsverket, Tandvårds- och läkemedelsförmånsverket och via läkemedelsföretagen till den europeiska läkemedelsmyndigheten som stöd i dessas arbete med uppföljningen av de nya läkemedlen (Evidensmotorn med checklista, uppföljning av praxis och uppföljning av resultat).
Den snabbaste utvecklingen sker dock nu i områden där allt fler patienter aktivt engagerar sig i sin egen hälsa. En patient med en kronisk sjukdom som kontrolleras av vården livet ut har knappast mer än två timmars kontakt med vården per år jämfört med de 8 700 timmar som året för övrigt består av [7]. Internationellt är Patients Like Me det ledande exemplet [8, 9] där alla med någon av de aktuella sjukdomarna kan vara med och systematiskt föra in data och följa upp sin egen effekt av behandlingen och jämföra med andra (178 000 medlemmar). Analogin med kvalitetsregister är slående, men Patients Like Me har ingen koppling till patientens läkare.
Vårdens samverkan med patienterna kan bli avgörande för om den resurs som patienterna utgör, deras drivkraft [7, 8], stora antal och relativt mycket mer tid, kommer att kunna bli till ömsesidig nytta. Alla är vi patienter – bara ibland eller hela livet, och har således ett gemensamt intresse av att utforska potentialen i kvalitetsregister som en nationellt gemensam och unik resurs för att hitta nya vägar till en bättre hälsa.