Sammanfattat
Möjligheten att nå vuxen ålder med ett medfött hjärtfel har ökat kraftigt under andra hälften av 1900-talet, främst tack vare den medicintekniska utvecklingen.
Nya diagnostiska metoder innebär idag att de flesta medfödda hjärtfel kan kartläggas fullständigt med icke-invasiva metoder och utan obehag eller risker för barnet. Många hjärtfel diagnostiseras redan före födelsen, vilket ger möjlighet till tidigt avbrytande av graviditeten eller ett förberett omhändertagande vid födelsen.
Förutom behandling med hjärtkirurgi och kateterburna interventioner har upptäckter, tex av prostaglandinerna, givit nya farmakologiska behandlingsmöjligheter som starkt bidragit till de förbättrade resultaten.
I utvecklingen av barnhjärtsjukvården har svenska läkare och forskare bidragit med i många fall banbrytande insatser.
Utmaningen för framtiden är att bättre tillvarata de allt fler överlevande hjärtsjuka barnens möjligheter till utveckling och till ett bra liv som vuxna.
Medfödda hjärtfel har sedan 1930-talet varit den vanligaste orsaken till död i nyföddhetsperioden hos fullgångna barn i Sverige. Andra barn växte upp med cyanotiska hjärtfel, morbus caeruleus, tex Fallots tetrad, eller med kronisk hjärtsvikt som ledde till pulmonell hypertension, sk Eisenmengers syndrom, med svår cyanos och död i tidig vuxen ålder. Diagnostiken gjordes med enkla kliniska metoder och med stor osäkerhet, och ofta fick man inte fullständig diagnos förrän vid obduktionen. Under andra hälften av 1900-talet har framför allt den medicintekniska utvecklingen inneburit dramatiskt förbättrade möjligheter att tidigt och med stor precision kunna diagnostisera de medfödda hjärtfelen och dess olika kombinationer. Den förbättrade diagnostiken möjliggjorde lyckade behandlingar av medfödda hjärtfel, i första hand med hjärtkirurgi. I den fantastiska utveckling som skett inom diagnostik, behandling och uppföljning av barn med medfödda hjärtfel har svenska läkare haft en viktig roll och i många fall varit föregångare och förebilder internationellt.
En sammanfattning av barnkardiologins utveckling kan därför väl beskrivas med svenska barnkardiologers och andra läkares och forskares insatser, som i så hög grad bidragit till de starkt förbättrade resultaten för barn, ungdomar och numera även många vuxna med medfödda hjärtfel.
Diagnostiska metoder
Elektrokardiogram och senare fonokardiogram började användas under 1930-talet av barnläkaren Edgar Mannheimer (1904–1965) för diagnostik av medfödda hjärtfel. Han standardiserade metoderna och kunde 1940 försvara sin doktorsavhandling »Calibrated phonocardiography and electro-cardiography. A clinical study of normal children and children with congenital heart disease«. Typiska registreringar av blåsljud vid tex öppetstående ductus arteriosus var diagnostiska och möjliggjorde beslut om operation.
Svenska banbrytare
Edgar Mannheimer, som internationellt accepterats som den europeiska barnkardiologins fader, kom tidigt i kontakt med den angiokardiografiska tekniken (»fluoroscopy«) som börjat användas i USA. I Sverige hade Johan Karnell och Gunnar Jönsson redan med angiografi framställt coarctatio aortae och öppetstående ductus, och nu fortsatte man att använda intrakardiella kontrastinjektioner för diagnostik av andra medfödda hjärtfel. En internationellt mycket framgångsrik grupp med Edgar Mannheimer, Ulf Rudhe, Sven Roland Kjellberg och Bengt Jonsson kartlade de flesta medfödda hjärtfelen med angiokardiografisk teknik, beskrev hemodynamiken och även den bakomliggande embryologin. De kunde 1955 publicera den klassiska läroboken »Diagnosis of congenital heart disease. A clinical and technical study by the Cardiologic Team of the Pediatric Clinic, Karolinska Hospital, Stockholm«. Gruppen kring Mannheimer och den barnhjärtkirurgi som utvecklades i Stockholm efter Clarence Crafoords första operation av coarctatio aortae 1944 [1] blev under 1950-talet ett internationellt centrum till vilket många kardiologer, toraxkirurger, radiologer och barnläkare kom från avlägsna länder för att få sin utbildning i diagnostik och behandling av medfödda hjärtfel.
En annan internationellt framgångsrik grupp skapades samtidigt kring John Lind och Carl Wigelius, som med hjälp av angiokardiografi på foster kunde utvidga kunskaperna om den fetala cirkulationen [2]. Intresset för perinatal cirkulation fördes vidare till yngre generationer av barnkardiologer och neonatologer av bla Göran Wallgren och Petter Karlberg, som utvecklade nya undersökningsmetoder och genomförde neonatala hemodynamiska mätningar [3].
Under hela det dynamiska 1950-talet och fram till början av 1980-talet var det hjärtkateterisering med angiokardiografi som användes för att kartlägga medfödda hjärtfel. Elektrokardiogram, fonokardiogram och slätröntgen var kompletterande metoder. Som underläkare på »Barnkardiologen« fick man snabbt stor erfarenhet av friläggningar, kateterisering av navelkärl och så småningom av den perkutana punktionstekniken, som introducerades av Sven Ivar Seldinger och som snabbt ersatte den suprasternala punktionstekniken som Stig Radner använt. Beredskap fanns hos hela kateteriseringsteamet dygnet runt. Många nyfödda barn med cyanos till följd av neonatal lungsjukdom, men utan hjärtfel, blev hjärtkateteriserade för att utesluta cyanotiska hjärtfel. Lokalbedövning och sk lytisk cocktail gav inte alltid tillfredsställande sedering, och jämfört med dagens teknik och metoder var det ibland en ganska obehaglig undersökning för de små barnen. Idag används hjärtkateterisering på barn med medfödda hjärtfel sällan i diagnostiskt syfte, men allt oftare för kateterburna kardiovaskulära interventioner, och under narkos med kvalificerad barnanestesiologisk övervakning. Den angiokardiografiska tekniken kom att helt dominera som diagnostisk metod vid medfödda hjärtfel ända fram till ultraljudets genombrott.
Angiografin efterträddes av ultraljudstekniken
Ultraljudstekniken för diagnostik av medfödda hjärtfel började med Inge Edlers och Hellmuth Hertz upptäckt 1954 [4]. Barnkardiologen Nils-Rune Lundström förstod tidigt metodens potential för barn med medfödda hjärtfel, utvecklade metoden och introducerade den i klinisk barnkardiologisk verksamhet och forskning [5]. Under 1980-talet utvecklades den 2-dimensionella sektorbilden, och dopplermetoder tillkom. De ekokardiografiska maskinerna fick kraftfullare datorer och avancerade beräkningsprogram, och givarna anpassades för undersökning av barn i alla storlekar och åldrar. Idag används även invasivt ultraljud, transesofagealt och intravaskulärt, för diagnostik av vissa medfödda hjärtfel och andra hjärt–kärlsjukdomar. Ekokardiografin, med sina olika dopplermetoder, är idag den helt dominerande undersökningsmetoden vid medfödda och förvärvade hjärtfel i alla åldrar. Undersökningen är säker och fri från obehag för barnen. Snabbt kan man skilja på cyanos till följd av lungsjukdom och cyanotiska hjärtfel. Föräldrarna kan tidigt få klara besked om sitt barns hjärtfel. Palliativa åtgärder och medicinering kan sättas in tidigt, och hjärtkirurgerna kan få en mycket detaljerad och oftast fullständig beskrivning av hjärtfelet. Tack vare den tidiga, säkra diagnostiken är barnen idag i ett mycket bättre skick vid operationen än tidigare. Hemodynamiska mätningar med ultraljud används också för att bedöma behandlingsresultaten och följa förändringar under uppväxten. Barnkardiologernas kunskaper om hemodynamik och de ekokardiografiska teknikerna har gjort oss till ovärderliga samarbetspartner i all form av intensivvård och även intraoperativt vid hjärtkirurgi. Barnkardiologen av idag klarar sig ganska långt utan ett stetoskop men inte utan sin ekokardiografiska maskin!
DT och MR nya värdefulla komplement
De redan från början så viktiga radiologerna i teamen kring barn med medfödda hjärtfel har utvecklat nya metoder, som radiologisk datortomografi (DT) och givetvis den fantastiska icke-joniserande metoden magnetisk resonansundersökning (MR). DT-tekniken ger idag möjlighet till korta undersökningstider av barn i ingen eller lätt sedering. DT används vid utredning av vissa medfödda hjärtfel, särskilt kärlmissbildningar. Metoden begränsas dock av att barnen exponeras för stråldoser vars långsiktiga effekt på deras hälsa är oklar.
MR har kommit som ett mycket värdefullt komplement till ekokardiografin och tillsammans nästan helt ersatt behovet av hjärtkateterisering med angiokardiografi. De flesta medfödda hjärtfel kan kartläggas fullständigt morfologiskt med MR-undersökning samtidigt som man kan göra hemodynamiska mätningar av flöden, gradienter, myokardfunktion mm. Begränsningar med MR-metoden på barn med medfödda hjärtfel är att den är dyr och tar lång tid att utföra. Att ta fram de bästa bildplanen och att göra flerdimensionella rekonstruktioner tar lång tid. Barn under skolåldern behöver vara sövda för att ligga stilla, och barn med magnetiska implantat, tex pacemaker, kan inte undersökas med MR. Allt snabbare datorer i MR-utrustningarna väntas i framtiden göra det möjligt att i realtid genomföra invasiva undersökningar och interventioner i MR-genomlysning. Om, och när, så blir möjligt kan barnkardiologen överge den radiologiska joniserande strålningen som använts sedan 1940-talet vid diagnostisk hjärtkateterisering.
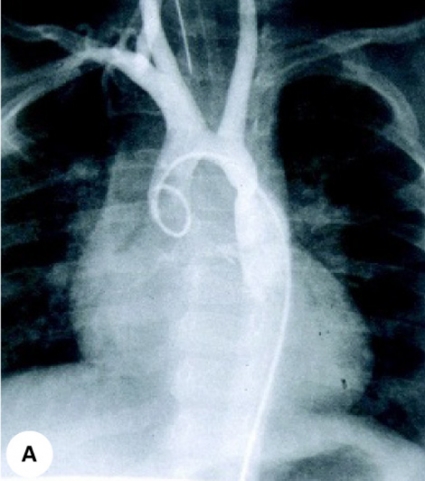
Figur 1 visar det medfödda hjärtfelet coarctatio aortae, framställt med angiokardiografi, ekokardiografi och MR.
Behandling av medfödda hjärtfel
Sedan Clarence Crafoord utfört den första operationen av coarctatio aortae 1944 [1] utvecklades barnhjärtkirurgin snabbt, särskilt efter det att hjärt–lungmaskinen introducerades. Även inom barnhjärtkirurgin har Sverige varit bland de främsta i världen under många år, vilket framgår av artikeln om hjärtkirurgi.
Interventionell behandling av medfödda hjärtfel har kommit att delvis ersätta hjärtkirurgi vid vissa hjärtfel men används annars ofta som ett komplement. Idag utgörs merparten av barnkardiologens hjärtkateteriseringar av interventioner.
Framsteg inom den farmakologiska behandlingen
Den farmakologiska behandlingen av medfödda hjärtfel har huvudsakligen följt den vid behandling av förvärvad hjärtsjukdom hos vuxna. Digitalis och diuretika har kompletterats med afterload-reducerare, betablockerare, kalciumblockerare och nya potenta inotropa läkemedel vid svår hjärtsvikt. Sune Bergströms och Bengt Samuelssons forskning kring prostaglandinerna [6] ledde under 1970-talet fram till upptäckten av att ductus arteriosus med hjälp av prostaglandininfusion kunde hållas öppen hos nyfödda barn med sk duktusberoende medfött hjärtfel [7]. Detta gav oss möjlighet att lindra cyanos vid bla transposition och pulmonalisatresi samt häva acidos och cirkulatorisk chock vid grav coarktation, hypoplastiskt vänsterkammarsyndrom mfl. Dessutom kunde barnkardiologen skjuta på den tidigare så vanliga nattliga diagnostiska eller interventionella hjärtkateteriseringen till den arbetsmiljömässigt bättre, ljusare tiden av dygnet. Prostaglandinbehandling för att öppna ductus arteriosus hos nyfödda barn med medfött hjärtfel är det viktigaste farmakologiska framsteget inom barnkardiologin och har haft stor betydelse för bättre operativa resultat och överlevnad. Även för slutning av ductus arteriosus hos underburna nyfödda barn utnyttjar man denna mekanism när man ger prostaglandinsynteshämmare, tex ibuprofen. Bland andra farmakologiska framsteg som förbättrat för hjärtsjuka barn kan nämnas adenosin för att bryta supraventrikulär takykardi.
Implanterbar pacemaker fick stor betydelse
Rune Elmqvists konstruktion av den implanterbara pacemakern fick stor betydelse också för barn med medfödda hjärtfel som drabbats av postoperativt AV-block III, vilket särskilt tidigare var vanligt. Magnus Michaelsson samlade och följde ett unikt barnmaterial med medfödda AV-block III till vuxen ålder och kunde visa vikten av tidig pacemakerbehandling för att minska risken för plötslig död [8]. Idag kan AV-block I–II diagnostiseras med fosterekokardiografi redan innan det övergått i ett AV-block III med bradykardi och risk för hjärtsvikt och död hos fostret [9]. Man prövar nu möjligheterna att farmakologiskt behandla kvinnan och fostret för att förhindra retledningsskadan.
Sammantaget har utvecklingen inneburit dramatiskt förbättrad överlevnad och livskvalitet för många barn med medfödda hjärtfel. Allt färre barn betraktas som inoperabla enbart på grund av sina hjärtfel. En allt större grupp barn överlever och växer upp med pallierade hjärtfel som kräver kvalificerad uppföljning och nya operationer, transplantation och andra behandlingar i ung vuxen ålder. Tabell I visar den förbättrade överlevnaden till 20 års ålder för några typer av hjärtfel beroende på när barnet föddes och vilken utredning och behandling som då stod till buds.
Uppföljning
Sverige hade tidigt bra register över barn med medfödda hjärtfel, och de flesta barnen opererades och följdes under hela uppväxten av barnkardiologer på landets fyra universitetskliniker.
Lars-Erik Carlgren, en av Edgar Mannheimers elever, kunde redan 1959 publicera uppgifter om incidensen av medfödda hjärtfel i Göteborg [11]. De första uppgifterna om en incidens av medfödda hjärtfel på ca 0,8 procent av alla levande födda barn står sig fortfarande mycket väl. Trots dagens lättillgängliga och mycket tillförlitliga ekokardiografiska tekniker ligger fortfarande incidensen på knappt 1 procent och är densamma i de flesta länders populationsstudier, om man bortser från små, betydelselösa klaffläckage, öppetstående foramen ovale, minimala duktusläckage, bikuspida aortaklaffar och små kammarseptumdefekter som sluter sig spontant i neonatalperioden. Bengt Källén mfl [12] utvecklade svenska missbildningsregister som medgav verklig långtidsuppföljning av nationella material. Tack vare dessa och andra lokala register har Sverige fått en unik möjlighet till epidemiologisk forskning. En aktuell svensk nationell studie över långtidsöverlevnad hos barn med atrioventrikulär septumdefekt [13] som rönt stort internationellt intresse visas i Figur 2.
Svenskt pionjärarbete angående ärftligheten
Ett annat område som tidigt fångade barnkardiologen Per Zetterqvists intresse var ärftligheten vid några av de vanligaste hjärtfelen [14]. Hans pionjärarbeten citeras fortfarande i modern barnkardiologisk, epidemiologisk och genetisk litteratur. Den moderna kliniska genetiken har senare kunnat bekräfta de kliniskt epidemiologiskt beräknade återupprepningsrisker som oftast ligger i intervallet 2–10 procent beroende på vilken hereditet som finns och vilken typ av hjärtfel det gäller. Idag sker en mycket snabb kunskapstillväxt när det gäller de bakomliggande genetiska substraten för hjärtmissbildningar. För vissa hjärtfel, bla Fallots tetrad, rapporteras bakomliggande genetiska defekter och skador i upp till 50 procent av fallen. Detta får givetvis en stor betydelse i riskbedömningen och i den prenatala genetiska rådgivningen. Vid flera syndrom med hög frekvens av medfödda hjärtfel, tex DiGeorges (CATCH 22), Marfans, Noonans, Williams´ mfl har mutationerna kunnat kartläggas, och genetiska test har tagits i kliniskt bruk [15].
Identifiering av brister i barnens förmåga och utveckling
En viktig del i uppföljningen av barn med medfödda hjärtfel är att tidigt identifiera brister i barnens förmåga och utveckling. Många barn med medfödda hjärtfel är hjälpta av habiliterande insatser under uppväxten för att optimera deras funktioner inför livet som vuxna. Claes Thorén utvecklade arbetsprovet för att mäta barns fysiska prestationsförmåga [16], och Bengt Eriksson har studerat idrottande ungdomar och muskelmetabolism hos barn med hjärtfel [17]. Barn med hjärtfel tillåts idag betydligt högre grad av idrottslig aktivitet än förr, vilket givit en förbättrad livskvalitet för många barn och ungdomar.
Försämring av hjärtfunktionen under tillväxten
En ny grupp barn med medfödda hjärtfel som överlever barndomen är de som sammanfattningsvis kan kallas barn med enkammarcirkulation. De har olika komplexa, medfödda hjärtmissbildningar, där endera kammaren är gravt underutvecklad och inte kan rekonstrueras eller växa till. Exempel på detta är trikuspidalisatresi, mitralisatresi, hypoplastiskt
vänsterkammarsyndrom mfl. Stora framsteg har gjorts i resultaten vad gäller överlevnaden, och många av barnen har en ganska god livskvalitet, särskilt i unga år. Vi ser dock en successiv försämring av hjärtfunktionen under tillväxten. Hjärtfunktionen liksom livskvaliteten i vuxen ålder i denna grupp är mycket osäker, och goda framtida terapeutiska alternativ saknas fortfarande. Denna grupp, och de flesta andra som vuxit upp med medfödda hjärtfel, är i behov av en väl utbyggd, lättillgänglig och avancerad GUCH-verksamhet (grown-up congenital heart disease).
Fosterkardiologi
Den allt bättre ekokardiografiska tekniken gav möjligheter till fetal diagnostik av missbildningar redan i början av 1980-talet. Björn Bjarke [18] var en av dem som tidigt förstod metodens möjligheter, men detektionsgraden och precisionen var till en början mycket låg.
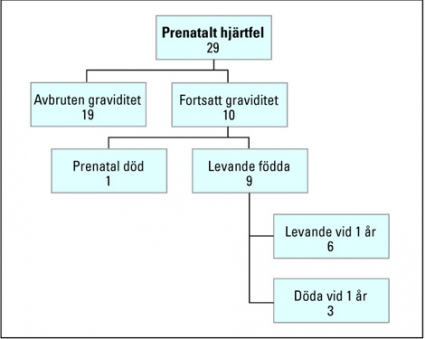
När så mödrahälsovårdens barnmorskor och obstetrikerna fick allt bättre ultraljudsmaskiner började man upptäcka avvikelser i fosterhjärtats morfologi vid tillväxtbedömningar och allmän missbildningsdiagnostik. Denna utveckling framtvingade att barnkardiologerna skaffade sig specialkunskaper i fosterkardiologi för att kunna göra morfologisk diagnostik redan i 18:e graviditetsveckan med hög validitet för att föräldrarna skulle kunna ta beslut om fortsatt graviditet. Antalet, och andelen, prenatalt upptäckta hjärtfel har ökat för varje år. I Stockholm upptäcktes år 2003 29 foster med hjärtmissbildningar av vilka minst 11 bedömdes ha någon form av sk enkammarhjärta. 8 av fostren hade också extrakardiella missbildningar inklusive 4 foster med kromosomfel. Figur 3 visar utfallet och hur endast 6 av barnen fortfarande lever efter 1 år.
Antalet barn födda med hjärtfel minskar
I vissa fall har den prenatala diagnostiken lett till att det neonatala omhändertagandet har kunnat förberedas och optimeras för ett bättre resultat. Den ökande andelen prenatalt diagnostiserade svåra hjärtfel och de blivande föräldrarnas beslut att avbryta graviditeten har lett till att antalet födda barn med dessa hjärtfel har minskat. Vi är övertygade om att denna utveckling kommer att fortsätta och spridas över landet i takt med ökande kunskaper hos barnmorskor och obstetriker, och krav kommer att ställas på fler utbildade fosterkardiologer. För att upprätthålla och förbättra de kirurgiska resultaten vid ett minskande underlag kan en fortsatt koncentration till endast ett nationellt opererande centrum eller samarbete med närliggande internationella centrum bli nödvändigt.
Dödligheten i medfödda hjärtfel har sjunkit
Under de senaste 50 åren har dödligheten under barnaåren i medfödda hjärtfel sjunkit kontinuerligt och är nu i många fall obetydligt högre än hos hjärtfriska barn. Den stora framtida utmaningen inom barnkardiologin blir att fokusera på livskvalitet och att optimera barnens förutsättningar för ett bra liv som vuxna. Tidigare identifiering av bristande fysisk och psykisk utveckling måste leda till bättre habiliterande insatser. De vetenskapliga underlagen för olika habiliterande behandlingar måste tas fram. Anpassad skolgång och utbildning måste följas av motsvarande arbetslivsmöjligheter. Bland de medicinska komplikationer som kan förväntas öka med längre livslängd vid medfödda hjärtfel finns arytmier, tromboemboliska komplikationer och andra extrakardiella organproblem till följd av de förhöjda systemvenösa tryck som enkammarcirkulationen innebär.
Barnkardiologin har länge varit en svensk angelägenhet och kommer att fortsätta vara så i en spännande kombination av modern medicinsk teknik, genetik–epidemiologi, fostermedicin, avancerad interventionell och kirurgisk behandling, intensivvård och sist men inte minst en specialitet där helhetssynen på det hjärtsjuka barnet och dess familj är nödvändig för fortsatt framgångsrik utveckling.
*
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.