Sammanfattat
Patienter med ikterus tas om hand av flera olika specialister: allmänna invärtesmedicinare, kirurger, infektionsläkare, intensivvårdsläkare och gastroenterologer.
Överutnyttjande av radiologiska metoder har påvisats för patienter med ikterus inlagda på sjukhus i Sverige. Troligen beror detta på bristande erfarenheter av att tolka leverprov vid hepatocellulär ikterus.
Två fall av hepatocellulär skada illustrerar följderna av försenad diagnostik och utebliven behandling tidigt i förloppet vid autoimmun hepatit. Det ena fallet utvecklades till svår leversvikt, det andra fallet till betydande ikterus.
Ikterus är ett viktigt kliniskt problem som handläggs av både internister och kirurger. Förr delades ikterus upp i medicinsk och kirurgisk ikterus, beroende på förekomst eller avsaknad av gallvägsobstruktion. Man har gått ifrån denna terminologi, eftersom patienter med obstruktiv ikterus numera tas om hand av terapeutiska endoskopister, som ofta är gastroenterologer, och vissa patienter med »medicinsk ikterus« behandlas av levertransplantationskirurger.
Ifrågasatt remitteringstradition
Det har nyligen rapporterats att 30 procent av patienter med svår ikterus i Wales remitterades till kirurgklinik och endast 4 procent opererades, varför denna remitteringstradition har ifrågasatts [1]. Vi har nyligen undersökt etiologi, utredning och behandling av patienter med svår ikterus (bilirubin ≥100 µmol/l) i Göteborg [2]. Malignitet i lever och gallvägar, alkoholleversjukdom samt koledokuskonkrement var de vanligaste orsakerna till ikterus i denna svenska studie [2].
Till skillnad från resultaten i den senast publicerade artikeln från Skandinavien om orsaker till ikterus, som visade att i ett danskt material från slutet av 1970-talet var i ca 20 procent av fallen viral hepatit orsak till ikterus [3], orsakade viral hepatit endast 3 procent av ikterusfallen i vår studie [2]. Viral hepatit verkar numera vara en ovanlig orsak till ikterus i Sverige.
Radiologiska tekniker överutnyttjas
Vi fann även att patienter med hepatocellulär typ av ikterus, som utgjorde ungefär en tredjedel av patienterna [2], hade dominerande stegring av transaminaser men normal eller mycket lindrig stegring av ALP, dvs ett »hepatitliknade« mönster. Dessa patienter undersöktes i alldeles för stor utsträckning med olika avbildningstekniker (ultraljud, DT eller MR). Sammanlagt 75 procent av patienterna med betydligt mer uttalad stegring av ASAT/ALAT än av ALP undersöktes med sådan teknik. Exempelvis hade fem av sex patienter med viral hepatit undersökts med DT eller ultraljud av levern.
Nyligen har två fall av typisk hepatocellulär skada visat på ett överutnyttjande av radiologiska metoder. Försenad diagnostik ledde i det ena fallet till livshotande leversvikt, som nödvändiggjorde levertransplantation.
Fall 1
En 62-årig patient remitterades akut till Sahlgrenska Universitetssjukhuset i slutet på september 2004 på grund av leversvikt och med frågeställning levertransplantation.
Bakgrunden var denna. I samband med hälsoundersökning i maj 2004 upptäcktes avvikande leverstatus: ALAT 2,1 µkat/l (normalt 0,6) och ASAT 1,4 µkat/l (normalt 0,6). Vid förnyad kontroll i juni upplevde patienten försämrat allmäntillstånd och tillkomst av kittfärgad avföring, mörk urin och smärtor i epigastriet. Patienten hade då ett ASAT på 30 µkat/l, ett ALAT på 32 µkat/l och ett GGT på 7,5 µkat/l (normalt 0,75).
Simvastatin sattes ut, och ultraljud av lever utfördes den 1 juli. Enligt svaret fanns misstanke om lätt intrahepatisk gallvägsvidgning, i övrigt var undersökningen normal. Det fanns dock något begränsad insyn i epigastriet, varför radiologen rekommenderade DT av pankreas–leverhilus.
Nytt leverstatus den 15 juli visade ALAT 18,6 µkat/l och ASAT 16,6 µkat/l. Varken bilirubin eller PK (INR) hade analyserats fram till denna tidpunkt. Patienten fick kallelse till DT av buk den 8 september (som var normal). Hon hade då försämrats och hade diarré, allmänt illamående och epigastralgier. På kirurgakuten remitterades patienten till medicinkliniken på ett länsdelssjukhus. I samband med inläggningen var ALAT 40 µkat/l, ASAT 60 µkat/l, ALP 4,8 µkat/l (normalt 0,6–1,8), bilirubin 211 µmol/l (normalt 3,4–21) och PK (INR) 2,9 (normalt 1,2).
Först vid detta tillfälle togs hepatitserologi, som var negativ. Vidare var ANA negativt, men antikroppar mot glatt muskulatur (SMA) var positiva i en titer på 1/100, serumelfores visade uttalad IgG-stegring, och S-albumin var 24 g/l (normalt 36–48). Patienten var inneliggande 9–13 september och genomgick då en leverbiopsi. I väntan på svar skrevs hon ut. Vid utskrivningen hade bilirubin stigit till 358, PK var 2,7 (patienten hade dock fått flera enheter plasma), ASAT 53 µkat/l, ALAT 31 µkat/l och ALP 5,6 µkat/l.
Under tiden i hemmet försämrades patienten, hon blev illamående, kräktes och fick klåda. Hennes bukomfång ökade successivt, och hon var påtagligt trött och tagen vid ankomsten till akuten de 20 september. Denna gång hade PK stigit till 3,1, medan ASAT (23 µkat/l) och ALAT (14 µkat/l) hade sjunkit. Leverbiopsi visade grava förändringar med utbredd fibros och tecken på cirrosomvandling. Mindre än hälften av vävnadsvolymen utgjordes av parenkym, och det förelåg en intensiv inflammation.
Behandling inleddes med kortison på grund av misstanke om autoimmun hepatit. Trots en viss initial nedgång i transaminaser och bilirubin noteras ingen förbättring av PK.
Den 27 september flyttades patienten över till ett universitetssjukhus. Hon var då mycket förvirrad och hade ett bilirubin på 400 µkat/l och stigande kreatinin. Hon flyttades nästa dag till Sahlgrenska Universitetssjukhuset. Hon var då intuberad och sattes upp på levertransplantationslistan samma dag. Patienten låg sederad i respirator på intensivvårdsavdelning i sju dagar.
På grund av djupt leverkoma och begynnande hepatorenalt syndrom inleddes behandling med MARS (molecular adsorbents recirculating system), sk leverdialys, i väntan på en ny lever. Patienten transplanterades den 5 oktober och kunde skrivas ut den 18 oktober i fysiskt gott skick.
Fall 2
En tidigare frisk 51-årig man sökte den 12 mars med några dagars anamnes på att han blivit gul. Omgivningen hade gjort honom uppmärksam på att huden var gul, och han hade själv noterat mörk urin och ljus avföring. Han hade inte haft några buksmärtor. Patienten sökte på en jourcentral, och buken palperades ua. Laboratorieprov visade S-bilirubin 160 µmol/l, ALP 12, 8 µkat/l, GGT 2,5 µkat/l, ALAT 28 µkat/l och ASAT 17 µkat/l. Hepatitserologi utföll negativt, och patienten remitterades till ERCP med misstanke »posthepatisk gallsten? malignitet?«
På endoskopiavdelningen ansåg inte den medicinske gastroenterolog som bedömde remissen att ERCP var indicerad utan remitterade patienten till hepatologisk bedömning.
Vid provtagning den 3 april hade patienten bilirubin 180 µkat/l, ALAT 17 µkat/l, ASAT 13 µkat/l, ALP 14 µkat/l och PK 1,2. Patienten tog inga läkemedel eller alternativa läkemedel. Vidare var ANA negativ, SMA positiv i en titer på 1/160, och IgG förhöjt till 19 g/l. Behandling inleddes med T Prednisolon 30 mg dagligen med nedtrappande dosering, och efter två månader var leverproven fullständigt normaliserade. Patienten har för närvarande T Prednisolon 5 mg 1 och T Imurel 50 mg 1 och mår bra.
Diskussion
Dessa fallbeskrivningar illustrerar viktiga överväganden för alla läkare som tar hand om patienter med ikterus. Etiologin till ikterus kan i de flesta fall identifieras [1, 2]. Med hjälp av anamnestiska uppgifter, vanlig kroppsundersökning och rutinblodprov kan man välja utredningsgång [4]. Ikterus där ALP-stegring och inte transaminasstegring dominerar, dvs kolestatisk ikterus, kan indikera biliär obstruktion även om intrahepatisk kolestas kan ge liknande förändringar i laboratorieprov. Vårdprogram för utredning av kolestatisk ikterus har definierats av American College of Radiology [5]. I detta konsensusdokument (www.acr.org) påpekas tydligt att radiologiska undersökningar är av diskutabelt värde vid hepatocellulär skada (»hepatitliknande«) [5].
Utredning till rimlig kostnad
Med tanke på mängden av olika komplicerade laboratorieundersökningar och avbildningstekniker är det viktigt att välja en rimlig utredningsgång för att minimera kostnaderna och patienternas obehag.
I början av 1980-talet fanns det stort intresse för att kvalitetssäkra utredningen vid ikterus [6]. På senare år verkar dock diagnostiken av ikterus inte vara mera kostnadseffektiv än tidigare [2]. Hos patienter med dominerande transaminasstegring är undersökning av levern med ultraljud eller DT sällan indicerad.
Erfarenhetsmässigt har dock nästan alla patienter som remitteras till gastroenterolog/hepatolog undersökts med någon eller båda av dessa tekniker dessförinnan. Självfallet kan det finnas patienter med hepatocellulär skada som måste undersökas med ultraljud av lever för att svara på specifika frågeställningar, tex för att utesluta ascites och undersöka blodflöde till och från levern (exempelvis vid misstanke på levervenstromboser). Vid minsta kliniska misstanke om obstruktiv ikterus (som regel med ALP-stegring) bör ultraljudsundersöking av lever och gallvägar genomföras. Vid patologiskt leverstatus med normalt ALP (eller diskret stegring av ALP) är det rimligt att rikta undersökningarna mot de differentialdiagnoser som finns vid hepatocellulär skada (se nedan).
Anamnes och serologi ger diagnos
Differentialdiagnoser vid svår hepatocellulär skada är framför allt virala hepatiter, autoimmun hepatit, alkoholleversjukdom (alcoholic foamy degeneration), toxisk leverskada (exempelvis svamp- eller paracetamolförgiftning), ischemisk leverskada, idiosynkratisk läkemedelsinducerad leverskada, leverskada till följd av sk hälsopreparat eller narkotika (ecstasy, amfetamin, kokain), jättecellshepatit, granulomatös hepatit etc [7-10]. Diagnostiken baseras i dessa fall på anamnestiska uppgifter och/eller serologiska undersökningar, såsom hepatitserologi, autoantikroppar, elfores samt analys av paracetamol i serum och narkotika i urin. Endast i undantagsfall får man hjälp på röntgenavdelningen att hitta orsakerna till dessa differentialdiagnoser.
I båda ovan beskrivna fall föreligger hepatocellulär skada. Tyvärr gjordes radiologiska undersökningar i första hand, och inga serologiska undersökningar utfördes initialt för att utesluta viral eller autoimmun hepatit.
Hos kvinnan som beskrivs i Fall 1 förelåg en uttalad transaminasstegring med ALAT och ASAT runt 30 µkat/l, dvs 50 gånger det övre normalvärdet. Frågeställningarna vid den ursprungliga ultraljudsundersökningen var gallsten och malignitet. Någon gång kan akut koledokushinder leda till uttalad transaminasstegring [7], men i dessa fall har patienten som regel akut insättande smärta från levertrakten.
De anamnestiska uppgifterna och det kliniska förloppet talade inte för en sådan förklaring hos denna patient. Analys av laboratorieprov och den kliniska bilden talade starkt för autoimmun hepatit.
Radiologisk undersökning får inte fördröja diagnostiken
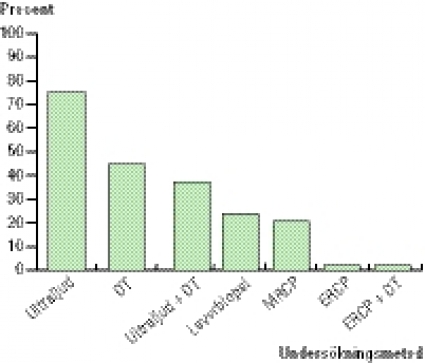
Vår genomgång av 173 patienter med ikterus inlagda på sjukhus i Göteborg, som visade ett överutnyttjande av radiologiska metoder vid utredning av hepatocellulär ikterus, tyder på att de ovan relaterade fallen inte på något sätt är undantagsfall (Figur 1) [2]. I studien använde vi en metod utvecklad för läkemedelsinducerad leverskada för att dela upp ikterustyp i kolestatisk (ALP>>ALAT), hepatocellulär (ALAT>>ALP) och »blandad«, dvs med likvärdig ALP- och ALAT-stegring [11]. I vår studie hade samtliga patienter med malign genes kolestatisk typ av ikterus [2]. Eftersom orsaken till hepatocellulär skada i regel inte är malignitet bör undvikande av radiologiska metoder inte fördröja diagnostiken av malignitet i lever och gallvägar.
Autoimmun hepatit ger klassisk leverpåverkan
Naturalförloppet vid autoimmun hepatit är relativt väl karakteriserat, eftersom studier där man jämfört placebo och kortison visat hög morbiditet och mortalitet bland placebobehandlade patienter [12]. En transaminasstegring 5–10 gånger det övre normalvärdet och en två gångers förhöjning av gammaglobulinvärdet (IgG) innebär utan behandling en mortalitet på 90 procent de närmaste tio åren [13]. Detta gäller dock inte patienter med autoimmun hepatit som debuterar med akut leversvikt [14]. Utan levertransplantation är mortaliteten hög för dessa patienter [14, 15].
I Fall 1 är det något oklart när patienten utvecklade leversvikt, eftersom varken bilirubin eller PK analyserades trots att patienten hade uttalad transaminasstegring! Det är naturligtvis svårt att veta om patienten hade svarat på kortison, vilket patienter med autoimmun hepatit gör i 90 procent av fallen [13]. Det får dock anses vara ytterst sannolikt att de fyra månadernas fördröjning till adekvat terapi var av avgörande deletär betydelse.
Fall 2 illustrerar den goda effekten av kortisonbehandling vid autoimmun hepatit. Även i detta fall fördröjdes dock korrekt diagnos och terapi av en remiss till ERCP. Sannolikt var det ALP-stegringen som ledde remitterande läkare på fel spår. Det måste här framhållas att även om patienten hade en stegring av ALP till drygt det dubbla övre referensvärdet var stegringen av transaminaser mångfaldigt mera uttalad. ERCP är alltid förenad med viss risk för akut pankreatit, som naturligtvis vid akut, svår hepatocellulär sjukdom kan innebära en livshotande komplikation.
Remiss tidigt till transplantation
I det första fallet utvecklade patienten livshotande leversvikt innan man kontaktade leverspecialist. Patienten hade svår koagulopati och en encefalopati grad 3 (av 4) innan hepatolog kontaktades. Detta scenario är tyvärr inte ovanligt men inte heller vanligare i Sverige än i andra länder [16]. I en färsk ledare i Journal of Hepatology diskuterar man hur sent patienter med svår leverpåverkan blir föremål för remiss till eller får telefonkontakt med hepatologavdelning eller levertransplantationsenhet [16]. Man påpekar att encefalopati bör anses vara ett sent tecken vid akut leversvikt, något som har påpekats tidigare [17].
Det förtjänar att upprepas att om svår koagulopati föreligger skall man inte vänta på encefalopati innan man tar kontakt med transplantationscentrum, eftersom prognosen försämras avsevärt vid svår encefalopati. Exempel på behandlingsbara tillstånd hos patienter med akut leversvikt är paracetamolförgiftning, herpes simplex-hepatit, Budd–Chiaris syndrom, hypoxisk hepatit, akut form av Wilsons sjukdom och fulminanta former av autoimmun hepatit. I sådana fall är det av största betydelse att göra en bedömning av patientens möjlighet att överleva utan transplantation.
I Fall 1 skrevs patienten ut till hemmet med svår leversvikt i väntan på diagnos. Det gäller vid svår leversvikt, som vid andra livshotande tillstånd, att diagnostiken aldrig får försena insättande av potentiellt livräddande åtgärder trots avsaknad av säker diagnos.
Medicinsk gastroenterolog bör involveras
Sammanfattningsvis visar dessa fallbeskrivningar och vår nyligen rapporterade studie från Göteborg att utredning av ikterus inte alltid bedrivs kostnadseffektivt och i enlighet med medicinska riktlinjer. Troligen beror detta på att en heterogen grupp av läkare med varierande klinisk träning och bakgrund tar hand om dessa patienter. Kolleger som stöter på dessa patienter bör utbildas bättre i hur man tolkar lever-/gallstatus.
De ovan refererade fallen talar för att specialiserade enheter skall utreda patienter med ikterus, och de enda specialister som får träning i att ta hand om oselekterade patienter med ikterus är medicinska gastroenterologer. Dessa specialister bör därför vara involverade tidigt vid utredning av patienter med oklar ikterus. Läkare som kommer i kontakt med patienter med svår koagulopati bör tidigt ta kontakt med hepatolog eller ett levertransplantationscentrum.
*
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.