Sammanfattat
Lymfödem är ett kroniskt sjukdomstillstånd som påverkar individens livstillfredsställelse och arbetsförmåga.
Basen för all lymfödembehandling är ständig kompression, och behandlingen ska vara kontinuerlig.
Patienterna bör bedömas och behandlas av ett multiprofessionellt team.
Konservativ behandling innebär adekvat information till patienten, förebyggande åtgärder, kompression med strumpa och vid behov kombinerad fysikalisk ödemterapi eller kontrollerad kompressionsbehandling.
Rehabiliteringsinsatserna beaktar även individens psykosociala behov.
Kirurgi är aktuell endast när konservativa metoder inte haft avsedd effekt.
Omkring 10 miljoner människor beräknas ha lymfödem till följd av behandling av bröstcancer och cancer i bäckenregionen eller efter återkommande infektioner, skador och kärlkirurgi. I hela världen beräknas omkring 90 miljoner människor ha lymfödem efter parasitinfektion [1-4]. Riksplaneringsgruppen mot lymfödem utgav 2003 på initiativ av Cancerfonden ett nationellt vårdprogram med riktlinjer för lymfödembehandling (www.lymfödem.nu).
Lymfödem kan indelas dels i primära och sekundära, dels i olika stadier beroende på graden av förändringar i vävnaden. Primära lymfödem är medfödda och uppkommer på grund av nedsatt funktion i lymfsystemet, tex vid Milroys sjukdom och lymphoedema praecox som debuterar i tonåren. Om symtom uppträder först i medelåldern talar man om lymphoedema tarda. Sekundära lymfödem kan uppstå efter behandling av cancer, vanligen bröstcancer, där upp till 40 procent av patienterna drabbas av armlymfödem efter axillutrymning och strålbehandling. Kirurgisk behandling och/eller strålbehandling av gynekologisk cancer, prostatacancer, huvud–halscancer och malignt lymfom kan medföra sekundärt lymfödem, likaså komplikationer efter trauma eller andra kirurgiska ingrepp, tex efter exstirpation av lymfkörtlar, lipektomi, ljumskbråck och kärlkirurgi.
Nya operationstekniker har tillkommit som minskar det kirurgiska ingreppet, t ex sentinel node-tekniken i axillen vid bröstcancer. Patienter med metastaser kommer emellertid även i framtiden att opereras med axillarutrymning, ibland åtföljd av strålning. Målet är att ett lymfödem ska upptäckas tidigt och behandlas innan det övergår till fettbildning och fibrotisering, som kräver kirurgisk intervention vid uttalad svullnad.
Lymfödemforskningen koncentrerar sig på att finna de genetiska orsakerna till primära lymfödem och syndrom där lymfödem ingår som en komponent. Ett viktigt forskningsområde är att klarlägga mekanismerna bakom fettvävsnybildningen hos patienter med kroniska lymfödem.
Volymökning och vätskeansamling
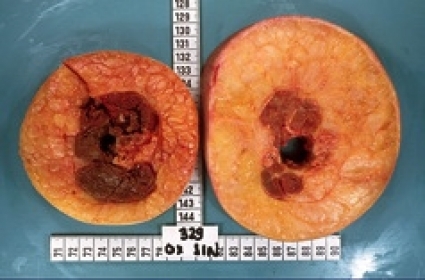
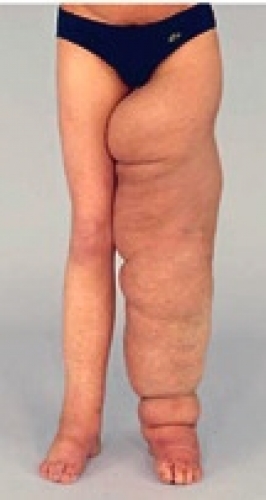
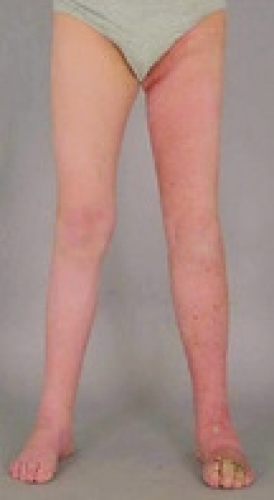
Ödem definieras som en volymökning i en kroppsdel beroende på vätskeansamling i interstitialrummet och är ett symtom och ingen diagnos. Ett lymfödem orsakas av bristande transportkapacitet i lymfsystemet orsakad av sjukdom, missbildning, trauma eller tidigare given behandling (t ex kirurgi, strålbehandling). Detta kan leda till ansamling av lymfa i interstitiet med sekundära förändringar i vävnaden. I motsats till andra typer av ödem såsom kardiellt ödem är det kroniska lymfödemet rikt på fettväv (Figur 1). Tidigare var den allmänna uppfattningen att svullnaden endast utgjordes av vätska. Nyligen har man visat att det sker en fettvävsnybildning, som sannolikt stimuleras av den minskade eller upphävda lymfcirkulationen [5-12]. Det är fettvolymsökningen som gör det kroniska lymfödemet svårbehandlat eftersom det inte svarar på kompression.
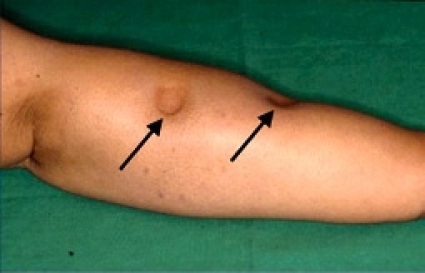
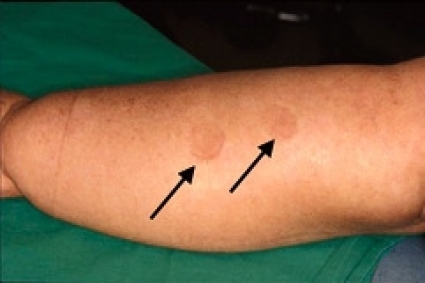
Kompressionsbehandling i form av kombinerad fysikalisk ödemterapi (KFÖ) eller kontrollerad kompressionsbehandling (KKB) och rehabiliteringsinsatser ges för att motverka ett förvärrat stadium av svullnaden och för att förebygga fettvävsnybildning. Svullnaden diagnostiseras med pitting-test. Pitting innebär att man vid tryck med fingret på en ödematös vävnad får en grop, som orsakas av att vätskan trycks ut i omgivningen. Enklast görs detta genom att trycka så hårt som patienten tolererar med fingret mot vävnaden under 60 sekunder. Svullnad som domineras av fettväv och/eller fibros uppvisar ingen eller minimal pitting, medan svullnad orsakad av ödem (vätska) uppvisar tydlig pitting. Som normalvariant kan man acceptera 4–5 millimeters pitting på underbenet mot dagens slut om inte muskelpumpen aktiverats, som vid sittande eller stående arbete. Minskning av pitting talar för att behandlingen varit effektiv, och målet är att pitting helt ska försvinna (Figur 2).
Rehabilitering och konservativ behandling
Konservativ behandling är enligt de normer som International Society of Lymphology (ISL) fastslagit 2001 KFÖ. Den innebär kompressionsbehandling i form av bandagering, manuellt lymfdränage och hudvård samt rådgivning, egenvård, rörelseövningar och uppföljning. Patienten bör erbjudas behandling av ett multiprofessionellt rehabiliteringsteam, som består av arbetsterapeut, kurator, lymfterapeut, psykolog, sjukgymnast, sjuksköterska och läkare.
Tillgången till rehabilitering för patienter med lymfödem varierar i landet, och rehabiliteringen sker i varierande grad på onkologiska, kirurgiska eller rehabiliteringskliniker inom landstingen.
Lymfödemverksamheterna vid Röda Korsets sjukhus i Stockholm och Mösseberg Rehabiliteringscenter i Falköping har en lång tradition av att behandla patienter med lymfödem. Verksamheterna är teambaserade och leds av läkare (specialister i rehabiliteringsmedicin). Ett multiprofessionellt rehabiliteringsteam, bestående av arbetsterapeuter (12), kurator, lymfterapeuter, sjukgymnaster (13), sjuksköterska och undersköterskor, arbetar tillsammans med rehabilitering av dessa patienter enligt KFÖ. Vid båda enheterna finns också psykiater, psykolog, samtalsterapeut, dietist och diakon/präst kopplade till teamet [14, 15]. Med individuellt anpassade rehabiliteringsinsatser är målsättningen att förbättra patientens bemästringsstrategier (coping) [16].
De diagnoser som behandlas är primära och sekundära lymfödem. Bedömning sker utifrån remiss eller specialistvårdsremiss av rehabiliteringsläkare. Patienten kallas för bedömning, och lämplig behandlingsnivå bestäms. Behandlingen sker polikliniskt eller i sluten vård utifrån patientens behov.
Den polikliniska behandlingen startar med utprovning av kompressionsstrumpa tillsammans med rådgivning och information om egenvård eller lymfödemskola. Studier som utvärderar lymfödemskolans resultat pågår för närvarande.
Det är viktigt att patienten aktivt deltar i vården och förstår innebörden av hur viktig egenvård är, med bla kompressionsbehandling med strumpa, för att uppnå ett bra långtidsresultat.
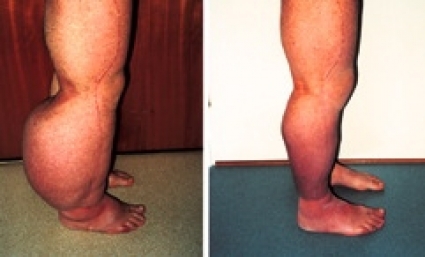
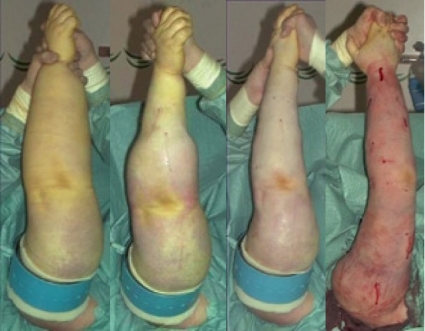
Patienter som inte blivit hjälpta av kompressionsbehandling och som har kvarstående funktionsnedsättning behandlas med valda delar av KFÖ. Patienter med större lymfödem behöver ofta en intensiv behandlingsperiod under 2–3 veckor eller mer (Figur 3). Den svullna kroppsdelen är bandagerad hela dygnet, och patienten inhämtar såväl teoretisk som praktisk kunskap om bandagering. Behandlingsperioden avslutas med utprovning av måttbeställda kompressionsstrumpor.
Uppföljande regelbundna polikliniska kontroller är nödvändiga för att ta reda på hur länge kompressionsstrumpornas effekt varar innan svullnaden återkommer. Vid kontrollerna analyseras om extremiteten ökat i volym, vilket kan bero på faktorer som kraftig svullnadstendens, hög belastning, dålig ordinationsföljsamhet (compliance), att man förskrivit för få kompressionsstrumpor eller att elasticiteten i strumporna minskat på grund av slitage och ålder. Vid kontrollerna tar man reda på hur många strumpor som behövs för att hålla tillbaka ödemet. Man förskriver sedan regelbundet det antal strumpor som patienten behöver. Ibland kan det bli aktuellt med en ny behandlingsperiod med valda delar av KFÖ.
Lymfödembehandlingen bör påbörjas så tidigt som möjligt för att minska symtomen och förebygga försämring. Patienter med nydebuterat lymfödem bedöms ha särskilt stort behov av en intensiv behandlingsperiod med KFÖ. Tyngdpunkten bör då också läggas på utbildning i lymfsystemets anatomi och funktion samt egenvård och hudvård. Även anhöriga informeras och utbildas.
Bröstcanceropererade kvinnor med lymfödem kan ha svårt att anpassa sig till den nya livssituationen efter behandlingen. De kan därför vara i behov av stöd för att bättre fungera i hemmet med vardagssysslor, på arbetet och i samband med fritidsaktiviteter [15, 16]. Två veckors utvärderad onkologisk rehabilitering med lymfskola och tillgång till komplett multiprofessionellt rehabiliteringsteam kan förbättra individens funktionsförmåga långsiktigt [17, 18]. Tilldelning och utvärdering av gemensamma sjukvårdsresurser är angelägen för denna patientgrupp, likaså en vårdkedja där de initiala insatserna sker polikliniskt i nära samverkan med primär- och sjukhusvården. Där kan de svårare fallen remitteras vidare till specialistenheter, som i sin tur i god tid före avresan överrapporterar patienten till inremitterande läkare, sjukgymnast/ lymfterapeut för att eliminera risken för väntan på bla adekvat kompressionsmaterial eller kommande polikliniska behandlingar och kontroller på hemorten.
Lymfterapeututbildning
Antalet sjukgymnaster med lymfterapeututbildning är svårberäknat. Hos Legitimerade sjukgymnasters riksförbund finns uppgift om 64 personer och hos Svensk förening för lymfologi uppgift om 92 sjukgymnaster som även är lymfterapeuter. Dessutom finns ett mindre antal sjuksköterskor, arbetsterapeuter och undersköterskor med lymfterapeututbildning. På många håll i landet finns otillräckliga resurser för att optimalt behandla personer med lymfödem. Utbildning av lymfterapeuter i Sverige finns endast i form av privata kurser. Sådana planeras i Falköping och Stockholm under 2005.
Intensiv kombinerad fysikalisk ödemterapi
Manuell lymfdränagebehandling ges dagligen i kombination med kompressionsbehandling. Manuellt lymfdränage är en speciell massageteknik med lätt tryck. Behandlingen påbörjas centralt i närliggande ödemfria kroppskvadranter och grundar sig på kunskap om lymfsystemets anatomi och fysiologi. En intensiv behandlingsperiod innebär dagligt manuellt lymfdränage i en timme under 2–3 veckor eller mer.
Tidsaspekten är beroende av i vilken kroppsdel ödemet finns och hur stort det är. Syftet är att öka aktiviteten i kvarvarande oskadda lymfbanor och närliggande ödemfria kroppskvadranter så att den äggviterika lymfvätskan transporteras bort. Lymfdränagebehandlingen ska upplevas som behaglig och får inte öka blodcirkulationen [19].
I en nyligen utkommen rapport från SBU [20] beskrivs visst stöd för att behandling med en kombination av kompression och manuellt lymfdränage ger minskad ödemvolym direkt efter behandlingen jämfört med enbart kompressionsbehandling (evidensstyrka 3 = begränsat vetenskapligt underlag). Vid Röda Korsets sjukhus och Mösseberg Rehabiliteringscenter finns god klinisk erfarenhet av sådan behandling.
Kompressionsbehandling består av bandagering. Patienterna instrueras i egenvård, bandagering och hudvård. En sjukgymnast leder dagligen gruppgymnastik med inriktning på rörelseträning för att bibehålla och öka rörligheten samt uppmuntra patienten till fysisk aktivitet. Individuell behandling med smärtlindring och anpassat rörelse- och styrketräningsprogram ges vid behov. Den sammantagna symtombilden kan leda till en funktionsnedsättning som kan påverka arbetsförmågan och de dagliga aktiviteterna. Arbetsterapeuten gör patienten uppmärksam på hur hon/han kan underlätta sitt liv genom ändrade rutiner och aktivitetsmönster. Här ingår också råd, praktiska demonstrationer och, i förekommande fall, utprovning av tekniska hjälpmedel.
Kontrollerad kompressionsbehandling
Vid plastikkirurgiska kliniken, Universitetssjukhuset MAS i Malmö, bedöms patienter från hela landet. I lymfödemteamet ingår arbetsterapeut, sjukgymnast, som också är utbildad lymfterapeut, och plastikkirurg. Teamet har utvecklat en annan form av konservativ behandling, sk kontrollerad kompressionsbehandling (KKB), för de patienter som inte opereras [6-11]. Riktlinjerna för KKB läggs upp i samråd med patientens lymfterapeut och sker på hemorten. KKB och KFÖ beskrivs i det nationella vårdprogrammet med riktlinjer för lymfödembehandling (www.lymfödem.nu).
KKB är ett alternativ till KFÖ och innebär kompression med strumpa utan manuellt lymfdränage. Den ödemminskande effekten av KFÖ fås huvudsakligen av den noggranna bandageringen. Manuellt lymfdränage i tillägg har i några kontrollerade studier med få patienter visat sig ha marginell effekt [21] eller ingen effekt alls [22]. Malmö-teamet anser därför att den ökade tidsåtgång (ca 1–2 timmar per behandling och därmed ökade kostnader) som lymfdränaget tar i anspråk inte är motiverad, vilket också styrks av SBU-rapporten [20]. Ytterligare forskning med större patientgrupper är angelägen.
Vid KKB är det viktigt att kontinuerligt anpassa kompressionsstrumpans storlek genom att initialt gradvis sy in strumpan i takt med att ödemet minskar tills all pitting försvunnit. Efter maximal reduktion fortsätter patienten att använda kompressionsstrumpor kontinuerligt. Återstående »ödem« utgörs kliniskt av hypertrofierad fettväv och ibland viss fibros, som inte påverkas av KKB eller KFÖ.
Vid tidiga lymfödem kan komplett reduktion uppnås. Resultatet beror dock på hur mycket av svullnaden som utgörs av fettväv – ju mer fettväv, desto mindre reduktion. Även vid stora ödem med inslag av fettvävshypertrofi på upp till flera liter kan man räkna med en reduktion på omkring 50 procent om pitting föreligger. Även om denna behandling kräver noggrann uppföljning förefaller den vara kostnadseffektiv och kräver ingen dyrbar teknisk utrustning. Den utförs polikliniskt på hemorten och är inte tidskrävande. Behandlingen är enkel, eftersom patienterna inte är bandagerade mellan behandlingstillfällena, och de kan leva ett normalt liv och vara i arbete. Långtidsresultat efter tio år visar inga tecken på recidiv.
Kirurgisk behandlig
Olika kirurgiska metoder har använts för att behandla lymfödem. Historiskt sett har ett flertal tekniker använts. Implantering av trådar eller plaströr i subkutan vävnad, då man trodde att dessa nya kanaler skulle öka lymftransporten, ledde till dåliga resultat. Åtgärder riktade mot den subkutana vävnaden och djupa fascian – i form av excisioner och lokala lambåer – har gjorts för att försöka skapa fungerande lymfförbindelser från ytliga till djupare liggande vävnader. Metoderna gav en initial volymreduktion motsvarande mängden exciderad vävnad och var till en början populära. Dock recidiverade svullnaden, sannolikt på grund av att man inte insåg vikten av kontinuerlig kompression postoperativt. Fortfarande används excisioner för elefantiasis i bla Indien, där konservativ behandling är svår att genomföra.
Överbryggande ingrepp, där man använder rotationslambåer från bålen eller muskellambåer till den lymfödematösa extremiteten, har beskrivits. Till och med suturering av armen till en lambårest från toraxväggen har föreslagits men frångåtts på grund av dålig effekt. Excision av hud och subkutan vävnad följd av hudtransplantation var kosmetiskt oacceptabel för patienterna, som ofta utvecklade hudproblem såsom vårtor, eksem, lymffistlar, keloider, sår och erysipelas. Genitala ödem kan behandlas med excision av hud och utrymning av den subkutana vävnaden i skrotum eller labia. Den förtjockade vävnaden på penis kan excideras och täckas med hudtransplantat med funktionellt resultat.
Mikrokirurgisk rekonstruktion i form av lymfkärlstransplantation eller olika former av anastomoser mellan lymfkärl eller mellan lymfkärl och lymfkörtlar med vengraft har beskrivits. Även om de mikrokirurgiska metoderna är attraktiva från funktionell synpunkt ger de inte genomgående tillfredsställande resultat. Patienterna behöver använda kompressionsstrumpor efter operationen, vilket talar för att normal lymftransport inte åstadkommits [23, 24]. Dessutom påverkas inte fettvävshypertrofin med denna teknik.
Fettsugning
Kroniska lymfödem som inte svarar på konservativ behandling på grund av fettvävshypertrofi är lämpliga för fettsugning [5-10]. Svullnaden vid armlymfödem ligger vanligen på runt 1 liter och ska uppvisa ingen eller minimal pitting vid tryck. Vid benlymfödem är svullnaden minst omkring 3 liter. En förutsättning för operationen är att patienten är beredd på användning av kompressionsstrumpa dygnet runt efter operationen. Det kirurgiska ingreppet är således riktat mot det hypertrofierade fettet. Genom att avlägsna den fetthypertrofierade vävnaden kan sannolikt också risken för lymfangiosarkom minskas. Någon övre åldersgräns för operation finns inte, men det får inte finnas tecken på aktiv tumörsjukdom eller sårbildning på extremiteten.
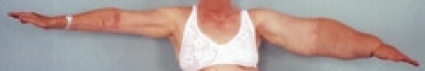
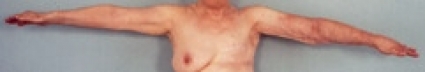
Via ca 10 millimeterstora incisioner fettsugs hela armen eller benet (Figur 4). Fetthalten i aspiratet ligger på omkring 90 procent. Antibiotika ges i två veckor. Vårdtiden är cirka en vecka. Efter operationen används en kompressionsstrumpa och handske av standardmodell (Jobst Elvarex BSN medical, kompressionsklass 2 (–3)), och två dagar senare måttbeställs kompressionsstrumpor och -handskar i samma material. Dessa får patienten lagom till tvåveckorskontrollen. Fram till den används standardstrumpor och -handskar. Kompressionsstrumporna ska användas dygnet runt. Vidare postoperativa kontroller sker efter 1, 3, 6 och 12 månader, därefter årsvis. En förutsättning för bibehållande av det goda operationsresultatet är att operationen konsekvent följs av KKB dygnet runt med kompressionsstrumpa och -handske.
Fettsugning medför att hudblodflödet förbättras och risken för erysipelas minimeras [25]. Behandlingen försämrar inte den redan nedsatta lymftransportkapaciteten [26]. Genom att minska ödemvolymen med fettsugning minskar också reservoaren av proteinhaltig vätska och fett, som utgör ett substrat för bakteriell överväxt. Genom kombination av fettsugning och kontinuerlig KKB kan lymfödemet avlägsnas fullständigt. Långtidsresultat (11 år) visar inga tecken på recidiv (Figur 5 och 6). I varierande grad finns kompetens i plastikkirurgisk behandling av lymfödem vid flera universitetskliniker.
Prevention
Önskvärt vore att patienter som riskerar att utveckla lymfödem undersöks kliniskt, inkluderande anamnes och palpation (pitting-test), samt att extremitetsvolymerna mäts i samband med uppföljning hos behandlande läkare. Detta kan göras med pletysmografi eller med omkretsmätningar med hjälp av ett dataprogram (www.lymfödem.nu). Då kan man tidigt upptäcka ett ödem och förhindra uppkomst av ett kroniskt lymfödem genom att utan dröjsmål påbörja behandling med kompressionsstrumpor. På så sätt undviks andra krävande och långdragna konservativa metoder och kirurgisk behandling. Ett vårdutvecklingsprojekt för bröstcanceropererade kvinnor pågår sedan 2002 på Röda Korsets sjukhus, där man före operationen mäter volymen på armarna, axelrörlighet och kroppsmasseindex (BMI) samt informerar patienten om lymfödemrisken. Årliga kontroller görs för att tidigt upptäcka eventuellt ödem.
Inom Region Skåne på Universitetssjukhuset MAS, Malmö, planeras ett kompetenscentrum för lymfödembehandling, där representanter för onkologi, gynekologi, urologi, kirurgi och plastikkirurgi kommer att ingå. Syftet är att sambedöma komplicerade lymfödem och vägleda patienter till rätt behandlingsinstans.
Så undviks recidiv
Vid förskrivning ska alltid två strumpor/handskar beställas. De används växelvis varannan dag efter tvätt. Tvättningen »aktiverar« strumpan, som krymper något, och avlägsnar saltutfällningar i materialet som torkar ut huden. I normalfallet räcker strumpornas kompression i sex månader, men mycket aktiva patienter kan behöva nya strumpor varannan till var tredje månad, speciellt patienter med benödem.
Det är viktigt att huden hålls mjuk med vattenbaserad lotion med hudnära pH för att undvika uttorkning och sprickbildning i huden och därmed ökad infektionsrisk. Strumporna ska bäras kontinuerligt, frånsett vid grav arterioskleros i nedre extremiteten, och bara tas av i samband med bad eller duschning.
Oftast används kompressionsklass 2 och ibland 3 på armar. Hos patienter med benlymfödem används kompressionsklass 2–4. Kompressionsklass 1 kan användas på nydebuterade armlymfödem, grad I. I undantagsfall kan bandagering av den svullna kroppsdelen nattetid samt högläge vara ett alternativ.
Det viktigaste vid lymfödembehandling är kompression med strumpa samt patientens och vårdpersonalens insikt i och kunskap om kompressionsbehovet och dess användande. Ingen behandling – vare sig kirurgisk eller konservativ – blir bättre än den svagaste länken i behandlingskedjan.
*
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.