Sammanfattat
En 77-årig man drabbades av synnedsättning och oklara psoriasiforma hudutslag.
Bilateral panuveit påvisades, och efter en extensiv utredning inklusive vitrektomi diagnostiserades sekundär syfilis med ögonengagemang.
Syfilisincidensen har ökat i vårt land under de senaste åren, framför allt hos män som har sex med män.
Vi vill med detta fall påminna om dels den mångfasetterade klinik som syfilis kan ge upphov till, dels värdet av PCR för påvisande av Treponema pallidum.
Syfilis är en sexuellt överförd infektion med ökande incidens i Sverige. I det sekundära stadiet kan många organ vara engagerade såsom lever, njurar, CNS och ögon. Med detta fall av sekundär syfilis med hudutslag och ögonsymtom hos en äldre man vill vi påminna om att syfilis fortfarande är »den store imitatören«, vilket bla kan leda till försenad diagnostik. Vi vill också informera om att polymeraskedjereaktionsteknik (PCR) nu finns tillgänglig för att påvisa Treponema pallidum i biologiskt material. I vårt fall kunde vi bekräfta diagnosen ögonsyfilis genom att påvisa T pallidum-DNA i glaskroppen.
Fallet
En 77-årig man sökte hudläkare på grund av rodnade, fjällande, nummulära hudutslag på rygg och underben. Han var tidigare väsentligen frisk och utan mediciner. Initialt bedömdes hans hudutslag som psoriasis och senare av en annan hudläkare som eksem. Efter några veckors behandling med kalcipotriol, lokala steroider och cefadroxil per os läkte hudförändringarna på ryggen, och utslaget på underbenen förbättrades.
Två månader senare sökte patienten ögonläkare på grund av tilltagande synnedsättning samt svarta streck och flimmer framför ögonen. Vid undersökning påvisade man bilateral panuveit med papillödem, retinal flebit samt celler och degenerativa stråk i glaskroppen.
På ögonkliniken utreddes patienten med rutinlaborationer – kalcium, angiotensin converting enzyme, lungröntgen, Borrelia-antikroppar, antinukleära antikroppar (ANA), antineutrofila cytoplasmaantikroppar (ANCA) och reumatoid faktor – utan patologiska fynd. Elfores visade lätt inflammatorisk reaktion med polyklonal IgG-ökning. På magnetresonans av hjärna och orbita fann man inget anmärkningsvärt. Då synnedsättningen progredierade trots behandling med prednisolon 60 mg dagligen utfördes en vitrektomi. Cytologi på materialet från glaskroppen visade kraftig, subakut, ospecifik inflammation. PCR för virus (herpes simplex, cytomegalovirus, varicella-zoster) och toxoplasma var negativ.
Tre månader efter det första besöket på ögonkliniken gjordes en grundlig genomgång av klinik och laboratorieresultat, eftersom patienten försämrades och diagnos inte klarlagts. Lumbalpunktion utfördes med extensiv provtagning. Fynden i likvor talade för en kronisk, inflammatorisk process men luesserologin var negativ. Syfilisserologi från serum var dock positiv med WR-(Wassermannreaktion) titer 1:30, VDRL (venereal disease research laboratory) starkt positivt, Treponema pallidum-partikelagglutination (TPPA) >1:20480 och IgM-Elisa positivt.
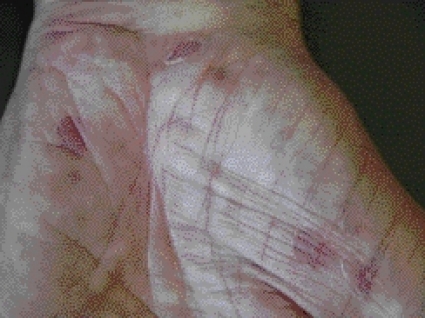
Patienten remitterades till hudkliniken på Sahlgrenska Universitetssjukhuset. Han var då nästan blind; på höger öga kunde han klara fingerräkning, på vänster kunde han endast urskilja ljus och mörker. Han uppvisade vid inläggning fjällande erytematösa makulae i handflatorna bilateralt (Figur 1).
I sexualanamnesen framkom att patienten var gift men hade sedan tio år tillbaka enbart haft sporadiska sexuella relationer med män. Han hade inte noterat något sår vare sig genitoanalt eller på kroppen för övrigt. Misstänkt smittillfälle var med manlig partner på Kanarieöarna några månader innan hudsymtomen debuterade.
Serologi för HIV och hepatit var negativ. På material från vitrektomin utfördes PCR, och T pallidum-DNA kunde påvisas.
Behandling inleddes med bensylpenicillin 2,5 g intravenöst sex gånger dagligen. I samråd med ögonläkare gavs återigen prednisolon i höga doser i ett nedtrappande schema. Antibiotika gavs så länge kortisonbehandling pågick. Efter 14 dagars intravenös penicillinbehandling övergick man till prokainpenicillin 1,2 miljoner IU intramuskulärt en gång dagligen i en vecka och därefter doxycyklin per os 0,2–0,4 g dagligen i 28 dagar.
Ödemet och de inflammatoriska förändringarna i ögonbotten svarade snabbt på behandlingen, och nu efter drygt två år har patientens visus förbättrats påtagligt. Han har på höger öga en synskärpa på 0,65 med korrektion och på vänster öga 0,4. WR blev negativ inom sex månader efter avslutad behandling. Hustrun hade negativ syfilisserologi.
Ökande incidens av syfilis i Sverige
Under 1990-talet anmäldes få fall av syfilis, men sedan år 2000 har man noterat en ökande incidens i Sverige, framför allt hos män som har sex med män. År 2003 anmäldes 179 fall av syfilis i Sverige och statistiken för första halvåret 2004 talar för ett ökande antal anmälda fall [1].
I sekundärstadiet av syfilis har man bakteriemi, och de flesta organ i kroppen kan vara engagerade. Mest frekvent är olika hud- och slemhinnesymtom vilka, som i det beskrivna fallet, kan imitera många vanliga dermatoser. Engagemang av nervsystemet är vanligt, och fall av basal meningit med kranialnervspåverkan, såsom optikusneurit, finns beskrivna.
Hematogen spridning av T pallidum till ögat är relativt ovanlig vid sekundär syfilis. Infektionen kan manifestera sig som korioretinit, papillit, neuroretinit eller retinal vaskulit med inflammatoriska förändringar i glaskroppen. Vanliga symtom är smärtfri synnedsättning och upplevelse av fläckar i synfältet [2]. Vid undersökning av ögonbotten noteras ofta ett papillödem som kan vara uni- eller bilateralt [3]. I flera fall publicerade i litteraturen har syfilisserologin, som i vårt fall, varit negativ i likvor, och i vissa fall har inte heller pleocytos förelegat [4, 5]. Samtidig HIV-infektion har beskrivits i många publicerade fall av sekundär syfilis med ögonengagemang [5].
Värdet av PCR
PCR-teknik för att detektera T pallidum beskrevs första gången 1991 [6] och har använts under senare år vid primär och sekundär syfilis för att påvisa spiroketen i syfilitiska sår, andra hudlesioner och likvor. Man har sett att PCR-metoden har god sensitivitet och specificitet vid tidig syfilis och är därför ett viktigt tillägg till den serologiska diagnostiken [7]. PCR-teknik på utbytet från vitrektomi har tidigare använts för diagnostik av virala infektioner såsom med cytomegalovirus, varicella-zoster och herpes simplex [8] och för toxoplasma [9]. I detta fall kunde DNA från T pallidum påvisas med PCR på material från glaskroppen och verifiera diagnosen. Ögonsyfilis verifierad med påvisande av spiroketen i ögat har tidigare inte beskrivits i litteraturen.
Tidig diagnos viktig
Även om diagnosen ställdes relativt sent hos vår patient förbättrades synen påtagligt med behandlingen. Man bör betrakta ögonsyfilis som en form av neurosyfilis, och höga penicillindoser rekommenderas.
När det gäller behandling med steroider finns ingen konsensus, men de flesta anser att man bör ge höga doser per os. Trots att penicillin använts inom syfilisterapin sedan 1950-talet har ingen resistensutveckling noterats. Tidig diagnos är oerhört viktig, och syfilisserologi bör ingå i utredning av uveiter där diagnosen inte är uppenbar. I det aktuella fallet bidrog patientens ålder och sociala status säkerligen till att misstanken om syfilis inte väcktes tidigare.
*
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.