Glykemiskt index (GI) och Glykemisk belastning (GL) är utvecklade som mått på kolhydrathaltiga livsmedels effekt på blodsockernivån efter måltid.
Det finns intressanta teoretiska resonemang om hur kost med lågt GI kan bidra till utveckling av diabetes, hjärt–kärlsjukdom och även cancer. De studier som gjorts är dock antingen för korta eller för små eller visar motsägelsefulla resultat. Det finns också metodologiska problem i de epidemiologiska studierna.
GI/GL är mått som kan ha ett praktiskt pedagogiskt värde vid behandling av diabetes mellitus, men det saknas övertygande evidens för att rekommendera GI/GL som princip som kostråd i syfte att förebygga eller behandla sjukdom.
Under de senaste åren har en mindre industri vuxit upp kring begreppet glykemiskt index (GI). Denna involverar allt från veckopressen till livsmedelshandeln. Nyttan av en kostomläggning till lågt GI har spridits från att vara tänkt som kompletterande kostråd för patienter med diabetes till att vara universallösningen på allehanda sjuklighet, inte minst viktproblem.
Begränsning i GI-tabellers användbarhet
Författarna Terry har i sin artikel inledningsvis på ett klargörande sätt sammanställt de viktigaste begreppen och vad mätningar och tabellvärden grundar sig på. Glykemiskt index beskrivs som ett mått på kvalitativa skillnader mellan kolhydrater i olika kolhydrathaltiga livsmedel. Mätmetoderna för bestämning av GI beskrivs och kompletteras med en sammanställning av faktorer som kan inverka på GI-värdet. Svagheterna i metoden diskuteras också. Dessa svagheter är betydande, vilket återspeglas bland annat i skillnader mellan rapporterat GI för olika livsmedel från olika forskargrupper. GI för t ex bakpotatis varierar mellan 56 och 111, kidneybönor mellan 13 och 70, bananer mellan 30 och 70 osv (referens nr 5 i författarna Terrys artikel).
En annan begränsning för användbarheten av GI-tabeller är att GI definieras som det glykemiska svaret av 50 g kolhydrater i ett visst livsmedel. Detta har givit den kokta moroten ett oförtjänt dåligt rykte (för att komma upp i 50 g kolhydrater går det åt 630 g morötter). Detta korrigeras till viss del med beräkningar av glykemisk belastning (GL), där blodsockersvaret ställs i relation till mängden kolhydrater i en definierad portion av varje livsmedel.
Det jag saknar helt i artikeln och i merparten av de refererade studierna är en diskussion om hur GI och GL påverkas av den sammansatta måltiden, som är det vi trots allt i praktiken äter. Mätningar visar att det vi lärde oss som barn forfarande stämmer: Det spelar ingen roll i vilken ordning man äter sin mat, »det blandas ändå i magen« [1].
Negativa eller motsägelsefulla studieresultat
Hur skall det epidemiologiska stödet för att stödja rekommendationer av låg-GI/GL-kost som behandling eller prevention av sjukdom värderas? När det gäller kvaliteten på data kan man ha betänkligheter. De statistiska beräkningarna bygger som regel på resultaten av olika former av tidsbegränsade kostregistreringar och tabellvärden för GI eller GL som ställs i relation till någon form av kliniska resultatmått (diabetesincidens, glukosvärden etc). Selektiv under- och felrapportering är en väldokumenterad felkälla i analyser av kostregistreringar. Som författarna påpekar kan bestämningar av GI inte heller betraktas som en exakt vetenskap, vilket illustreras tydligt med variationen i rapporterat GI för flera baslivsmedel. Flera studier visar negativa eller motsägelsefulla resultat. I de studier som visar samband mellan GI/GL och risk för sjukdom är den relativa riskökningen som regel mindre än 1,5, vilket inte är särskilt övertygande, dels beroende på svagheter i mätmetoderna, dels eftersom riskökningen uppnår statistisk signifikans endast vid jämförelser mellan de yttersta kvintilerna för GI och/eller GL.
Ingen evidens för GI/GL som diabetesprevention
De teoretiska resonemangen om effekten av hög-GI/GL-kost på insulinkänslighet och blodsockerkontroll förefaller logiska och stöds i någon mån av experimentella data. De epidemiologiska studier som undersökt betydelsen av högt GI/GL som riskfaktor för utveckling av diabetes har däremot inte givit några entydiga resultat. Jennifer och Paul Terry nämner några studier som stödjer hypotesen (referenserna 12, 13, 15 i deras artikel), medan andra inte har kunnat visa några samband (referens 14).
I den studie som författarna lyfter fram som den som ger starkast epidemiologiskt stöd åt betydelsen av GI för incidensen av diabetes typ 2 är gjord av Schulze och medarbetare. Sambanden var svaga, och när man korrigerade för kolhydrathalten (GL) försvann de statistiska sambanden. I flera fall har man funnit samband i subgruppsanalyser, så även här (fysiskt inaktiva kvinnor med hereditet för diabetes). Frågan är om utfallet beror på massignifikans eller om det verkligen är ett tecken på kliniskt signifikanta skillnader.
De interventionsstudier som är gjorda är med enstaka undantag [2] relativt små och kortvariga, vilket begränsar deras värde. Resultaten har inte heller här varit entydiga, varken beträffande effekten på blodsockerkontroll eller effekten på insulinkänslighet.
I ursprungsarbeten föreslogs GI som ett sätt att karaktärisera kolhydrathaltiga livsmedels effekt på blodsockret för att underlätta och förbättra blodsockerkontroll vid behandling av diabetes mellitus. I dagsläget saknas det evidens för att rekommendera GI/GL generellt för prevention av diabetes mellitus. Däremot är GI/GL-konceptet fortfarande ett teoretiskt intressant sätt att beskriva kolhydrathaltiga livsmedels effekter på blodsockernivån, och det kan ha ett pedagogiskt värde som ett komplement till de sedvanliga kostrekommendationerna [3]. Som SNFSwedish Nutrition foundation föreslagit bör jämförelserna dock göras inom livsmedelsgrupper och begränsas till produkter med hög halt kolhydrater (pasta, ris, potatis, bröd) (författarnas referens 8).
Långtidseffekten av GI vid övervikt är inte studerad
Det är som behandlingsmetod för övervikt som GI/GL-baserad kost har fått störst genomslag hos allmänheten och där »GI-relaterade« produkter har sitt största marknadsvärde.
Hypoteserna för nyttan av lågt GI/GL i överviktsbehandling förutsätter att det är genom ökad mättnadskänsla som dieten skulle leda till minskat energiintag och därmed viktnedgång. Frågan är vad man mäter. När det gäller tex spannmålsprodukterna sammanfaller lågt GI/GL till stor del med hög halt av kostfiber och låg energidensitet. Är det den gynnsamma effekten av kostfiber på insulinkänslighet, mättnad etc som egentligen står för resultatet? I så fall utgör GI/GL bara ett krångligt surrogatmått.
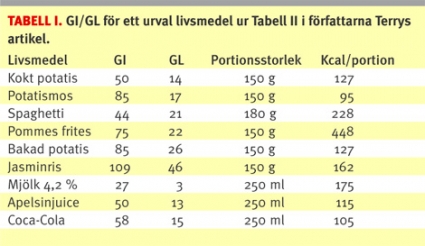
Detta är i sig oförargligt, problemen uppstår när principen generaliseras. Energibalansen avgör hur mycket vi väger: om vi konsumerar mer energi än vi förbrukar ökar vikten och tvärtom. I det perspektivet kan GI/GL-tabellerna verka direkt vilseledande om de inte kompletteras med information om produkternas energiinnehåll. Låt oss ta ett, kanske något banalt, men inte helt orimligt exempel utifrån författarna Terrys artikel, Tabell II (se Tabell I ovan):
Om GL används som enda och avgörande princip för livsmedelsval kan till och med en »måltid« med en portion pommes frites och en portion mjölk framstå som ett bra val, men innehåller 623 kcal, vilket motsvarar ca 95 procent av det rekommenderade energiintaget för en medelkvinnas lunch enligt svensk näringsrekommendation.
På lunchrestaurangen är det mer sannolikt att ovanstående kombineras med t ex 150 g kött, en portion morötter, en halv dl ärtor och kanske en portion hemgjord bearnaisesås. En sådan måltid har fortfarande låg GL, följer tallriksmodellen, men innehåller nästan 1100 kcal.
Om mjölk och pommes frites i den kompletta måltiden byts mot vatten och en portion jasminris (som framstår som rena giftet i tabellerna), så innehåller också den måltiden 623 kcal.
Som framgår av artikeln finns i dag inga studier som undersökt långtidseffekten av GI på viktkontroll medan kortare studier har givit motsägelsefulla resultat. Interventionsstudierna visar att energirestriktion leder till viktnedgång, men utfallet för olika dieter varierar. I en del fall uppnås viss viktnedgång även när försökspersonerna ordinerats isokalorisk diet, vilket troligen avspeglar att vägning, mätning och ett samtal om kosten i sig kan utgöra en intervention som leder till minskat energiintag [4].
Diskussionerna kring betydelsen av GI för viktutvecklingen har, på liknande sätt som debatten kring sockerberoende, bidragit till att rikta uppmärksamheten mot sockerkonsumtionens betydelse för utveckling av övervikt. Detta är positivt, men informationen behöver nyanseras och i möjligaste mån bygga på solid evidens, vilket inte är fallet i dag.
GIs påverkan på hjärt–kärlsjukdom och cancer outredd
På motsvarande sätt som för diabetes och övervikt är det möjligt att argumentera för den teoretiska betydelsen av GI/GL för utveckling av både hjärt–kärlsjukdom och cancer: försämring av riskfaktorprofil, ökade halter av tillväxtfrämjande faktorer mm. Befintliga data är behäftade med samma begränsningar som vid övervikt och diabetes, dvs merparten av studierna är för små och kortvariga och resultaten för motsägelsefulla för att kunna anses stödja hypoteserna.
Övertygande evidens för prevention och behandling saknas
Sammanfattningsvis saknas övertygande evidens för positiva effekter av GI/GL som generell princip för kostrekommendationer i syfte att förebygga eller behandla sjukdom. Författarna konstaterar själva att »GI-konceptet i stort sett är i linje med existerande kostrekommendationer«, så varför krångla till det? Metoden är svår att använda praktiskt, och det finns stort utrymme för feltolkningar.
Övervikt och fysisk inaktivitet är påverkbara riskfaktorer för diabetes, hjärt–kärlsjukdom och cancer. Här finns det god evidens för positiva effekter av intervention, t ex Diabetes prevention study (författarnas referens nr 16) och Xendos-studien [5], som borde integreras i dagligt kliniskt arbete i betydligt större omfattning än vad som sker i dag. I värsta fall läggs nu i stället både tid och resurser på att studera betydelsen av ett luddigt surrogatmått.