Sammanfattat
Aciklovir och dess prekursor valaciklovir är vanligen tämligen atoxiska. CNS-biverkningar har dock rapporterats, ibland så svåra att de har misstolkats som herpesencefalit.
Predisponerande faktorer är akut eller kronisk njursvikt och hög dos i förhållande till njurfunktionen.
Biverkningar har uppträtt trots dosanpassning till njurfunktionen. Hos predisponerade patienter framstår de rekommenderade doserna som alltför höga.
Serumhalter av aciklovir och framför allt av dess huvudmetabolit 9-karboximetoximetylguanin (CMMG) är höga vid CNS-biverkningar.
CMMG är en god markör för aciklovirinducerade CNS-biverkningar.
Bestämning av aciklovir och CMMG i serum är en akutanalys. Den kan underlätta monitorering av behandlingen och differentialdiagnostiken vid oklara CNS-symtom hos aciklovirbehandlade patienter.
De antivirala medlen aciklovir och valaciklovir har avsevärt förbättrat möjligheten att behandla herpes zoster och herpes simplex. Prognosen har förbättrats, och med tidigt insatt behandling kan tex smärtorna vid herpes zoster reduceras beträffande både intensitet och duration. Behandling med aciklovir har reducerat mortaliteten i herpes simplex-encefaliter från ca 70–80 procent till mindre än 20 procent.
Preparaten anses ofta som i stort sett atoxiska, med illamående, kräkningar och huvudvärk som de vanligaste biverkningarna enligt Fass 2007. Vi har emellertid sett allvarliga CNS-biverkningar vid aciklovirbehandling, speciellt vid nedsatt njurfunktion, och ger här några fallbeskrivningar som belyser biverkningsproblematiken.
Fyra fall
Fall 1. En 53-årig hjärttransplanterad kvinna med ciklosporinbehandling och kronisk njursvikt behandlades med CAPD (påsdialys). På grund av herpes zoster ordinerades hon valaciklovir (Valtrex) 1 g dagligen. Svåra smärtor medförde att hon emellertid tog ytterligare en tablett à 0,5 g samma kväll. Under natten debuterade sömnsvårigheter, mardrömmar, muskelryckningar, oro och hallucinationer. Patienten beskrev att så snart hon slöt ögonen såg hon framför sig hur hon blev uppäten av två hundar, en från vardera hållet. På morgonen var hon skakig och svag och kunde inte stå på benen, varför hon infördes till sjukhus. Under det följande dygnet blev patienten somnolent med stigande hjärtfrekvens och blodtryck.
Det därpå följande dygnet blev patienten komatös, överfördes till intensivvårdsavdelningen och lades i respirator på grund av andningsdepression. På misstanke om herpesencefalit gavs aciklovir 450 mg intravenöst (8,5 mg/kg). Undersökning av likvor var emellertid utan anmärkning, liksom DT hjärna. Analys av serumkoncentrationen av aciklovir tagna ca 10 timmar efter dos visade däremot hög nivå, 25 (my)mol/l (dalkoncentration efter intravenös administrering tre gånger dagligen är ca 10 (my)mol/l enligt Fass), och särskilt av aciklovirs huvudmetabolit 9-karboximetoximetylguanin (CMMG), 88 (my)mol/l (referensområde saknas, vanligen ses dock dalkoncentrationer på 2–6 (my)mol/l hos njurfriska patienter). Behandlingen med aciklovir avbröts och hemodialysbehandling påbörjades, varefter patienten återfick medvetandet. Efter tre hemodialysbehandlingar var hon fri från CNS-symtom och kunde skrivas ut till hemmet.
Ett år senare fick patienten återigen herpes zoster. Hon behandlades med oralt aciklovir 800 mg (gånger) 2, men utvecklade på motsvarande sätt CNS-symtom med koordinations- och balanssvårigheter, oförmåga att fästa blicken och sluddrigt tal. Totaldosen var 4 g under tre dygn. Serumkoncentrationerna av aciklovir och CMMG 21 timmar efter dos var 22 respektive 78 (my)mol/l. Aciklovir sattes ut, symtomen gick i regress och patienten kunde fortsätta sin CAPD-behandling utan tillägg av hemodialys.
Fall 2. Mindre dramatiska symtom beskrevs av en 70-årig man i CAPD-behandling som ordinerats valaciklovir 500 mg dagligen mot herpes zoster. Under omkring ett dygn hade patienten synhallucinationer och neurologisk dysfunktion – bla visste han inte hur han skulle hantera telefonen. Nattetid hade han mardrömmar av surrealistisk art. Symtomen vek inom två dygn efter utsättande av valaciklovir.
Fall 3. En 45-årig överviktig (113 kg) man med insulinbehandlad diabetes som 1994 genomgått koronar bypassoperation ankom till sjukhus på grund av feber sedan en vecka tillbaka samt buksmärtor och aptitlöshet. Behandling med doxycyklin, penicillin och cefadroxil insatt utanför sjukhuset hade varit verkningslös. Övrig medicinering var doxazosin, omeprazol, ASA, propranolol och glibenklamid. Patienten var vid ankomsten desorienterad och hade svårt att ge adekvat anamnes. Laboratorieundersökning visade CRP 5, kreatinin 88 (my)mol/l och Hb 154 g/l. LP visade 23 röda blodkroppar, 30 vita blodkroppar (endast mononukleära celler) och albumin i CSF 453 mg/l (referensvärde 320 mg/l). EEG visade en bild förenlig med fokal encefalit och PCR i likvor konfirmerade herpes simplex typ 2 (HSV 2). Intravenöst aciklovir sattes in i dosen 1500 mg (gånger) 3 (13 mg/kg). Under de två följande dagarna hade patienten svårigheter att hitta ord. Högra handen var litet svagare än den vänstra, och nystagmus mot höger sida kunde ses. Viss klinisk förbättring kunde dock ses efter det att aciklovir sattes in. Dag 5 försämrades patienten, med ökande desorientering, kräkningar, kramper i fingrarna och myoklonus i nedre extremiteterna. S-kreatinin hade stigit från 87 till 459 (my)mol/l på två dagar, trots dossänkning av aciklovir till 1000 mg (gånger) 3. Totalt 11 g intravenöst aciklovir hade då getts.
Patienten överfördes till medicinsk intensivvårdsavdelning. Status visade en somnolent patient som kunde säga några få ord, med bilateral positiv Babinski, enstaka voluntära rörelser i armarna och oro. På misstanke om acikloviröverdos mättes serumkoncentrationerna av aciklovir, som var 158 (my)mol/l fyra timmar efter senaste dos (vanligen ca 100 (my)mol/l direkt efter avslutad infusion vid dosen 15 mg/kg (gånger) 3 och dalkoncentration ca 10 (my)mol/l), och av CMMG, som var 156 (my)mol/l. Aciklovirbehandlingen avbröts. 24 timmar senare var koncentrationerna fortfarande mycket höga: aciklovir 63 (my)mol/l och CMMG 94 (my)mol/l. De följande dagarna blev patienten polyurisk med sjunkande kreatinin och förbättring neurologiskt. Aciklovir återinsattes dag 8 med en dos av 1000 mg var 16:e timme. Dag 10 var dalkoncentrationerna av aciklovir och CMMG 5 respektive 2 (my)mol/l och S-kreatinin 165 (my)mol/l. Patientens tillstånd förbättrades remarkabelt, och han kunde skrivas hem dag 13.
Fall 4. En 75-årig man med hemodialysbehandling (HD) på grund av diabetesnefropati utvecklade bältros och insattes på valaciklovir 1 g (gånger) 1 efter HD enligt Fass. På kvällen dygnet efter första dosen utvecklade patienten syn- och hörselhallucinos. Dagen därpå hade patienten förhöjt blodtryck och var affektlabil, förvirrad och plockig, men kunde svara adekvat på frågor. DT hjärna visade hypodensiteter i den djupa vita substansen bilateralt och supratentoriellt, men i övrigt utan anmärkning. Koncentrationerna av aciklovir och CMMG före dialys var 26,6 respektive 97,2 (my)mol/l och efter dialys 10,0 respektive 29,6 (my)mol/l. Dialysen medförde påtaglig förbättring, och patienten kunde skrivas hem dagen därpå.
Diskussion
Ovanstående fallbeskrivningar visar att allvarliga CNS-biverkningar kan uppkomma vid aciklovir- och valaciklovirbehandling. I litteraturen finns ett 70-tal fall beskrivna, och över 150 CNS-biverkningar har rapporterats till Läkemedelsverkets biverkningsenhet. I Fasstexten anges CNS-biverkningar som sällsynta eller mycket sällsynta.
Farmakokinetik
Oralt tillfört aciklovir absorberas ofullständigt och allt mindre med stigande doser. Biotillgängligheten är ca 20 procent för dosen 200 mg, 13 procent för 400 mg och 9 procent för 800 mg [1]. Valaciklovir är en valinsyraester av aciklovir utvecklad för att öka den biologiska tillgängligheten till ca 50–60 procent. Aciklovir frigörs genom inverkan av hydrolas i tarmkanal och lever [2]. Aciklovir utsöndras oförändrat i urinen till ca 85 procent och till 9–15 procent som CMMG hos njurfriska individer. Halveringstiden för aciklovir är 3 timmar ± 35 minuter vid normal njurfunktion och ökar till ca 14–18 timmar vid terminal njursvikt [3]. Patienter med njursvikt riskerar således att ha högre serumhalter än normalt under längre tid av både aciklovir och metabolit.
Vid läkemedelsbehandling av patienter med nedsatt njurfunktion eftersträvar man samma serumkoncentrationer av aktiv substans som vid normal njurfunktion. För läkemedel med huvudsakligen renal elimination kan lämplig dos i förhållande till patientens njurfunktion beräknas. Läkemedel som metaboliseras bildar metaboliter, som oftast utsöndras renalt och når höga serumnivåer vid nedsatt njurfunktion. Flertalet metaboliter är inaktiva, men en del läkemedel, som tex morfin, nortriptylin och tramadol, bildar metaboliter som har farmakologisk effekt eller orsakar biverkningar. För läkemedel som både utsöndras renalt och bildar aktiva metaboliter med renal utsöndring krävs betydande dosreduktion baserad på samtliga aktiva substansers långsammare elimination vid sänkt njurfunktion [4].
Laboratorieanalyser
Litteraturrapporter om eventuellt samband mellan CNS-biverkan och serumkoncentrationer av aciklovir är motsägelsefulla [5, 6]. Vid avdelningen för klinisk farmakologi vid Karolinska Universitetssjukhuset Huddinge har vi utvecklat en metod som möjliggör bestämning av både aciklovir och dess huvudmetabolit CMMG i serum, CSF och urin [7]. En retrospektiv genomgång av 93 patienter, vars serumhalter av aciklovir analyserats, visade att 49 patienter haft symtom bedömda som biverkningar till behandlingen.
De vanligaste biverkningarna var mardrömmar, oro, hallucinationer, ataxi, tremor, myoklonus, somnolens, konfusion och koma [8]. Majoriteten av patienterna hade sänkt njurfunktion, inklusive sju patienter som utvecklade akut njursvikt kort efter det att aciklovir sattes in. CNS-symtom var förenade med högre serumhalter av aciklovir: medel 22,5 (my)mol/l (95 procents konfidensintervall, CI, 13,1–31,9) jämfört med symtomfria patienter: medel 7,2 µmol/l (95 procents CI 5,2–9,2), men framför allt hade symtompatienterna höga nivåer av metaboliten CMMG: medel 34,1 (my)mol/l (95 procents CI 23,4–46,1) jämfört med medel 4,7 (my)mol/l (95 procents CI 3,3–6,6, P=0,001) hos patienter utan CNS-symtom.
CMMG som markör för neuropsykiatriska symtom hade i detta material en sensitivitet på 91 procent och en specificitet på 93 procent, med ett tröskelvärde på 10,8 (my)mol/l [8]. Vi har även funnit att såväl aciklovir som CMMG återfinns i likvor och således passerar blod–hjärnbarriären [9]. Höga koncentrationer av CMMG återspeglar sannolikt tidigare höga aciklovirkoncentrationer. CMMG saknar antiviral aktivitet [10], men det är inte studerat om höga koncentrationer av CMMG orsakar CNS-biverkningar. Vi har bedömt att höga serumnivåer av CMMG är en indikator på aciklovirinducerade CNS-biverkningar.
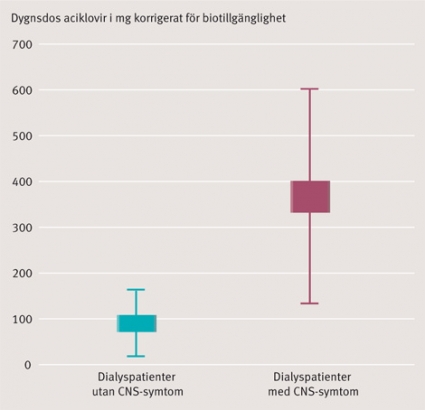
Sedan vår första studie avslutades [8] har vi genomfört koncentrationsbestämningar på ytterligare 35 patienter med CNS-symtom som kan överenstämma med aciklovirbiverkningar. Tidsförloppet och den snabba återhämtningen efter dialys eller utsättande av aciklovirbehandlingen har även i dessa fall gjort det sannolikt att patienten drabbats av biverkan, särskilt som andra orsaker till CNS-symtom inte har kunnat påvisas. Dialyspatienterna med CNS-biverkningar i vår första studie och bland de efterföljande 35 patienterna hade en dygnsdos av aciklovir överstigande 100 mg intravenöst (ungefär motsvarande en oral dos av aciklovir à 800 mg (gånger) 1 eller valaciklovir 250 mg (gånger) 1) (Figur 1).
Fallrapporter med allvarliga biverkningar
Mellan år 1982 och 2002 utkom i medeltal tre publikationer per år om allvarliga CNS-biverkningar vid behandling med aciklovir eller valaciklovir. På motsvarande sätt som i fallbeskrivning 1 har allvarliga CNS-biverkningar av aciklovir misstolkats som herpes simplex- eller herpes zoster-encefalit, och dosen av aciklovir har ökats i stället för minskats. Dödsfall har rapporterats [11].
Höga doser, intravenös tillförsel och nedsatt njurfunktion framträder som klara riskfaktorer. Aciklovir i sig kan orsaka akut njursvikt hos njurfriska [12] och öka riskerna för CNS-biverkningar. Till Läkemedelsverkets biverkningsregister SWEDIS har 184 rapporter inkommit sedan 1982 med totalt 290 biverkningar. Av dessa var 41 neurologiska, 104 psykiatriska och 28 renala [13] (Figur 2).
Äldre patienter – en riskgrupp
Troligen har våra iakttagelser hos njursjuka också betydelse för äldre patienter. Många äldre behandlas med aciklovir och valaciklovir mot herpes zoster. Av 86000 användare av aciklovir eller valaciklovir 2006 var 21 procent över 65 år, enligt det nya nationella läkemedelsregistret [14] (Figur 3). Denna grupp var överrepresenterad bland de biverkningsfall som rapporterades till SWEDIS, där mer än hälften var över 61 år (Figur 4).
Njurfunktionen avtar fysiologiskt med stigande ålder, och i 80-årsåldern är njurfunktionen mätt som glomerulär filtration (GFR) i genomsnitt sänkt till omkring 40 ml/min, vilket är mindre än hälften av det normala, dock med stora interindividuella variationer [15]. Åldersrelaterade sjukdomar, såsom hjärtsvikt, ateroskleros och diabetesnefropati, kan sätta ned njurfunktionen ytterligare. Många äldre som behandlas med valaciklovir torde därför ha förhöjda blodnivåer av modersubstans och metabolit.
Även om symtomen inte blir så dramatiska som hos de här beskrivna patienterna är det möjligt att lindrigare CNS-symtom förekommer utan att de uppmärksammas som läkemedelsbiverkningar. Behandling med valaciklovir medger, på grund av det begränsade urvalet av styrkor, inte samma möjlighet att individualisera dosen.
Valaciklovir bör därför ges med försiktighet till äldre med nedsatt njurfunktion. Innan insättandet bör GFR beräknas med Cockcroft och Gaults formel [16]. Helst bör koncentrationsbestämningar av aciklovir och CMMG också genomföras. Oralt aciklovir kan vara ett bättre alternativ än valaciklovir hos äldre patienter.
Doseringsråd och akuta åtgärder vid misstänkt intoxikation
De praktiska konsekvenserna av misstänkt aciklovir-/valaciklovirintoxikation är följande:
Vid behandling av patienter med nedsatt njurfunktion bör dosen (val)aciklovir reduceras till en lägre dos än vad som anges i Fasstexten. Allvarliga biverkningar har uppträtt trots att doserna reducerats i enlighet med anvisningarna i Fass. Fasstextens dosrekommendationer i den tryckta utgåvan av Fass 2007 för valaciklovir vid nedsatt njurfunktion är dubbelt så höga som de som rekommenderas i USA [17] eller i referensdatabasen Micromedex [18] (Tabell I).
Oralt aciklovir, som finns i beredningar som underlättar dosanpassning, förefaller säkrare än valaciklovir vid grav njursvikt. Vi är fortsatt tveksamma till att ge valaciklovir, oavsett dos, till dialyspatienter.
På njurmedicinska kliniken vid Karolinska Universitetssjukhuset behandlades tre dialyspatienter med herpes zoster med låg dos oralt aciklovir, 400 mg initialt och därefter 200 mg (gånger) 2. Koncentrationsmätningar genomfördes dagligen under behandlingstiden. S-koncentrationer av aciklovir var i medeltal 5,4 (my)mol/l (intervall 1,7–11) och av CMMG 4,8 (my)mol/l (intervall 2,3–9,5). Ingen patient utvecklade CNS-biverkningar. En annan studie av hemodialyspatienter med samma doser gav liknande serumkoncentrationer av aciklovir (medel ± SD: 6,4 ± 0,8 (my)mol/l) [19]. Så vitt vi känner till saknas dock dos–effektdata vid denna dosering.
Aciklovirbehandling av patienter med njursvikt med eller utan dialys blir betydligt säkrare om den monitoreras med bestämning av serumkoncentrationer av modersubstans och metabolit. Enligt Fass bör aciklovir, givet intravenöst, ges under minst en timme, eftersom även tidigare njurfriska patienter kan drabbas av akut njursvikt vid för hastig administrering, samt om patienten är dehydrerad.
Om CNS-biverkningar uppstår bör serumkoncentrationerna av aciklovir och CMMG bestämmas akut. Härigenom kan aciklovirintoxikation skiljas från herpes simplex- eller herpes zoster-encefalit eller annan CNS-sjukdom. Serum och likvor analyseras akut på avdelningen för klinisk farmakologi, Karolinska Universitetssjukhuset Huddinge, även på helger (provtagningsanvisningar finns på http://provtagningsanvisningar.karolinska.se/templates/provanvisning____52964.aspx ).
Vid CNS-biverkningar av lindrig grad kan utsättning av (val)aciklovir samt uppvätskning och forcerad diures räcka som åtgärd. I svårare fall, med en okontaktbar och komatös patient, bör hemodialys initieras så snart det är möjligt. Aciklovir- och CMMG-koncentrationerna sjunker med ca 50 procent under en 3–4-timmars dialys, ofta med påtaglig förbättring av CNS-symtomen [8].
Kontinuerlig dialys, såsom CVVHD eller CVVHDF (PRISMA), resulterar vanligen i ett aciklovirclearance över dygnet som motsvarar en konventionell 3–4-timmars hemodialys [20]. Peritonealdialys (PD) är ineffektiv, då clearance av aciklovir endast är ca 4 ml/min [21].
Konklusion
Sammanfattningsvis är CNS-biverkningar vid aciklovirbehandling sällsynta, men de kan vara allvarliga. De har beskrivits framför allt vid nedsatt njurfunktion. Riskpatienter är de med kronisk eller akut njursvikt och troligen också de med åldersrelaterad njurfunktionsnedsättning. CNS-biverkningar av aciklovir kan misstolkas som herpes zoster- eller herpes simplex-encefalit. Analys av aciklovir och CMMG i serum kan i dessa fall stödja differentialdiagnostiken.
För närvarande pågår en farmakokinetisk studie vid avdelningen för klinisk farmakologi på Karolinska Universitetssjukhuset med syfte att ge underlag för adekvat dosering vid olika grad av njurfunktionsnedsättning. På Läkemedelsverket pågår även en utredning om lämplig dosering av aciklovir och valaciklovir till patienter med nedsatt njurfunktion. I avvaktan på resultatet av studien och utredningen anser vi att aciklovir och valaciklovir bör doseras med försiktighet till riskpatienter.
Till författarnas glädje kan vi notera att doseringsrekommendationerna för valaciklovir i nätupplagan av Fass nu harmoniserar med de amerikanska rekommendationerna. Dock kvarstår vår rekommendation att valaciklovir bör undvikas vid grav njursvikt.
*
Potentiella bindningar eller jävsförhållanden: Anders Helldén har tagit emot bidrag från GlaxoSmithKline för att genomföra en studie på aciklovir.