Sammanfattat
Anala fistlar drabbar många patienter och är dubbelt så vanliga hos män som hos kvinnor.
Patienter med Crohns sjukdom utvecklar fistlar oftare än normalpopulationen.
Behandling hittills har varit skärande seton, klyvning, injektion av fibrinklister i fistelgången eller »advancement flap«.
Kollagenpluggen (Surgisis) är en ny metod för behandling av fistlar. Resultaten är uppmuntrande.
Fistel kommer av det latinska fistula = rör. En analfistel är en falsk gång från analkanalen till huden vid anus. Fistelgången är oftast betingad av en inflammation i kryptkörtlarna vid linea dentata i analkanalen. Patienter med Crohns sjukdom utvecklar oftare analfistlar än normalpopulationen, och fistelbildningen hos dessa patienter beror oftast på ulcerationer i analslemhinnan. Majoriteten av fistlarna debuterar som analabscesser, och kunskapen om detta är viktig vid behandling och uppföljning av analabscesser.
Patienterna är ofta mellan 30 och 50 år, och sjukdomen är ovanlig hos personer under 20 eller över 60 år [1]. Män utvecklar analfistlar 3–5 gånger oftare än kvinnor [2, 3]. Sainio och medarbetare rapporterade en incidens av sjukdomen på 12,3 per 100000 hos män och 5,6 per 100000 hos kvinnor [4]. Förklaringen till detta är sannolikt att män har fler körtlar än kvinnor.
Klassifikation
Parks´ klassifikation är den mest använda och accepterade indelning av fistlar [5] (Figur 1). Superficiella fistlar, som utgör ca 14 procent av alla fistlar, är inte med i denna indelning. Dessa fistlar involverar den subkutana portionen av den externa sfinktern och kan behandlas med klyvning.
Diagnostik
Klinisk diagnostik i form av inspektion och rektal palpation samt rektoskopi ska alltid utföras. Lokalisation av den externa öppningen är viktig. Är den externa fistelöppningen nära analöppningen rör det sig sannolikt om en intersfinkterisk fistel. Är öppningen lokaliserad mer perifert kan det röra sig om en transsfinkterisk fistel.
Det är oftast ytterst svårt att palpera eller se den interna öppningen. Injektion av metylenblått i fistelgången samt fistulografi används sällan numera för fisteldiagnostik. Endoanalt ultraljud eller MRI är de två metoder för fisteldiagnostik som används allt mer. Vilken man föredrar beror på erfarenhet på det sjukhus där fistlarna utreds och behandlas [6, 7]. Endoanalt ultraljud har den fördelen att undersökningen kan utföras av behandlande kirurg både på mottagningen och vid operationen. Man ska dock komma ihåg att fisteldiagnostiken på många ställen fortfarande sker på operationsbordet med hjälp av sonder och/eller väteperoxid.
Behandlingsmetoder
Trans-, supra- och extrasfinkteriska fistlar är svåra att behandla. De har hög recidivfrekvens, och felbehandling medför risk för anal inkontinens.
Numera använder man sällan skärande seton, som innebär att man lägger in trådar av silke, nylon eller polyester och knyter dem successivt med 2–4 veckors intervall för att skära igenom muskeln med fibrosbildning. Metoden är smärtsam och förbunden med stor risk för anal inkontinens [8, 9]. I dag användas nästan alltid dränagetråd (lös seton) för att inflammationen ska lägga sig inför nästa operation.
Metoden med injektion av fibrinklister i fistelgången introducerades 1991 av Hjörtrup och medarbetare i Danmark. Metoden är minimalinvasiv och utan risk för inkontinens hos patienten. Gruppen rapporterade lovande resultat med en läkningsprocent på 74 [10], men senare rapporter har visat lyckat resultat på bara mellan 33 och 14 procent [11, 12].
Advancement flap-tekniken har använts med varierande resultat (29–95 procent). Nyare serier har visat siffror på mellan 60 och 70 procents läkning [13, 14]. Med denna teknik mobiliseras mukosa och den interna sfinktern för att täcka den interna fistelöppningen. I Europa har man inte haft så lyckade resultat som i USA, och metoden är förenad med risk för inkontinens (9–50 procent) [14, 15].
Kollagenpluggen (Surgisis) (Figur 2) är framställd av kollagen utvunnet från tunntarmens submukosa hos gris. Kollagenet pressas, och man får en produkt med parallella kollagenfibrer och lite kärlinväxt. Surgisis är en helt ren biologisk produkt och inkorporeras i kroppen [16, 17]. Våren 2005 registrerades kollagenpluggen (Surgisis) för behandling av komplexa anala fistlar i USA. Primärresultaten var lovande; läkning sågs hos 83– 88 procent av patienterna [18, 19].
Indikation för inläggning av kollagenpluggen är behandling av komplexa höga fistlar. Patienten ska vara dränerad med en lös seton (ofta vesselloop) i minst sex veckor för att förhindra att icke-dränerade abscesshålrum eller fistelutlöpare föreligger vid plugginläggningen. Vid Crohnfistlar är det viktigt att patienten har optimal systemisk Crohnbehandling och att sjukdomen är i ett lugnt skede. Patienten förbereds med Klyx och får peroperativ antibiotikabehandling.
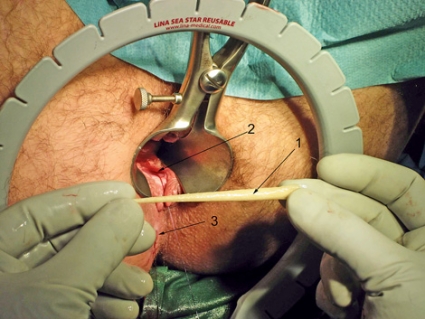
Fistelgången sköljs med väteperoxid, och pluggen förs på plats med hjälp av tråd som fixeras i den smala änden av pluggen (Figur 3). Den tjocka delen av pluggen, som är belägen vid den interna fistelöppningen, klipps till i höjd med öppningen utan för mycket kompression från fistelgången. Därefter sutureras pluggen fast vid den interna öppningen, och slemhinnan dras med hjälp av suturerna över den interna öppningen (Figur 4 och Figur 5). Patienterna har inte speciellt ont men får räkna med en del sekretion från den externa öppningen de första dagarna och i bland upp till flera veckor. Behandlingen kan göras polikliniskt.
Resultat från Europa
I maj 2006 registrerades pluggen (Surgisis) i EU. Resultat föreligger endast som abstract från Europa, och de första preliminära resultaten var knappt så lovande som resultaten från USA [20] (50-60 procents läkning). Förklaringen kan vara patientselektion. Patienterna hade ofta komplicerade fistlar eller var opererade ett flertal gånger tidigare.
Egna erfarenheter
På Bäckenbottencentrum vid kirurgiska kliniken, Universitetssjukhuset MAS i Malmö har vi använt kollagenpluggen sedan maj 2006. Alla patienter med fistlar kommer till oss på remiss. Majoriteten kommer från distriktsläkarmottagningar i Malmö. Ett stort antal kommer från andra kirurgkliniker i Södra sjukvårdsregionen, och ett mindre antal kommer via akutmottagningen.
Fram till 30 oktober 2007 har vi behandlat 55 patienter med transsfinkteriska fistlar. Av dem hade 16 Crohns sjukdom. Patienternas medelålder var 45 år (28–80 år). 41 av de 55 patienterna följdes upp i minst tre månader. En fistel betraktas som utläkt när både den interna och den externa öppningen är stängd kliniskt och ultraljudsmässigt. Medeluppföljningstiden var 12 månader (3–19).
Fistlarna har läkt ut hos 19 av 32 patienter med kryptoglandulära fistlar och hos 7 av 9 med Crohnfistlar. Hos 4 av 9 patienter där den första pluggbehandlingen misslyckades läkte fisteln ut efter den andra plugginläggningen. Cirka 63 procent av höga transsfinkteriska fistlar av både kryptoglandulär och Crohntyp läkte ut efter behandling med kollagenpluggen. Inga komplikationer har noterats. Patienterna upplever operationen som mycket skonsam, och den postoperativa tiden är närmast smärtfri.
Konklusion
Kollagenpluggen är en lovande, enkel och relativt smärtfri behandlingsmetod vid komplexa anala fistlar. Patienternas kontinens riskeras inte, och vid misslyckande kan behandlingen upprepas.
Vi har fortfarande för kort uppföljningstid för att helt kunna utvärdera läkningsprocenten, men preliminära resultat talar för att Crohnfistlar går att behandla med kollagenpluggen med lika stor framgång som kryptoglandulära fistlar.
*
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.