Sammanfattat
Svåra skallskador tar många unga människors liv och ger allvarliga bestående men. Det är viktigt att förebygga olyckor för att minska detta problem.
För dem som drabbas av en allvarlig skallskada kan risken för att avlida reduceras och omfattningen av skadan lindras genom en systematisk handläggning.
Att undvika sekundära skador till följd av hypoxi och hypotension samt erbjuda snabbast möjliga transport till sjukhus med neurokirurgisk kompetens har visats minska både mortalitet och morbiditet.
Kunskaper och färdighet i bedömning och behandling av allvarliga skallskador baserat på forskning skapar grunden för denna handläggning.
Evidensbaserade riktlinjer finns i dag, med fokus på alla led i behandlingskedjan.
Denna artikel, som utgår från Scandinavian Neurotrauma Committee, presenterar nya rekommendationer – anpassade för skandinaviska förhållanden – från Brain Trauma Foundation avseende prehospital handläggning av patienter med svåra skallskador.
I de nordiska länderna är dödligheten i skallskador 12,6 per 100000 invånare. Mellan 800 och 900 personer avlider årligen i Sverige av en skallskada [1]. Det stora flertalet av dessa är unga. Dessutom överlever många med livslång nedsatt funktion till följd av sin hjärnskada.
Nästan hälften av dödsfallen vid traumatisk hjärnskada inträffar inom de första 2 timmarna efter olyckan; orsaken anses vara stora extrakraniella blödningar eller en utbredd hjärnskada.
Fram till mitten av 1990-talet minskade antalet dödsfall efter trauma. Detta anses först och främst bero på förebyggande åtgärder. Efter 1993–1994 har vi dock inte kunnat notera samma positiva utveckling som åren dessförinnan när det gäller dödsfall orsakade av traumatisk hjärnskada jämfört med dödsfall hos traumapatienter generellt [2].
Förebyggande av olyckor måste fortsätta, och arbetet med att hantera dem som drabbats av olyckor måste förbättras. Det finns anledning att tro att dödligheten kan reduceras ytterligare genom att systematisera traumabehandlingen såväl logistiskt som medicinskt [3].
Genom att öka kunskapen om hjärnskadebehandling i alla led, från olycksplatsen till neurorehabiliteringen, baserat på känd kunskap om vilka faktorer som påverkar prognosen, kan fler överleva med ett gott slutresultat.
Under de senaste 10 åren har ett antal evidensbaserade riktlinjer presenterats inom neurotraumatologi [4-9]. Successivt har dessa fått genomslag i stora delar av västvärlden avseende handläggning och behandling av såväl skallskador som spinala skador hos både vuxna och barn.
I Skandinavien har riktlinjer för hantering av minimala, lätta och moderata skallskador introducerats [10]. Dessa är nu implementerade på många sjukhus i Skandinavien [11]. Riktlinjerna är ett resultat av ett nordiskt samarbete i Scandinavian Neurotrauma Committee. Kommittén utgår från Nordisk neurokirurgisk förening och har nu ingått ett nära samarbete med Brain Trauma Foundation för att utveckla skandinaviska riktlinjer för prehospital hantering av svåra skallskador.
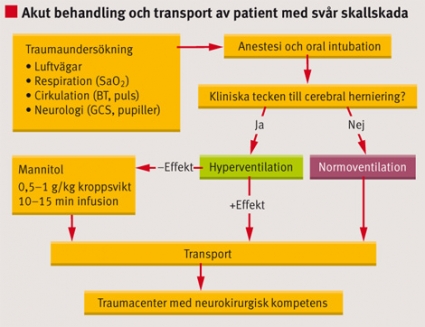
År 2000 utkom den första utgåvan av dessa riktlinjer från Brain Trauma Foundation, och de har nyligen reviderats [6]. I denna artikel presenteras en sammanfattning och anpassning av riktlinjerna till skandinaviska förhållanden (Figur1). Scandinavian Neurotrauma Committee rekommenderar att denna kunskap implementeras i nationella och regionala traumasystem. Riktlinjerna avser patienter med allvarliga skallskador (Glasgow Coma Scale [GCS] 3–8; Reaction Level Scale [RLS] 4–8) [12].
Utveckling av riktlinjer
Brain Trauma Foundation genomförde en systematisk litteraturgenomgång baserad på specifika sökkriterier. Engelskspråkig litteratur fram till 2006 blev genomgången avseende de olika definierade ämnena. Riktlinjerna från Brain Trauma Foundation är uppdelade i två huvuddelar. Den första beskriver undersökning och monitorering (assessment), medan den andra beskriver behandling (treatment). Den första delen är indelad i monitorering, gränsvärden för syresättning och blodtryck, GCS och pupillfynd. Den andra delen är indelad i hantering av luftvägar/ventilation/syresättning, vätskeresuscitering, behandling av cerebral herniering, traumasystem och transportbedömningar.
Externa och fristående epidemiologer (Oregon Evidence-based Practice Center) klassificerade litteraturen. Klassificeringen genomfördes efter accepterade metoder [13]. Utifrån denna klassificering har rekommendationer utarbetats baserade på olika grad av klinisk evidens, huvudsakligen klassIII-evidens, men även enstaka klassII.
Inom varje ämnesområde finns rekommendationer för såväl barn som vuxna.
Utkastet till riktlinjer är genomgånget och reviderat av oberoende expertgrupper inklusive Scandinavian Neurotrauma Committee, som har licens för att sammanfatta och anpassa dessa riktlinjer till skandinaviska förhållanden.
Undersökning och monitorering
Syresättning och blodtryck
Rekommendation. Hypoxi (SaO2 <90 procent) eller hypotension mätt prehospitalt är två viktiga negativa prognostiska faktorer hos vuxna med svåra skallskador. Hypotension hos barn definieras som systoliskt blodtryck
• <60 mm Hg hos barn <28 dagar
• <70 mm Hg hos barn 1–12 månader
• <(70 + 2 x ålder) mm Hg hos barn 1–10 år
• <90 mm Hg hos barn >10 år (och hos vuxna).
Syresättning ska prehospitalt mätas med pulsoximeter. Både systoliskt och diastoliskt blodtryck ska mätas.
För barn används kuff som motsvarar barnets ålder. Syresättning och blodtryck ska mätas så ofta som möjligt, helst kontinuerligt, men minst var 5 minut.
Bakgrund. Flera studier har visat att även korta episoder med hypotension eller hypoxi efter svåra skallskador signifikant ökar morbiditet och mortalitet. Uppträder hypotension och hypoxi samtidigt förvärras prognosen betydligt [14]. En klass II-studie visade att när blodtrycket ökas hos hypotensiva skallskadade patienter förbättras behandlingsresultatet proportionellt med blodtrycksökningen [15]. Ingen studie har visat motsvarande effekt vid korrigering av hypoxi, men man får anta att effekten är motsvarande.
Hos barn finns få studier som belyser den prognostiska effekten av hypoxi och hypotension. I en retrospektiv studie av hypotension i en pediatrisk population visades att hypotension (systoliskt blodtryck <5:e percentilen i mer än 5 minuter) var relaterad till dåligt behandlingsresultat [16].
Medvetandegrad
Rekommendationer. GCS/RLS ska genomföras som en klinisk undersökning av patienten (Tabell I och II). Detta genomförs med verbala kommandon, men hos patienter som inte följer uppmaning används central smärtstimulering (supraorbitalt eller över mastoiden). Medvetandegraden bedöms efter initial stabilisering av luftvägar, syresättning och cirkulation, men innan sederande eller muskelrelaxerande läkemedel ges.
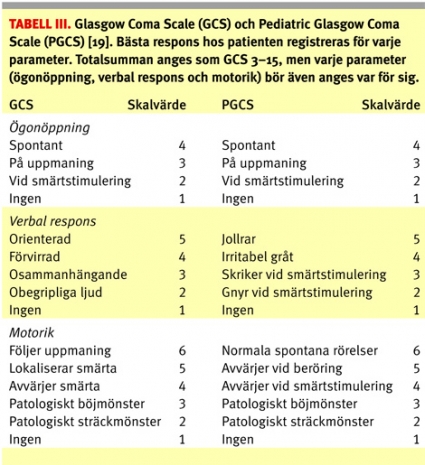
Hos barn används vuxen-GCS från 2 års ålder. För yngre barn används Pediatric Glasgow Coma Scale (PGCS) (Tabell III). Undersökningen ska genomföras så ofta som möjligt i början, var 5–10 minut.
Bakgrund. Lågt prehospitalt GCS (högt RLS) är en stark indikator på svårighetsgraden vid en skallskada. Sedan Teasdale och Jennett 1974 publicerade GCS har denna kliniska värdering blivit den mest använda metoden att ange medvetandegrad vid huvudskador [20]. Testkvaliteten är värderad prehospitalt vid jämförelse mellan olika personer och professioner och har en moderat tillförlitlighet [21]. Baxt och Moody har visat att GCS prehospitalt är en stark indikator för det slutliga behandlingsresultatet [22]. Framför allt signalerar ett sjunkande GCS dålig prognos och indikerar att patienten har ett intrakraniellt hematom som kräver snabb kirurgisk behandling [23]. Den ursprungliga GCS-skalan är inte användbar för små barn. För denna grupp rekommenderas i stället PGCS [19].
I Sverige används såväl prehospitalt som vid akutmottagningar huvudsakligen RLS för klinisk värdering av medvetandegrad [17, 18]. Denna skala anses av många som mer praktisk, eftersom skallskadade patienter kan ha dels ansiktsfrakturer som försvårar bedömning av ögonfunktion, dels icke-bedömbar verbal förmåga på grund av att patienten är intuberad.
Pupiller
Rekommendation. Båda pupillerna ska undersökas avseende storlek, symmetri och ljusreaktion. Pupillasymmetri definieras som >1 mm skillnad i pupillstorlek. En ljusstel pupill har <1 mm reduktion i diameter vid ljusstimulering. För att öka den diagnostiska nyttan av pupillundersökningen ska man söka efter tecken på orbitaskador (vilket i så fall ska noteras) och utföra undersökningen först efter initial stabilisering av luftvägar, syresättning och cirkulation. Undersökningen ska upprepas så ofta som möjligt, minst var 5 minut.Bakgrund. Pupillfunktionen kan påverkas vid skallskada. Kontroll av pupillerna är därför centralt i den neurologiska undersökningen vid skallskada. Ljusstimulering testar funktionen hos linsen, retina, optikusnerven (NII), hjärnstammen och okulomotoriusnerven (NIII). Direkt ljusstimulering testar samma sidas okulomotoriusnerv. Konsensuell (indirekt) ljusstimulering testar motsatt sidas okulomotoriusnerv. Utslagen ljusreaktion eller asymmetri kan indikera inklämningssyndrom eller hjärnstamspåverkan. Pupillasymmetri <1 mm är normalt och har ingen patologisk betydelse.
Hos skallskadade patienter fann man asymmetri endast hos patienter med intrakraniellt tryck (ICP) >20 mm Hg [24]. Det finns en stark prognostisk koppling mellan dilaterade, ljusstela pupiller och mortalitet vid skallskador [25]. Detta är däremot en mycket ospecifik indikator på den anatomiska lokalisationen av skadan [26]. Metabola, respiratoriska och cirkulatoriska störningar är också associerade med dilaterade pupiller. Efter ett epileptiskt anfall kan man se dilaterade och ljusstela pupiller. Vissa medikamenter och droger kan också ge pupillförändringar. Det är därför nödvändigt att resuscitera och stabilisera patienten innan man bedömer pupillerna [27].
Behandling
Luftvägar, ventilation och syresättning
Rekommendation. Hypoxi (SaO2 <90 procent) ska undvikas och korrigeras omedelbart om det uppstår. Alla patienter med skallskada ska ges syrgas. En artificiell luftväg bör etableras hos patienter med GCS 3–8/RLS 4–8 och som uppvisar ofria luftvägar, hypoxi som inte låter sig korrigeras med tillförsel av syrgas eller där lång prehospital transport förväntas. När endotrakeal intubation utnyttjas ska tubens placering verifieras med auskultation och monitorering av endtidalt CO2 (ETCO2). Prehospital endotrakeal intubation bör endast utföras av personal som regelbundet genomför denna procedur. Hyperventilation (ETCO2 <4,5 kPa) ska undvikas så länge patienten inte uppvisar tecken till inklämning.Bakgrund. Rekommendationerna är baserade på klass III-evidens. För patienter med svår skallskada är fria luftvägar och normal syresättning avgörande för att uppnå ett gott slutresultat. Chestnuts och medarbetares studie från Traumatic Coma Databank visade att patienter med hypoxi (SaO2 <90 procent) hade en förhöjd mortalitet och att denna steg betydligt vid samtidig förekomst av hypotension (systoliskt BT <90 mm Hg) [14]. Hypoxi kan korrigeras genom att ge patienten syrgas, antingen via syrgasmask om patienten har egenandning eller via tub, larynxmask eller liknande om artificiell luftväg måste etableras.
Studier där man har genomfört avancerad fri luftväg har dessvärre uppvisat motstridiga resultat [28, 29]. Under senare år har flera studier visat att vid prehospital intubation som utförs av personal med liten erfarenhet och otillräcklig monitorering ökar dödligheten jämfört med hos de patienter som inte intuberas [28]. Felintubation, långvarig procedur och därav åtföljande desaturation är den sannolika förklaringen till detta. Hos patienter med svåra skallskador (GCS 3–8/RLS 4–8) visade dock Winchell och Hoyt att patienter som intuberades prehospitalt hade bättre prognos än de som inte intuberades [30].
I andra undersökningar med antingen anestesiläkare [29] eller sjukvårdspersonal med intensivvårdsutbildning [31] är det visat att prehospital intubation med användning av muskelrelaxantia är en säker procedur. Verifiering av korrekt tubplacering är av stor betydelse vid prehospital intubation. Används kapnografi kan säkerheten för korrekt tubplacering ökas till 100 procent [32]. I samband med intubation bör blodtryck, syresättning och kontinuerlig ETCO2 monitoreras. Både hypotension och hypoxi är associerade med dåligt behandlingsresultat efter skallskada [14]. Hyperventilering är ofta förekommande vid manuell ventilation och medför hypoperfusion av hjärnan, något som försämrar prognosen [28]. Monitorering med ETCO2 rekommenderas därför.
För barn finns endast ett fåtal studier som berör säkerställande av fri luftväg. En prehospital klass II-studie med barn visar att det inte är någon skillnad i behandlingsresultat mellan dem som blir intuberade och dem som får maskassisterad ventilation [33]. Då intubation inte är möjlig att genomföra rekommenderas därför maskassisterad ventilation.
Vätskeresuscitering
Rekommendation. Administration av intravenös vätska rekommenderas till alla patienter med allvarlig skallskada för att förebygga hypotension eller för att begränsa hypotensionsperioden till kortast möjliga tid. Vid hypotension på patienter med svåra skallskador rekommenderas hyperton resuscitering prehospitalt med användning av hyperton NaCl med eller utan dextran.
Bakgrund. Rekommendationerna är baserade på klass II- och III-evidens. För barn finns inga relevanta prehospitala studier.
Hypotension är en starkt negativ prognostisk faktor för patienter med svår skallskada [14]. Det är därför centralt i hanteringen av patienter med allvarlig skallskada att reversera hypotension snabbast möjligt när den uppstår, eller helst förebygga den. Isotona kristalloider är de mest använda vätsketyperna vid prehospital resuscitering av skallskadade patienter. Det finns dock begränsat med data som styrker användning av isotona lösningar.
Några få studier har jämfört hyperton NaCl med isotona lösningar [15, 34-37]. Resultaten ger inte entydiga svar på om användning av hyperton resuscitering förbättrar prognosen hos skallskadade patienter. Det är inte påvisat några säkra negativa effekter av att använda hypertona lösningar [38]. I Vassars och medarbetares studie från 1991 fann man att hos patienter med allvarliga skallskador var överlevnaden signifikant högre i gruppen som fick NaCl/dextran än hos dem som fick isoton resuscitering [35].
I en senare randomiserad, dubbelblindad studie från 2004 kunde Cooper och medarbetare inte påvisa någon skillnad i överlevnad mellan grupperna av skallskadade patienter som antingen fick 7 procent NaCl eller Ringeracetat [34]. Wade och medarbetare gick igenom studier som omfattade patienter med skallskador där hyperton NaCl hade använts för resuscitering [37]. Överlevnaden var signifikant bättre hos patienter som fick hyperton NaCl än hos patienter som fick isotona vätskor.
Cerebral herniering
Rekommendationer. Vid kliniska tecken på cerebral herniering är intubation och moderat hyperventilation (ETCO2 <4,5 kPa) första behandlingsval. Hyperventilation ska fortsätta så länge patienten uppvisar tecken på herniering. Osmoterapi i form av mannitol (0,5–1,0 g/kg kroppsvikt) eller hyperton NaCl (1–2 mmol/kg kroppsvikt) bör användas endast vid optimal monitorering av cirkulation och av personal med kompetens i avancerad hjärt–lungräddning.Bakgrund. Rekommendationerna är baserade på klass III-evidens. För barn finns inga prehospitala studier avseende detta problem. De prehospitala rekommendationerna avseende barn med hänsyn till hyperventilation, mannitol och hyperton NaCl bygger på studier från behandling på sjukhus.
Cerebral herniering är ett akut livshotande tillstånd. Det kan uppstå på grund av intrakraniella hematom med tryck mot hjärnan eller hematom i bakre skallgropen med sekundär hjärnstamspåverkan. Kliniska tecken på cerebral herniering är dilaterad(e) och ljusstel(a) pupill(er), sträckmönster vid smärtstimulering eller sjunkande medvetandegrad. Med sjunkande medvetandegrad menas ett fall i GCS-skalan på 2 poäng eller mer där initialt GCS är lägre än 9, alternativt en försämring i RLS-grad med 1 steg eller mer där initial RLS-grad är 4–7.Hyperventilation. Hyperventilation sänker ett förhöjt ICP effektivt genom att ge upphov till en cerebral vasokonstriktion och reduktion av hjärnans blodflöde [39]. Profylaktisk hyperventilation är skadlig och ska undvikas [40]. Hyperventilation ska därför endast användas på patienter med kliniska tecken på cerebral herniering. Hyperventilation är definierat kliniskt som andningsfrekvens 20 per minut hos vuxen, 25 per minut hos barn och 30 per minut hos småbarn [6]. Vid monitorering med kapnografi är ETCO2 <4,5 kPa definierat som hyperventilation.Osmoterapi. Med osmoterapi menas administrering av osmotiskt aktiva lösningar som sänker det intrakraniella trycket. Traditionellt sett har mannitol varit mest använt. Det finns god dokumentation av den ICP-sänkande effekten av mannitol [41]. Mannitol administreras intravenöst i bolusdoser på 0,5–1 g/kg kroppsvikt (motsvarar 250–500 ml 150 mg/ml mannitol vid en kroppsvikt på 70–80 kg). Klass I-studier som dokumenterar den prognostiska nyttan av mannitol saknas. Hyperton NaCl i olika koncentrationer har också använts på skallskadade patienter. Den ICP-sänkande effekten motsvarar den av mannitol [42]. Det finns ingen konsensus i litteraturen om vilken koncentration NaCl man ska använda.
Transport av patienten och behandling under transport
Rekommendation. Alla regioner bör ha ett organiserat traumasystem innefattande kommunikationslinjer, transportsystem och fackmedicinsk kompetens för att tillförsäkra att patienten blir behandlad på rätt nivå avseende skadans omfattning.
Patienter med svåra skallskador bör transporteras direkt till sjukhus med tillgång till datortomografi dygnet runt samt omedelbar tillgänglighet till neurokirurgisk expertis på traumatiska hjärnskador, inklusive monitorering och behandling av förhöjt intrakraniellt tryck. Undantaget från denna regel utgörs av instabila patienter där man inte räknar med att kunna stabilisera tillståndet under transporten.
Bakgrund. Rekommendationerna är baserade på klass III-evidens.
Dödligheten efter alla typer av skador reduceras vid implementering av regionala system för hantering av traumapatienter [43, 44]. Informationen till alarmeringscentraler ska ligga till grund för värdering av skadeutbredningen. Detta innebär att man aktiverar resurser som är tillfredsställande avseende monitorering, behandling och transport av patienten till rätt behandlingsnivå. Evakueringskedjan från skadeplatsen innefattar ambulanspersonal, helikopter och lokalsjukhus, till dess patienten når slutgiltig behandlingsnivå. Detta gäller endast i regioner med långa avstånd till neurokirurgisk klinik [45].
På grund av stora geografiska skillnader mellan de skandinaviska länderna är det inte möjligt att skapa gemensamma rekommendationer för val av transport och bestämma huruvida patienten ska transporteras via närmaste lokal-/centralsjukhus eller inte. De enskilda regionerna måste därför själva utifrån sin infrastruktur skapa specifika rekommendationer för transporten.
Mortaliteten vid skallskador reduceras då patienter transporteras direkt till ett specialiserat traumasjukhus (nivå 1) [46]. I större delen av Skandinavien är dock de geografiska avstånden till de aktuella neurokirurgiska klinikerna så stora att det kan vara svårt att uppnå optimal monitorering och behandling om patienten ska transporteras direkt till traumaenheten, trots tillgång på avancerade transportsystem [47]. Då patienter med svåra skallskador först inkommer till lokal- eller centralsjukhus ska tiden i väntan på fortsatt tranport till neurokirurgisk klinik användas på bästa möjliga sätt. Patienten ska undersökas och monitoreras, och livshotande extrakraniella skador ska behandlas enligt erkända riktlinjer utan onödig tidsförlust.
Skallskadekirurgi bör däremot inte utföras vid lokal- eller centralsjukhus utan neurokirurgisk expertis, eftersom detta visat sig ge sämre resultat [48, 49]. Om datortomografisk undersökning kan genomföras utan onödig tidsspillan är detta att föredra, framför allt om det finns möjlighet att skicka bilderna digitalt till mottagande neurokirurgisk klinik [45].
Sammanfattning och diskussion
Här presenterade riktlinjer för prehospital handläggning av patienter med svåra skallskador (GCS 3–8, RLS 4–8) är inte ett originalarbete från författarna. Att utveckla sådana riktlinjer på basis av existerande medicinsk kunskap (evidens) är arbetskrävande. Eftersom det redan föreligger ett flertal olika riktlinjer som utarbetats av andra organisationer [6-9], valde vi att gå igenom dessa och välja ut de bästa riktlinjerna och anpassa dessa till skandinaviska förhållanden.
Som utgångspunkt valde vi de riktlinjer som utarbetats och nyligen uppdaterats av Brain Trauma Foundation [6], där vi inhämtat deras tillåtelse att anpassa dessa till våra förhållanden. En anpassning till skandinaviska förhållanden är helt nödvändig, eftersom geografiska förhållanden, befolkningstäthet och infrastruktur starkt varierar mellan ursprungslandet USA och de skandinaviska länderna.
Under arbetet med dessa riktlinjer har vi slagits av hur svag den vetenskapliga basen är för de åtgärder vi föreslår. I bästa fall föreligger klass II-evidens, tex för användning av hypertona lösningar, medan andra åtgärder endast har klass III-evidens som vetenskaplig grund, tex användning av hyperventilation för att reducera intrakraniellt tryck. Vi har försökt ange på vilken vetenskaplig grund rekommendationen är baserad.
Ett annat problem är att det ofta inte finns studier som dokumenterar den prehospitala effekten av åtgärder som visat sig framgångsrika inom sjukhusets väggar. Här har vi baserat våra rekommendationer på dessa »in hospital«-studier då vi utgår från att effekten av åtgärden torde vara densamma, även om den utförts prehospitalt. Detta gäller tex användning av mannitol som trycksänkande behandling under transporten.
För närvarande finns få relevanta studier som mäter effekten av olika åtgärder vid svåra skallskador hos barn. Vi har därför vid ett antal tillfällen använt vuxenstudier som grund för våra rekommendationer, eftersom vi antagit att patofysiologin hos barn inte avviker väsentligt från vuxna patienters.
Det bästa sättet att minska mortalitet och morbiditet vid skallskador är att förebygga att skadan uppkommer. Då olyckan väl är framme är det vår bestämda uppfattning att de åtgärder som föreslås i dessa riktlinjer är av avgörande betydelse för att förbättra slutresultatet efter skadan. Den primära hjärnskadan som uppstår vid själva skadeögonblicket kan vi i dag inte påverka. De åtgärder som rekommenderas i dessa riktlinjer har alla som mål att hindra eller försena utvecklingen av sekundära hjärnskador.
Det övergripande målet för den prehospitala hanteringen av patienter med svåra skallskador, dvs summan av föreslagna åtgärder, är att så snabbt som det över huvud taget är möjligt kunna leverera en cirkulatoriskt och respiratoriskt stabil patient till den regionala neurokirurgiska kliniken, där slutgiltig behandling av patienten kan genomföras.
*
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.