Sammanfattat
För att inkluderas i den internationella statistiken över direkta och indirekta mödradödsfall krävs att en O-diagnos (OOO–99, graviditet, förlossning och barnsängstid enligt ICD–10) kodas som den underliggande dödsorsaken.
Det finns risk för underrapportering av mödradödsfall, särskilt om kvinnan avlider inom ett annat verksamhetsområde än kvinnosjukvården.
Det saknas kunskap om dödsfall som inträffar i relation till graviditet.
Det saknas återkoppling till hälso- och sjukvården om dessa ovanliga och svåra fall.
Efter registergenomgång och samkörning av data från medicinska födelseregistret och dödsorsaksregistret kunde ytterligare mödradödsfall påvisas.
En rutinmässig samkörning av data från dessa register bör ske för optimal täckning av graviditetsrelaterade dödsfall.
En arbets- och referensgrupp har tillsatts via SFOG för att systematiskt beskriva och därefter redogöra för föregående års mödradödsfall.
Enligt WHO definieras maternell mortalitet som dödsfall i samband med graviditet eller inom 42 dagar efter avslutad graviditet, oavsett duration och lokalisation. Dödsfallet ska vara relaterat till eller ha förvärrats av graviditeten. Sålunda inkluderas inte olyckor eller fall som inte är graviditetsrelaterade. Mödradödligheten i världen varierar mellan mindre än 10/ 100000 och över 1000/100000. År 2005 var den maternella mortaliteten i Sverige 3/100000 levande födda barn, vilket är bland de lägsta i världen [1].
I Afrika och Asien är blödning den vanligaste orsaken till död i anslutning till graviditet och förlossning, medan graviditetsrelaterad hypertoni leder till flest dödsfall i Latinamerika och Karibien [2]. I Storbritannien är sedan 1997 fler graviditetsrelaterade dödsfall orsakade av indirekta skäl (dvs sjukdomar eller orsaker vars förlopp påverkats av graviditeten), framför allt hjärt–kärlsjukdomar, såsom hjärtinfarkt och kardiomyopati, medan de ledande direkta dödsorsakerna (dvs sjukdomar och komplikationer förknippade med graviditet, förlossning till och med 42 dagar efter förlossning) är trombo-emboliska tillstånd [3].
Skäl misstänka underrapportering
Information om maternell mortalitet i Sverige baseras på rapportering till dödsorsaksregistret (Socialstyrelsen). Dödsorsaken kodas enligt WHOs klassifikation i en dödsorsak som inledde förloppet som vållade död och ett antal diagnoser som bidragit till dödsfallet. För att inkluderas i den internationella statistiken över direkta och indirekta mödradödsfall krävs att en O-diagnos (OOO–99, graviditet, förlossning och barnsängstid enligt ICD-10) kodas som den underliggande dödsorsaken.
Det finns skäl att misstänka att det finns en underrapportering av maternell mortalitet i Sverige. Socialstyrelsen klassificerar ett dödsfall som obstetriskt om det framgår antingen att dödsfallet vållades av en direkt komplikation till graviditeten, eller att en sedan tidigare föreliggande sjukdom förvärrats av graviditeten och att kvinnan avlidit i denna sjukdom. Det kan finnas brister i rapporteringen, i synnerhet om kvinnan avlider utanför verksamhetsområdet kvinnosjukdomar och förlossningar. Ett exempel är en kvinna som avlider i en hjärnblödning en månad efter förlossningen. Här är det osäkert om det framgått att hon nyligen varit gravid och därmed får en O-diagnos som underliggande eller bidragande dödsorsak.
Även om det vore så att alla graviditetsrelaterade dödsfall rapporterades och registrerades korrekt saknas återkoppling till hälso- och sjukvården. Dessutom saknas rapportering och kunskap kring dödsfall i samband med graviditet vid olyckor, suicid och icke-graviditetsrelaterade orsaker, liksom dödsfall vid graviditetsrelaterade orsaker mer än 42 dagar efter förlossningen. Obstetriker och barnmorskor men även kolleger inom andra specialiteter behöver få mer kunskap om dessa ovanliga men svåra och viktiga fall, annars finns risk för suboptimal vård. Så kallade suboptimala faktorer, som att patienten söker sent eller vägrar behandling, språksvårigheter eller fördröjning av adekvat diagnos eller behandling kan i efterhand identifieras hos 40–60 procent av mödradödsfallen i England [3].
Mot denna bakgrund ville vi ta reda på hur många kvinnor i Sverige som avlidit i samband med graviditet och förlossning och upp till ett år efter förlossningen, oavsett dödsorsak. Vi ville även få en kartläggning av aktuella dödsorsaker och undersöka om det fanns en samstämmighet mellan nationell dödsorsaksrapportering och registrerade dödsfall i samband med graviditet vid kvinnoklinikerna i Sverige.
Material och metod
Detta är en registergenomgång som omfattar uppgifter från dödsorsaksregistret och medicinska födelseregistret, Epidemiologiskt centrum, Socialstyrelsen. Dödsorsaksregistret omfattar samtliga avlidna som är folkbokförda i Sverige sedan 1952. Vid varje dödsfall utfärdas ett dödsbevis och ett dödsorsaksintyg av läkare. Dödsbeviset lämnas till det lokala skattekontoret. Den läkare som utfärdat dödsbeviset ansvarar också för att intyg om dödsorsaken skickats till Socialstyrelsen. Intyget utfärdas i första hand av den läkare som vårdat den avlidna under den sista sjukdomen. Socialstyrelsen klassificerar dödsorsaken enligt den internationella klassifikationen av sjukdomar och dödsorsaker (ICD-10). För varje individ registreras en underliggande dödsorsak och ett antal bidragande dödsorsaker.
I denna studie har vi inkluderat dödsfall med dödsorsaker inom ICD-10-klassifikationens O-kapitel mellan åren 1997 och 2005 som antingen underliggande eller bidragande dödsorsak. Denna definition kallas inom WHO »pregnancy-related death«. Information har även hämtats från medicinska födelseregistret, som innehåller uppgifter från graviditeten, förlossningen och nyföddhetsperioden för barn födda i Sverige sedan 1973. Som komplement till genomgången av registerdata skickades en enkät till samtliga verksamhetschefer för Sveriges kvinnokliniker med förlossningsverksamhet (n=46). För tidsperioden 1997–2004 efterfrågades data kring dödsfall i samband med graviditet.
Resultat
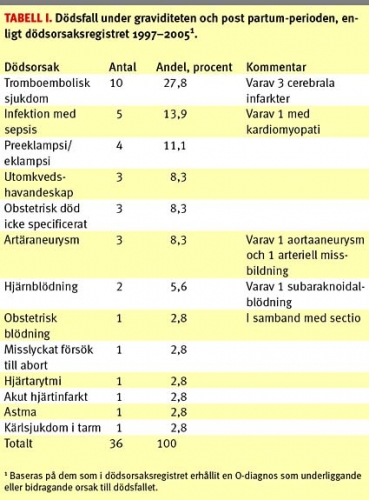
Under perioden 1997–2005 har dödsorsaksregistret rapporterat 36 dödsfall där kvinnan erhållit en O-diagnos som underliggande eller bidragande dödsorsak (Tabell I). Vanligaste dödsorsaker var tromboembolisk sjukdom, infektionssjukdom och preeklampsi/eklampsi. Efter samkörning mellan dödsorsaksregistret och medicinska födelseregistret för åren 1997–2005 fann vi 18 kvinnor som avlidit i samband med graviditet till och med dag 42 post partum (Tabell II) utan att kvinnan hade en O-diagnos i dödsorsaksregistret. De vanligaste dödsorsakerna var aortaaneurysm och trafikolycka. Två fall av suicid och två oklara dödsfall fanns rapporterade.
Vid motsvarande analys för tiden mellan 43 och 365 dagar post partum identifierades 95 kvinnor som avlidit enligt dödsorsaksregistret (Tabell III). För denna grupp av kvinnor var cancersjukom den vanligaste dödsorsaken, följt av suicid och olyckor/övergrepp.
Frågan »Känner du själv eller andra berörda inom ditt eller andras verksamhetsområde till någon/några kvinnor som avlidit i anslutning till graviditet (upp till ett år) under åren 1997– 2004?« ställd till verksamhetscheferna vid Sveriges kvinnokliniker besvarades av samtliga med 24 ja och 22 nej. Sammanlagt rapporterades 37 dödsfall i samband med graviditet och post partum. Av dessa dödsfall uppgavs 24 med komplett personnummer, vilket möjliggjorde matchning mot dödsorsaks- och medicinska födelseregistret. 16 av de 24 avlidna kvinnorna fanns med i dödsorsaksregistret med O-diagnos. Övriga åtta kvinnor saknade O-diagnos, varav fyra inträffade till och med dag 42 post partum och fyra mellan 43 och 365 dagar post partum. Samtliga inrapporterade dödsfall med känd identitet kunde sålunda identifieras även via dödsorsaksregistret och medicinska födelseregistret
Diskussion
Våra data bekräftar misstanken om en underskattning av förekomsten av graviditetsrelaterade dödsfall i Sverige, ett fenomen som sannolikt föreligger även i andra länder. Vi har också kunnat visa att det finns en bristande samstämmighet mellan nationell dödsorsaksrapportering och registrerade dödsfall i samband med graviditet vid kvinnoklinikerna i Sverige. I en multicenterstudie granskades tillgängliga data från födelseregister och dödsorsaksregister från två stater i USA samt Finland och Frankrike under åren 1999–2000. Man fann vid klassificering av dödsorsak enligt ICD-10 en underregistrering på mellan 22 procent (Frankrike) och 93 procent (Massachusetts). Underrapporteringen var högst i områden med låg mödradödlighet [4].
Många av de kvinnor som avlider i samband med graviditet vårdas i slutskedet på intensivvårdsavdelning. Andra kan avlida på akutmottagningar eller inom andra specialiteter, som kardiologi, torax eller neurokirurgi. För att förbättra dödsorsaksstatistiken är det viktigt att den läkare som utfärdar dödsorsaksintyget inte glömmer att rapportera när kvinnan är eller har varit gravid i anslutning till dödsfallet och klargör sambandet mellan graviditeten och dödsfallet.
Det fanns inget dödsfall i samband med graviditet med känd identitet åren 1997–2004 som inrapporterats via klinikerna som inte kunnat identifieras med hjälp av dödsorsaks- och medicinska födelseregistret. I vår studie kan vi inte uttala oss kring eventuella dödsfall där kvinnan varit gravid och fostret inte varit viabelt, eller om kvinnan haft ett missfall eller intrauterin fosterdöd före 28 kompletta veckor (finns inte med i medicinska födelseregistret) och som inte fått en O-diagnos i dödsorsaksregistret. Utifrån samkörning mellan födelseregistret och dödsorsaksregistret fann vi ett relativt stort antal kvinnor som inte erhållit O-diagnos. Samkörning av data från dessa register bör därför rutinmässigt ske för optimal täckning av graviditetsrelaterade dödsfall.
Trots medicinska framsteg minskar inte mödradödligheten
Trots de senaste decenniernas medicinska utveckling minskar inte mödradödligheten. Enligt Lang och medförfattare finns det flera orsaker till detta [5]. Andelen kvinnor med hög maternell ålder ökar, och hög ålder är i sig associerad med ökad mortalitetsrisk, beroende dels på ökad förekomst av kroniska sjukdomar, exempelvis kardiovaskulär sjukdom, dels på en ökande andel flerbörds- och IVF-graviditeter. Den stadigt ökande kejsarsnittsfrekvensen som ses i hela västvärlden ökar risken för maternell död i blödningskomplikation till följd av uterusruptur, placenta praevia och placenta accreta vid nästkommande graviditet.
Andelen kvinnor med övervikt och obesitas fortsätter att öka i stora delar av världen, och dessa tillstånd är förenade med stora obstetriska risker. Ett ökande antal invandrare, med språksvårigheter och för oss obekanta sjukdomstillstånd, kan även bidra till svåra obstetriska komplikationer, med risk för dödlig utgång.
Ur ett gynekologiskt/obstetriskt perspektiv är det viktigt att närmare undersöka de dödsfall som inträffat under graviditet till och med 42 dagar post partum. Inom denna grupp finns det många orsaker till dödsfallen, och här dominerar emboliska sjukdomar, preeklampsi/eklampsi, arteriellt aneurysm och hjärt–kärlsjukdomar. För perioden 43–365 dagar post partum ändras orsakerna relativt markant, och de vanligaste dödsorsakerna är då cancersjukdom, suicid och olycksfall. Andelen suicid uppgick till en fjärdedel av dödsfallen, vilket stämmer till eftertanke. När det gäller cancerrelaterade dödsfall finns det orsak att ytterligare studera om graviditeten påverkar dödligheten i cancersjukdom.
Ökad mortalitet i cancer i samband med graviditet skulle kunna förklaras av fördröjd upptäckt, mindre intensiv eller fördröjd behandling eller genom att graviditeten i sig påverkar sjukdomsförloppet negativt via exempelvis hormonutsöndring. En utvidgad definition av graviditetsrelaterade dödsfall, där både underliggande och bidragande orsaker inkluderas, skulle ge, förutom mer heltäckande information om antalet avlidna, större möjlighet till preventiva strategier [4].
Konklusion
För att öka kunskapen kring orsakerna till dödsfall under graviditeten och post partum-perioden krävs en mer ingående analys, som inte är möjlig via dödsorsaksstatistiken. Bortsett från värdet av större kunskap om svåra och ovanliga sjukdomstillstånd i relation till graviditet kan det även finnas andra skäl att studera dessa fall. Trots att dödsorsakerna är heterogena är det viktigt att studera andra faktorer som kan ha bidragit till dödsfallen, exempelvis transporter mellan sjukhus och oklara rutiner för remittering och omhändertagande av svårt sjuka obstetriska patienter.
Svensk förening för obstetrik och gynekologi (SFOG) har därför beslutat att tillsätta en arbetsgrupp som fortlöpande ska utvärdera dödsfall i samband med graviditet. Arbetsgruppen kommer att bestå av obstetriker/gynekologer, anestesiolog och barnmorska. Övriga specialiteter kommer att konsulteras vid behov. Ansvariga klinikchefer kommer att uppmanas att fortlöpande rapportera in dödsfall med avidentifierade journalkopior. Arbetsgruppen kommer att bearbeta och sammanställa materialet och presentera detta årligen tillsammans med registerdata från dödsorsaksregistret och medicinska födelseregistret.