Sammanfattat
Endoskopiskt ultraljud (EUS) är en värdefull diagnostisk teknik vid utredning av oklara tumörförändringar.
Möjlighet finns till både finnålspunktion och biopsitagning via EUS-instrumentet. Även vissa terapeutiska åtgärder, som dränage av pankreaspseudocystor, utförs på ett säkrare sätt med hjälp av EUS än med äldre tekniker.
Med tre illustrativa patientfall vill vi belysa EUS-teknikens möjligheter och fördelar. Tekniken är kostnadseffektiv vid utredning av icke-småcellig lungcancer och endokrina tumörer i pankreas.
I Sverige används EUS fortfarande sparsamt, och tillgängligheten är dålig sett ur ett europeiskt perspektiv.
Tillgängligheten skulle sannolikt bli bättre om fler läkare utbildades till endosonografister. Vi önskar bidra till ökad spridning av EUS-användingen på landets universitetssjukhus.
Endoskopiskt ultraljud (EUS) är en undersökningsmodalitet där man använder ett gastroskopliknande instrument försett med sidooptik alternativt frontal optik och därtill en ultraljudsprob. Metoden tillåter ultraljudsbaserad fingranskning av organ och strukturer i nära anslutning till gastrointestinalkanalen. Den bildupplösning man uppnår med hjälp av EUS är högre än med modern magnetkamera- och datortomografiteknik [1]. EUS möjliggör dessutom provtagning av små och stora förändringar belägna i mediastinum [2], övre delen av buken eller kring rektum. Instrumentet har också fått allt större användning som terapeutisk metod [3, 4]. Endoskopiskt ultraljud har tidigare beskrivits i Läkartidningen i en välskriven översiktsartikel [5].
Endoskopiskt ultraljud har fått betydande utbredning i klinisk praxis i flera europeiska länder och i USA. I Sverige är dock verksamheten fortfarande koncentrerad till ett fåtal centra. Vi vill med nedanstående tre patientfall ge exempel på konkreta användningsområden för EUS och ytterligare belysa metodens fördelar. Denna artikel syftar också till att öka kunskapen om endoskopiskt ultraljud och till att stimulera intresserade kollegor att bygga upp EUS-verksamhet på fler universitetssjukhus i Sverige.
Fall 1
Den aktuella patienten var en 55-årig kvinna med levaxinsubstituerad hypotyreos och tablettbehandlad hypertoni utlöst av preeklampsi i samband med graviditet. Dessutom besvärades hon av migrän sedan 20 år tillbaka. En morgon vid uppvaknandet drabbades patienten av förvirringsattacker. Hon kände inte igen sin make eller sina barn, och hon visste inte var hon befann sig.
Efter kontakt med primärvården remitterades patienten för neurologisk bedömning. Utredning med datortomografi hjärna och EEG samt kärlutredning visade inget anmärkningsvärt. Efter några månader drabbades patienten återigen och med ökad intensitet av liknande attacker. Vid nytt besök på akutmottagning kontrollerades P-glukos, som uppmättes till 1,3 mmol/l.
Misstanke om insulinom väcktes, och patienten remitterades för endokrinologisk utredning. I samband med påföljande svälttest blev patienten slö och somnolent efter 10 timmar. P-glukos uppmättes till 1,4 mmol/l. Symtomen gick tillbaka på intravenös behandling med glukos. Det positiva svälttestet stärkte misstanken om insulinom. För att lokalisera insulinomet beställdes en datortomografi av buken med täta snitt över pankreas. Undersökningen visade emellertid inga hållpunkter för insulinom.
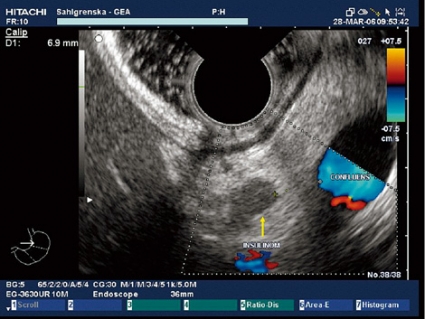
Patienten remitterades därefter för EUS. Med hjälp av EUS kunde man visualisera insulinomet, som var 8 × 3 mm stort och beläget i cauda pancreatis. Patienten kunde slutligen opereras med borttagning av insulinomet. Figur 1 visar exempel på ett insulinom visualiserat med EUS.
Fall 2
En tidigare väsentligen frisk 60-årig man sökte akut på sjukhus för bröstsmärta. Utredning med troponin I-serie och ekokardiografi utföll normal, men lungröntgen visade förstorade perihilära lymfkörtlar. Påföljande DT av torax visade subkarinala körtlar med en storlek av ca 20 mm i diameter. Patienten remitterades därför vidare för hematologisk utredning.
Vid besöket hos hematologen visade sig patienten vara välmående. I status noterades inga förstorade perifera körtlar. Blodproven visade endast lätt hyperkalcemi. Hematologen kompletterade utredningen med DT av buken, som inte kunde påvisa några förstorade körtlar.
På grund av fortsatt oklar diagnos remitterades patienten vidare för EUS med finnålspunktion av de förstorade lymfkörtlarna i mediastinum. EUS kunde via esofagus visualisera dessa körtlar, och en finnålspunktion genomfördes. Cytologdiagnostiker utförde direktfärgning av preparatet för preliminär bedömning av materialets representativitet. Slutgiltig cytologisk bedömning visade benigna celler, men det gick inte att ställa säker diagnos utifrån cytologutlåtandet.
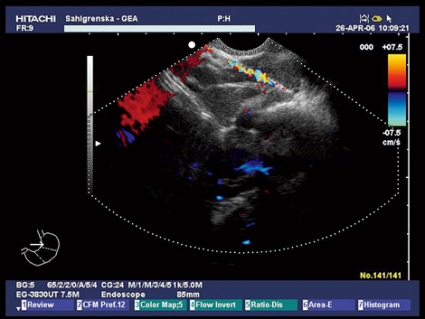
Patienten remitterades därför på nytt för EUS; denna gång med begäran om biopsi av körtlarna. En s k trucut-nål (Quick-Core, Wilson-Cook Medical) användes via EUS-instrumentet för att få en biopsi från körtlarna (Figur 2). Biopsin skickades för histopatologisk undersökning. Patienten kunde därefter diagnostiseras med sarkoidos.
Fall 3
En 64-årig man med astma och tidigare genomgången hjärtinfarkt insjuknade snabbt med svår övre buksmärta och sökte akut på sjukhus. Man kunde konstatera förhöjda levervärden och förhöjt amylas. Patienten uppgav låg alkoholkonsumtion. MRCP visade en svullen pankreas och gallstenar i distala koledokus. Patienten lades in på misstanke om svår gallstenspankreatit. DT av buken efter tio dagar visade att patienten hade utvecklat en 10 × 10 × 23 cm stor pankreaspseudocysta med stora centrala nekroser. Patienten hade svängande feber och höga inflammatoriska parametrar. Patienten remitterades för EUS för att dränera den infekterade pseudocystan och rensa denna från nekroser.
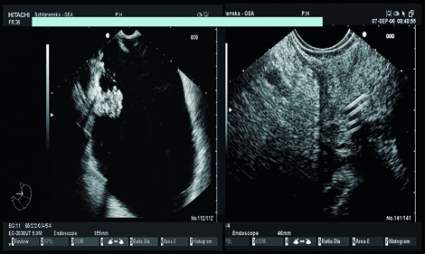
Med EUS-instrumentet kunde den kortaste vägen mellan magsäcken och pseudocystan identifieras. En väg utan kärl valdes för att öppna en kanal in till pseudocystan, som sedan kunde tömmas på rikligt med pus. Pseudocystan kunde därefter inspekteras med sedvanlig optik och visade sig innehålla rikligt med fast, nekrotiskt material. Via endoskopet spolades cystan, och delar av det nekrotiska materialet avlägsnades med en främmandekroppstång, s k nekrosektomi (Figur 3). Öppningen försågs slutligen med en 10 F-stent, tre 7 F-stentar och en nasocystisk kateter för att man skulle kunna spola pseudocystan dagligen. Patienten mådde kliniskt bättre efter ingreppet, blev feberfri och gick upp i vikt. Den nasocystiska katetern kunde så småningom avlägsnas. Patienten mådde fortsatt bra efter en uppföljningstid på ett år. Figur 4 visar exempel på en pseudocysta före och efter behandling med dränage.
Diskussion
Dessa tre patientfall visar på den bredd i användningsområden som endoskopiskt ultraljud är lämpat för. Den höga upplösningsförmåga som uppnås med EUS kan vara central vid vissa indikationer, exempelvis utredning av små endokrina tumörer [1] och oklara väggförtjockningar i gastrointestinalkanalen, t ex MALT-lymfom. Vid andra indikationer har EUS fördelen att möjliggöra finnålsaspiration och/eller biopsitagning i svårtillgängliga områden. Exempel på sådana fall är oklara mediastinala förändringar [2] och oklara förändringar i pankreas och binjure. Komplikationsfrekvensen i samband med sådan provtagning är låg [6].
Utredningsmetod inom många specialiteter
I ett utredningsperspektiv är EUS av intresse inte bara för gastroenterologer och kirurger. Lungmedicinare och onkologer kan exempelvis i många fall ha god nytta av EUS vid stadieindelning av lungcancer. Endobronkiellt ultraljud (EBUS) med finnålspunktion används i dag på vissa centra för att diagnostisera misstänkta lymfkörtelmetastaser i torax. EBUS begränsas dock av att bakre delen av mediastinum inte är åtkomlig för provtagning. Å andra sidan får man via EUS inte tillgång till främre delen av mediastinum. De subkarinala körtlarna i Fall 2 kunde nås via EBUS för finnålsaspiration (cytologi) men inte för biopsitagning. De två metoderna kompletterar på många sätt varandra, vilket understryker värdet av ett fördjupat samarbete mellan lungmedicinare och EUS-intresserade gastroenterologer/kirurger.
Slutligen har EUS fått ökad användning vid dränage av pseudocystor och abscesser i pankreas [3, 4], vilka tidigare ofta utfördes med perkutan teknik eller med hjälp av sedvanligt gastroskop. EUS kan i samband med sådana ingrepp identifiera ett optimalt läge för punktion och minskar därigenom risken för blödningar. En randomiserad studie har visat att EUS-ledd punktion är överlägsen punktion via gastroskop [7]. Bland de fall där punktion via gastroskop gjordes förekom ett dödsfall på grund av svår blödning. Vid gastoskopiledd punktion krävs dessutom att pseudocystan buktar in i ventrikeln. Mer än hälften av pseudocystorna i den aktuella studien hade ingen inbuktning i vare sig ventrikel eller doudenum [7].
Kostnadseffektiv metod, som bör spridas i Sverige
I en nyligen publicerad europeisk enkätstudie hade man skickat enkäter till kliniker med frågor om bl a tillgänglighet och kännedom om EUS [8]. Sverige, Storbritannien, Norge och Grekland deltog i studien. Man hade enligt svaren sämst tillgång till EUS i Sverige. Svarande läkare från alla länder ansåg att bristen på utbildade EUS-läkare, s k endosonografister, och de höga instrumentkostnaderna var de två huvudanledningarna till dålig tillgänglighet. På Sahlgrenska universitetssjukhuset utförs ca 300 EUS-undersökningar per år. Vid flera av dessa undersökningar görs även finnålsaspiration (EUS-FNA). En sammanställning av en del av dessa punktioner presenteras i Tabell I, II och III. Våra resultat vid EUS-FNA [9] är jämförbara med publicerade internationella data, enligt en översiktsartikel [10].
Det har visats att EUS är kostnadseffektivt vid utredning av endokrina tumörer i pankreas [11] och vid utredning och stadieindelning av icke-småcellig lungcancer [12]. Det finns därför flera skäl för ansvariga kollegor på framför allt universitetssjukhus att investera i denna teknik.
Att utföra EUS ställer krav på stort intresse, tålamod och skicklighet vad gäller både endoskopiskt kunnande och ultraljudstolkning. Det finns många skickliga endoskopister i Sverige, men det finns tyvärr en hämmande tröskel när det gäller ultraljudsbedömning. Transabdominellt ultraljud kan med fördel läras ut av radiologer. Anatomin vid endoskopiskt ultraljud blir dock annorlunda när organen ses inifrån kroppen. EUS har därför en inlärningskurva på ca 300 undersökningar. Därtill behövs en volym om ca 150 undersökningar per år för att upprätthålla skickligheten. Det är viktigt för intresserade kollegor att söka sig till ett centrum med stor volym av EUS-undersökningar för att få en adekvat utbildning. Intresserade kollegor är välkomna att ta kontakt med oss på endoskopiavdelningen på Sahlgrenska universitetssjukhuset för att lära känna eller lära sig mer om endoskopiskt ultraljud.
*