Sammanfattat
I EURIKA-studien undersöktes om och hur de europeiska riktlinjerna för primär kardiovaskulär prevention tillämpades i tolv länder för öppenvårdspatienter >50 år med åtminstone en riskfaktor för kardiovaskulär sjukdom.
Studien visar att gapet mellan riktlinjer och praxis förblir för stort.
Av hypertoniker uppnådde 39 procent målnivån för blodtrycket, och av patienter med hyperlipidemi uppnådde 41 procent målnivån för totalkolesterol och LDL-kolesterol.
Endast 37 procent av diabetikerna (typ 2-diabetes) var välreglerade.
Information om livsstil var bristfällig; mindre än 40 procent av rökarna deltog i ett rökavvänjningsprogram.
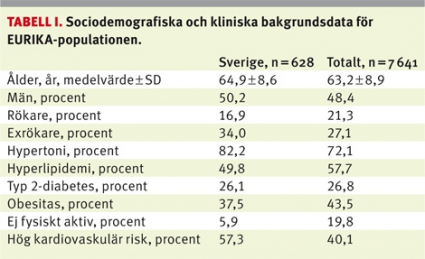
I Sverige fanns ett lägre antal välinställda hypertoniker och diabetiker än genomsnittet för de övriga länderna.
Kardiovaskulär sjukdom förblir den främsta dödsorsaken i Europa, trots att merparten av dessa förtida dödsfall hade kunnat undvikas med enkla råd om livsstil för befolkningen i allmänhet (populationsstrategi) och med riktade insatser för individer med ökad risk att drabbas av kardiovaskulär sjukdom (högriskstrategi) [1]. I högriskstrategin har primärvården en nyckelroll, men fortfarande saknas kunskap om i vilken grad man i primärvården i Europa uppnår de mål som rekommenderats av »Fourth Joint European Societies Task Force on CVD Prevention in Clinical Practice« (4th JTF) [2]. Finns här möjligheter till förbättring?
I tidigare internationella studier har man undersökt endast enstaka riskfaktorer [3, 4] eller begränsat sig till en högriskpopulation och individer med redan etablerad kardiovaskulär sjukdom [5-8]. Därför har vi i den aktuella studien valt en bredare ansats: att jämföra utfallet av primärpreventiva insatser vid ett representativt urval av öppenvårdsmottagningar i tolv europeiska länder, där personer med en eller fler riskfaktorer utgör en betydande del av patienterna [9].
Metod
EURIKA-studien (European study on cardiovascular risk prevention and management in usual daily practice) [10, 11] är en tvärsnittsstudie, som genomfördes samtidigt (maj 2009 till januari 2010) i tolv länder i Europa (Belgien, Frankrike, Grekland, Norge, Ryssland, Schweiz, Spanien, Storbritannien, Sverige, Turkiet, Tyskland och Österrike). Länderna valdes för att få en bred internationell variation av risken för kardiovaskulär sjukdom och av olika sjukvårdssystem.
Deltagarna valdes ur en stor databas med läkare inom primärvården eller andra öppenvårdsmottagningar inom Europa: OneKey [12]. I denna databas finns uppgifter om 399 298 läkare för de tolv länderna: 226 290 män (56,7 procent) och 173 008 kvinnor (43,3 procent). Man randomiserade för ålder, kön och specialistgrupp (allmänmedicin, internmedicin, kardiologi och endokrinologi). Totalt deltog 809 läkare, cirka 60 per land, varav två tredjedelar var specialister i allmänmedicin.
I Sverige deltog 3,1 procent av de i OneKey registrerade läkarna (n = 57): 15 kvinnor och 42 män med en medelålder på 54,8 år (34–69 år) och med i genomsnitt 16 (±9) år inom yrket. Av dessa var 44 allmänläkare, de övriga internmedicinare eller kardiologer. Vid rekryteringen togs även geografisk hänsyn.
Inklusionskriterierna för patienterna var ålder >50 år, ingen känd kardiovaskulär sjukdom och åtminstone en känd riskfaktor för kardiovaskulär sjukdom (hypertoni, hyperlipidemi, diabetes mellitus, obesitas eller i patientjournalen dokumenterat tobaksbruk). Av de cirka 12 300 inbjudna patienterna deltog 7 641 (62 procent). Inklusionen skedde konsekutivt på de deltagande läkarnas mottagningar.
Studien godkändes av etiska prövningsnämnder i samtliga länder, och ett skriftligt medgivande erhölls från varje patient.
För varje patient samlades information från journalen och från ett besök hos läkaren. Hypertoni, hyperlipidemi, typ 2-diabetes och obesitas antogs föreligga om det fanns dokumenterat i journalen. Vid besöket frågades efter fysisk aktivitet, rökning och användning av läkemedel. Undersökningen omfattade även mätning av längd, vikt, midjemått och blodtryck (medelvärde av tre mätningar). Ett 12-timmars fasteblodprov togs för analys på ett centralt laboratorium i Belgien (Bio-Analytical Research Corporation) där totalkolesterol, HDL-kolesterol, triglycerider och HbA1c undersöktes. För beräkning av LDL-kolesterol användes Friedewalds formel.
Som målvärden för behandling följdes rekommendationen från 4th JTF: blodtryck <140/90 mm Hg, totalkolesterol <5 mmol/l, LDL-kolesterol <3 mmol/l. För diabetiker: <130/80 mm Hg, 4,5 respektive 2,5 mmol/l.
För alla patienter togs som målvärde för HbA1c <6,5 procent, fasteblodglukos <6,1 mmol/l och BMI <30 kg/m2 samt för midjemått <88 cm för kvinnor och <102 cm för män.
Vid beräkningen av 10-årsrisk för död i kardiovaskulär sjukdom användes SCORE-algoritmen [2, 13] baserad på ålder, kön, blodtryck och totalkolesterol samt förekomst av rökning. Hög risk för kardiovaskulär sjukdom definierades som en 10-årsrisk >5 procent.
Statistik
I första hand beräknades andelen patienter som uppnådde behandlingsmålet för prevention enligt 4th JTF [2]. Vi använde sedvanlig linjär regressionsanalys som inkluderade kön, ålder, rökning, hypertoni, hyperlipidemi, adipositas, fysisk inaktivitet och land.
Vid redovisningen per land jämfördes resultaten med utfallet i totalmaterialet, där kön och ålder användes i regressionsanalysen. Gränsen för statistisk signifikans sattes vid ett tvåsidigt P-värde av 0,05. Alla beräkningar gjordes med SAS-systemet (version 9.1, SAS Institute, Inc, Cary, NC, USA). Med ett tvåsidigt 95-procentigt konfidensintervall, med ett antagande att andel respondenter var 50 procent ± 4 procent, krävdes 600 patienter per land för logistisk regressionsanalys med signifikansnivå på 0,05 och en styrka på 80 procent .
Resultat
I studien deltog 7 641 patienter med en medelålder på 63,2 (±8,9) år. Av de inkluderade 645 patienterna i Sverige fanns kompletta data för 628 och med undantag för färre rökare och färre fysiskt inaktiva personer skilde sig den svenska populationen inte i högre grad från de övriga länderna (Tabell I). Främsta riskfaktorer var hypertoni (82,2 procent) och hyperlipidemi (49,8 procent). Typ 2-diabetes förekom hos var fjärde patient.
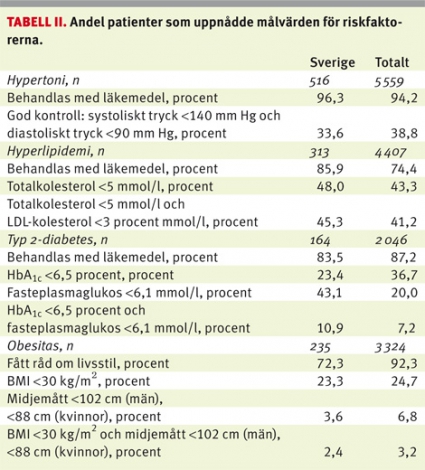
I totalmaterialet använde 94,2 procent av de 5 559 patienterna med diagnostiserad hypertoni läkemedel, men endast 38,8 procent uppnådde målvärden. I gruppen med hyperlipidemi (n = 4 407) uppnådde 41,2 procent målsättningen för totalkolesterol och LDL-kolesterol (Tabell II). Bland patienterna med typ 2-diabetes hade 36,7 procent ett HbA1c-värde <6,5 procent.
Det fanns 3 324 patienter med fetma i populationen, där 92,2 procent hade fått livsstilsråd. Var fjärde patient (24,7 procent) hade lyckats uppnå målvärde för BMI (<30 kg/m2), men endast 6,8 procent hade ett midjemått under gränsnivån.
Andelen patienter med en, två eller samtliga tre större riskfaktorer (hypertoni, hyperlipidemi och typ 2-diabetes) där man hade lyckats uppnå målvärden var 41,3, 18,6 respektive 3,7 procent.
Även om målsättningen hade uppnåtts, förblev en betydande del av de välbehandlade patienterna i gruppen med hög risk för kardiovaskulär sjukdom enligt SCORE: hypertoni 34,8 procent av 2 032 patienter, hyperlipidemi 39,2 procent av 1 350 patienter och 38 procent av de 655 välkontrollerade diabetikerna. Här förekom betydande skillnader mellan länderna.
Större skillnader fanns även mellan länderna när det gällde råd om livsstilen. Här var studiens viktigaste fynd; trots att man hade frågat 89 procent av rökarna om deras rökvanor, hade bara 38,8 procent av dem accepterat att pröva att sluta röka.
För Sveriges del var bilden i stort sett identisk med avseende på framgången i att uppnå målvärden, dock med två undantag: i jämförelse med de övriga länderna var andelen välbehandlade hypertoniker lägre (oddskvot 0,76; 95 procents konfidensintervall 0,59–0,99) liksom andelen välinställda diabetiker (oddskvot 0,54; 95 procents konfidensintervall 0,32–0,74). Vid en jämförelse med länder med liknande sjukvårdssystem (Norge och Storbritannien) skiljer sig utfallet för den svenska diabeteskontrollen även från dessa båda.
Diskussion
EURIKA-studien har visat att många patienter som behandlas för riskfaktorer för kardiovaskulär sjukdom inte uppnår målvärden och att det finns en betydande andel patienter med kvarstående hög risk trots att man har uppnått målvärden. Interventionen riktad mot livsstil är inte nämnvärt framgångsrik. Sverige skiljer sig inte positivt från de övriga elva länderna. Således borde det finnas betydande behandlingsvinster (lägre mortalitet och morbiditet i kardiovaskulär sjukdom) med att stärka intresset för och kvaliteten av det primärpreventiva arbetet; detta gäller särskilt patientinformationen.
Anmärkningsvärt många med kvarstående hög risk
Det är anmärkningsvärt att det fanns en betydande grupp patienter (35–39 procent) med kvarstående hög risk, trots att enskilda målvärden hade uppnåtts: åtskilliga patienter med LDL-kolesterol <3 mmol/l var fortfarande rökare eller hade kvarstående förhöjt blodtryck. Nöjer vi oss för snabbt när enskilda riskfaktorer är väl kontrollerade?
Det sämre resultatet för andelen välkontrollerade diabetiker i Sverige förtjänar en fördjupad och bredare analys i samverkan med det nationella diabetesregistret.
Bör man välja nya vägar för vården av patienter med ökad risk för kardiovaskulär sjukdom? I EUROACTION-studien kunde man visa att ett preventivt vårdprogram med ett multidisciplinärt team under ledning av en sjuksköterska (och under övervakning av läkare) gav signifikanta förbättringar i livsstilen och minskade risken både för patienter med redan etablerad aterosklerotisk sjukdom och för personer med ökad risk för kardiovaskulär sjukdom [14].
Det bör beaktas att man i Sverige i första hand följer nationella riktlinjer, t ex från Läkemedelsverket, men det föreligger inga väsentliga skillnader med de europeiska riktlinjerna.Första större kartläggning av öppenvårdspatienter
Syftet med EURIKA-studien var att undersöka om 2007 års europeiska riktlinjer för prevention hade efterlevts i klinisk praxis för patienter med varierande grad av risk för kardiovaskulär sjukdom, i likhet med EUROASPIRE III-studien som undersökte följsamheten till 2003 års riktlinjer för högriskpatienter. I den aktuella studien fann vi en högre grad av blodtrycks- och blodfettskontroll och sämre utfall för diabetes. En direkt jämförelse låter sig dock inte göras, eftersom det fanns skillnader mellan de båda studiernas populationer.
Styrkan i EURIKA-studien är att det är den första större kartläggningen av det preventiva arbetet i Europa i populationen med varierande grad av kardiovaskulär risk som besöker primärvården eller annan form av öppenvård. Även användningen av ett centralt laboratorium kan anses ha varit en styrka.
En svaghet i studien är rekryteringen av deltagande läkare ur OneKey-databasen, som trots sin storlek inte med fullständig säkerhet är statistiskt representativ för Europa. Det är väl möjligt att de läkare som har deltagit har haft ett större intresse i preventionen än yrkeskåren i allmänhet. Trots detta finns det utrymme för betydande förbättringar i vården.
Materialstorleken för det enskilda landet (cirka 600 patienter per land) gör att jämförelser mellan länderna bör ske med viss försiktighet. Även tolkningen av risknivån enligt SCORE kan innebära ett något för högt utfall, särskilt eftersom man anser att Sverige numera tillhör lågriskländerna i Europa.
EURIKA-studien har visat att avståndet mellan riktlinjer för prevention och praxis förblir betydande och motiverar riktade insatser och nya initiativ även i den svenska sjukvården.
*
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
*
EURIKA-studien genomfördes under ledning av en internationell vetenskaplig styrgrupp och fick ekonomiskt stöd av AstraZeneca.