Sammanfattat
Ny forskning talar för att D-vitamin har betydelse inte bara för skelettet utan också för vårt immunsystem.
Att bo i Sverige kan öka risken för otillräckligt D-vitaminstatus under vinterhalvåret.
I Sverige berikas vissa livsmedel med D-vitamin. D-droppar förmedlas till alla barn under 2 år och bör ges till barn upp till 5 år som har mörk hudfärg, inte får berikade produkter och inte vistas tillräckligt mycket ute.
Följer man råd om D-vitaminintag via kost eller tillskott och har tillräcklig utevistelse bör D-vitaminbehovet kunna tillfredsställas. Det är dock inte klarlagt i vilken utsträckning råden följs, vad som är tillräcklig utevistelse för grupper med mörk hudfärg och om råden resulterar i normala D-vitaminnivåer i blod även under vintern.
Vi behöver fler studier för att kartlägga om aktuella rekommendationer relaterat till faktiskt D-vitaminintag räcker för adekvat D-vitaminstatus, mätt som 25(OH)D i blod, året om. Detta gäller framför allt barn, gravida och ammande samt vissa invandrargrupper med heltäckande klädsel eller mörk hudfärg.
Fler internationella studier behövs för att avgöra vilka nivåer i blod som speglar ett optimalt D-vitaminstatus för benhälsa och immunsystemets funktion.
D-vitamindepåerna i kroppen är beroende framför allt av syntesen i huden under inverkan av solljuset och i varierande grad av tillförseln via kosten. Med tanke på vårt lands nordliga läge kan suboptimalt D-vitaminstatus utgöra ett problem i befolkningen. Detta gäller framför allt de grupper som får för lite solljus eller har för lågt D-vitaminintag via kost eller tillskott.
Det är välkänt att D-vitamin har en avgörande roll för kalciumomsättning och uppbyggnad av skelettet och att D-vitaminbrist medför ökad risk för rakit med dålig mineralisering och deformering av benet samt ben- och muskelsmärtor [1]. Senare tids forskning har visat att D-vitaminbrist även kan påverka immunförsvaret med ökad risk för luftvägsinfektioner, influensa och tuberkulos [2-5].
Samband har också påvisats mellan D-vitaminbrist och risken att insjukna i autoimmuna sjukdomar som diabetes typ 1 [6, 7], multipel skleros [8] och allergisjukdom [9, 10] samt i musmodell för inflammatorisk tarmsjukdom [11]. D-vitaminbrist har även associerats med vissa cancerformer i vuxenlivet, t ex kolon- och bröstcancer [12, 13].
Enligt en metaanalys var dock sambanden mellan låga nivåer av D-vitamin och cancer, kardiovaskulär sjukdom, diabetes och andra kroniska sjukdomar inkonklusiva [14]. Samtidigt finns det indikationer på samband mellan höga D-vitaminnivåer i blod och risk för hjärt–kärlsjukdom och ökad mortalitet [15].
Trots att vi vet hur vi ska förebygga D-vitaminbrist kommer rapporter om rakit i västvärlden, framför allt hos riskgrupper. Andra rapporter har också visat låga koncentrationer av D-vitamin i blod hos i övrigt friska barn och ungdomar. I en studie från södra Danmark var barn till invandrare överrepresenterade bland de fall av rakit som diagnostiserades [16].
Sverige har förutom ett nordligt läge många invandrare med annan hudfärg och tradition av täckande klädsel samt andra sol- och kostvanor; grupper som kan riskera D-vitaminbrist. Att upptäcka kronisk D-vitaminbrist kan vara svårt, eftersom medvetenheten i hälso- och sjukvården ofta är låg.
Syftet med denna artikel är att belysa kunskapsläget avseende D-vitamin, olika riskfaktorer och riskgrupper samt diskutera gällande rekommendationer av behov och intag av vitamin D.
Genetik och fysiologi
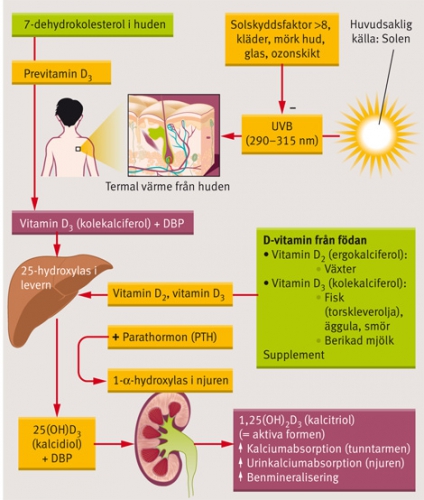
D-vitamin ses som ett prohormon och reglerar inte bara benmetabolismen utan även en rad andra biologiska processer som modulering av immunsvaret och reglering av cellens proliferation och differentiering. Omsättningen av D-vitamin i kroppen visas i Figur 1. Cirkulerande 25(OH)D, som bildas i levern från vitamin D3, anses som den mest tillförlitliga markören av vitamin D-status, eftersom den speglar det kombinerade bidraget av syntes i huden och intag via kosten. Dessutom har 25(OH)D en halveringstid i cirkulationen på 2 till 3 veckor jämfört med vitamin D3 och 1,25(OH)2D med halveringstider på 1 till 2 dygn respektive 4 till 24 timmar [17].
Det aktiva D-vitaminhormonet 1,25(OH)2D binds till en intranukleär D-vitaminreceptor (VDR) i målorganet. VDR, som kan påvisas i de flesta organ, ingår i en storfamilj av nukleära receptorer. Receptorn har en koordinerande funktion och ingår i ett regulatoriskt nätverk med betydelse för näringsupptag, eliminering av absorberade toxiska ämnen i kosten och som skydd mot bakterieinvasion via olika skyddsmekanismer i tarmslemhinnan. DNA-polymorfier i VDR-genen resulterande i heterogenitet i receptorproteinet och därmed i signalvägar medierade via VDR, har även föreslagits vara associerade med utveckling av olika cancerformer [18].
Optimal serumnivå
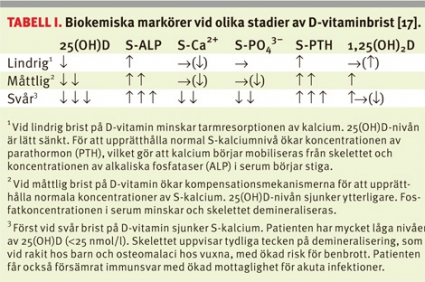
Rekommendationer i Europa och USA för barn baserades tidigare på studier där barn med D-vitaminintag på mer än 5 µg per dag och koncentrationer av 25(OH)D på mer än 27 nmol/l inte utvecklade rakit [17]. Dessa koncentrationer har efter hand befunnits vara för låga, eftersom man hos spädbarn observerat rakit redan vid nivåer av 25(OH)D på 40–45 nmol/l [19]. Dessutom har man hos prepubertala och pubertala barn och ungdomar sett förhöjda serumkoncentrationer av alkaliska fosfataser (ALP) och parathormon (PTH) samt radiografiska förändringar av skelettet redan vid 25(OH)D-koncentrationer lägre än 40–50 nmol/l [20, 21]. Dessa förändringar representerar kompensatoriska mekanismer för att upprätthålla normala kalciumnivåer i serum.
Tabell I visar förändringar av olika markörer vid minskade D-vitaminkoncentrationer. Sammantaget talar resultaten för att lägre serumnivåer av 25(OH)D än 50 nmol/l är suboptimala eller utgör ett bristtillstånd. Denna nivå definieras som nedre gräns för tillräcklig D-vitaminkoncentration för barn av de flesta experter [17, 22-24]. Många anser att koncentrationen av 25(OH)D borde ligga över 80 nmol/l [25, 26], eftersom PTH först vid denna koncentration når ett lägsta värde [27]. Amerikanska Institute of Medicine (IOM) har nyligen satt gränsen för D-vitaminbrist vid <50 nmol/l. Vetenskapligt underlag för att rekommendera 25(OH)D >80 nmol/l för barn saknas för närvarande.
Ett problem med analysen av 25(OH)D och därmed gränsvärden är att olika laboratorier använder olika analysmetoder med stor interanalytisk variabilitet. I en nyligen publicerad undersökning från Uppsala jämfördes tre olika metoder –HPLC-MS (högtrycksvätskekromatografi/masspektrometri), RIA (radioimmunanalys) och CLIA (chemiluminescense immunoassay); man fann att analys med HPLC-MS var den mest pålitliga metoden [28]. Vid en rundringning till universitetssjukhusen i Sverige visade det sig att HPLC-MS användes vid tre, CLIA vid tre och RIA vid ett av laboratorierna. Eftersom svårigheter kan uppstå när man ska jämföra resultat mellan olika studier om olika analysmetoder använts, är det av stor vikt att en kalibrering sker mellan metoderna, liksom validering av normalvärden.
Toxiska effekter
Det krävs mycket höga doser för att symtom på D-vitaminintoxikation ska utvecklas. Sådana ses först vid 25(OH)D-koncentrationer >220–325 nmol/l, då hyperkalcemi kan uppstå [29]. Det fanns tidigare en rädsla för teratogena effekter och utveckling av D-vitamintoxicitet i samband med hyperkalcemi hos nyfödda barn till kvinnor som behandlats med höga doser D-vitamin. Hyperkalcemi vid en medfödd genetisk sjukdom, Williams’ syndrom (hjärtfel, alvliknande utseende, mental utvecklingsförsening, kortvuxenhet, tandmissbildningar och hyperkalcemi) var dock orsaken till denna rädsla.
Den övre intagsnivå som anses tolerabel för D-vitamin skiljer sig åt mellan Europa och USA. EFSA (European Food Safety Authority) beräknade 2006 tolerabelt övre intag för vitamin D hos barn och ungdomar till 25 µg för barn upp till 10 år och 50 µg för barn ≥11 år [30], medan IOM nyligen föreslog att nivåerna kan höjas till 62 respektive 75 µg per dag för barn 1–3 år respektive 4–8 år. Från 9 år föreslås 100 µg/dag vara den övre intagsnivån, under vilken intaget av D-vitamin skulle vara riskfritt [31].
Faktorer som påverkar D-vitaminstatus
Historiskt sett har den viktigaste källan till D-vitamin varit syntesen i huden via exponering för solens ultravioletta (UV) B-ljus med våglängder mellan 290 och 315 nm, men också till varierande del kost eller olika kost- och vitamintillskott. Fysiologiska och kulturella faktorer kan underlätta eller motverka solens D-vitaminbildande förmåga i huden. Dessutom varierar intaget av D-vitamininnehållande livsmedel eller tillskott stort mellan olika länder och befolknings- och åldersgrupper.
Exponering för solljus
Solskydd och klädsel. Exponering för solljus påverkar produktionen av D-vitamin. Under kontrollerad UV-bestrålning ger exponering för 1 MED (minsta erytemdos) en ökad koncentration av 25(OH)D motsvarande ett tillskott av 250–1 000 µg D-vitamin [32]. Det har föreslagits att solexponering av ansikte och underarmar 5–15 minuter mitt på dagen under vår, sommar och höst 2–3 gånger i veckan ska räcka för att en ljushyad person ska bilda tillräckligt med D-vitamin [32]. Produktionen av D-vitamin i huden varierar dock beroende på breddgrad, klimat, hudpigmentering och ålder, varför vissa individer kan behöva mer solexponering.
Enligt Strålskyddsverkets rekommendationer bör man för att förebygga hudcancer skydda sig mot solens UV-strålar med täckande kläder eller använda solskyddsmedel med minst skyddsfaktor 8
Det är välkänt i Mellanöstern att många kvinnor med heltäckande klädsel och D-vitaminfattig kost har D-vitaminbrist, vilket ofta manifesterar sig som smärtor i skelett och muskler. I en jordansk studie hade 98 procent av kvinnorna 25(OH)D-koncentrationer <50 nmol/l och 48 procent <25 nmol/l, dvs D-vitaminbrist [35]. Från Turkiet har rapporterats D-vitaminbrist hos tonårsflickor med täckande klädsel liksom hos spädbarn till kvinnor med täckande klädsel [36].
Många invandrare i Sverige, framför allt kvinnor och unga flickor, bär av kulturella eller religiösa skäl helt eller delvis täckande kläder och utgör därmed en riskgrupp för suboptimalt D-vitaminstatus eller D-vitaminbrist. En livsstil med begränsad utomhusvistelse minskar också möjligheten till solexponering och därmed syntes av D-vitamin. Om man endast är ute på morgon eller sen eftermiddag blir D-vitaminproduktionen också låg eller uteblir helt, eftersom solens UVB-strålar då i stor utsträckning absorberas av ozonlagret [37].Årstid och breddgrad. Norr och söder om 35:e breddgraden produceras lite eller inget D-vitamin via solexponering av huden under vinterhalvåret, mer uttalat ju längre norr- respektive söderut man kommer, då UVB-ljuset på grund av strålningsvinkeln absorberas i ozonlagret [37, 38]. I en studie från Finland av flickor i åldern 9–15 år sågs sjunkande koncentrationer av 25(OH)D under vinterhalvåret. Totalt 17 procent av flickorna hade D-vitaminbrist med 25(OH)D <25 nmol/l och sämre mineralisering av skelettet [39, 40]. I en kanadensisk studie sågs sjunkande D-vitaminnivåer hos unga kvinnor under vintern [41]. En mindre, svensk studie har också visat lägre D-vitaminkoncentrationer bland förskolebarn under vårvintern än på hösten [42]. Dock har andra studier bland äldre vuxna visat högre D-vitaminnivåer i Nordeuropa än i Sydeuropa [43].Hudpigmentering. Hudpigmenteringens betydelse belystes i en studie där mörkhyade individer behövde exponeras för UV-strålning 5–10 gånger längre tid än ljushyade personer för att bilda lika mycket D-vitamin [44]. I en amerikansk studie fann man rakit endast hos mörkhyade, ammade spädbarn som inte fått D-vitamintillskott [45]. Småbarn och tonårsflickor med mörk hudfärg har också uppvisat lägre 25(OH)D-nivåer än ljushyade [46, 47]. Även asiatiska barn i åldern 0–5 år hade högre frekvens rakit än vita barn enligt en brittisk studie [48]. Således kan mörk pigmentering öka risken för D-vitaminbrist. Vissa studier bland vuxna pekar dock på att skillnaderna är mindre uttalade [49] och att solvanor och utevistelse har minst lika stor betydelse som hudpigmentering [50].Kosten
Bröstmjölken. Bröstmjölkens D-vitamininnehåll är lågt och dessutom beroende av den ammande mammans D-vitaminstatus [51]. Eftersom bröstmjölk innehåller endast 1–3 µg D-vitamin per liter [52], rekommenderas D-vitamintillskott till alla ammande barn. För att förenkla rådgivningen gäller rekommendationen även de barn som får modersmjölkersättning. Vid en genomgång av barn med rakit i USA 1986–2003 var 96 procent ammade, av vilka endast 5 procent hade fått D-droppar under amningsperioden [19]. I Sverige rapporterades tidigare endast enstaka fall av rakit och då hos spädbarn som inte fått D-vitaminprofylax [53].D-vitamin i kosten – naturligt och med berikning. Vitamin D3 förekommer naturligt i fisk, främst fet fisk som lax, makrill och sill, och till en mindre del i ägg och animalier som kött och fågel (se Livsmedelsverkets webbplats
I många länder berikas därför mjölkprodukter med D-vitamin. Vanlig modersmjölksersättning berikas med 12,5 µg D-vitamin per liter [54, 55]. I Sverige är berikning av mini-, lätt- och mellanmjölk med 3,8 µg per liter liksom berikning av matfetter, 7,5–10 µg per 100 g, sedan länge obligatorisk. Fetare mjölkprodukter liksom olika vegetabiliska oljor berikas dock inte. För fil- och yoghurtprodukter är berikning inte obligatorisk, även om många fabrikanter valt att berika även dessa produkter. När man i Finland 2003 införde berikning av alla flytande mjölkprodukter samt margarin ökade D-vitaminintaget hos barn med mellan 21 och 47 procent beroende på åldersgrupp [56]. Andelen individer med 25(OH)D-koncentration <50 nmol/l minskade från 38 till 21 procent [56]. Således påverkar berikning av livsmedel D-vitaminstatus under förutsättning att man konsumerar tillräckligt av dessa produkter [57].
I Livsmedelsverkets kostundersökning av barn i årskurs 2 och 5 var intaget av D-vitamin lägre än det rekommenderade 7,5 µg per dag [58]. Liknande resultat har observerats i andra svenska studier av barn, 4 respektive 4–17 år gamla [59, 60]. I en nyligen publicerad svensk studie var koncentrationen av 25(OH)D >50 nmol/l hos mer än 90 procent av 4-åringarna, medan 30 procent av 8-åringarna låg under denna nivå [61]. Ett observandum är att de gamla rekommendationerna om D-droppar upp till 5 års ålder till alla barn fortfarande gällde när studien genomfördes. 8-åringar som drack D-vitaminberikad lätt- eller mellanmjölk hade bättre D-vitaminstatus än de som drack standardmjölk [61].
Studier har också visat att intaget av D-vitaminberikad mjölk och juice är relativt lågt bland amerikanska tonåringar och att man hos 16–24 procent av friska tonåringar noterat 25(OH)D <37 nmol/l [62, 63]. Vid en genomgång av D-vitaminintaget hos tonårsflickor från fyra nordeuropeiska områden var intaget lågt, och nästan alla hade suboptimalt D-vitaminstatus med 25(OH)D <50 nmol/l [64]. Invandrargrupper som inte äter fet fisk eller berikade produkter är speciellt utsatta. I Danmark sågs ett lågt D-vitaminintag och mycket låga 25(OH)D-värden (11 nmol/l) hos 10–14-åriga pakistanska invandrarflickor [65]. I Sverige rapporterades nyligen låga 25(OH)D-nivåer hos 3–6 år gamla somaliska barn, där hudpigmenteringen troligen också har påverkat resultatet [42].Andra riskgrupper
Samband har framkommit mellan kvinnans D-vitaminstatus under graviditeten och barnets födelsevikt [66], postnatala tillväxt [67] och benmineralisering vid 9 års ålder [68]. Nyfödda barn till kvinnor med D-vitaminbrist kan tidigt utveckla tecken på D-vitaminbrist i form av hypokalcemiska kramper [1, 69, 70]. Somaliska gravida kvinnor har i en mindre, svensk studie befunnits ha allvarlig D-vitaminbrist [71]. Tillskott av D-vitamin under graviditeten minskar risken för D-vitaminbrist hos alla kvinnor, vilket har betydelse för fostrets D-vitaminförråd, skelettutveckling och generella tillväxt samt utveckling. För gravida med D-vitaminbrist gäller dock helt andra rekommendationer för D-vitamintillskott [72]. Prematurfödda barn och barn med sjukdomar som kan leda till fettmalabsorption är andra riskgrupper.
D-vitaminbrist har också diskuterats som del i etiologin för utveckling av autism [73, 74]; studierna är dock få och små, varför slutsatser om eventuellt samband inte kan dras för närvarande. Däremot tycks övervikt och fetma öka risken för D-vitaminbrist. Flera studier har visat att 25(OH)D sjunker med tilltagande fetma [75, 76], vilket skulle kunna bero på sämre biotillgänglighet av D-vitamin från subkutant fett hos överviktiga [77]. Dessutom har lägre koncentration av 25(OH)D påvisats hos gravida överviktiga än hos gravida med normalt BMI liksom hos deras nyfödda barn [78]. Den i västvärlden ökande andelen överviktiga personer medför alltså att antalet individer med låga D-vitaminnivåer riskerar att öka.Gällande råd och rekommendationer
I Sverige gäller näringsrekommendationerna från 2004 och 2005 om dagligt tillskott med 10 µg D-vitamin per dag från 4 veckors ålder och upp till 2 års ålder. Detta förmedlas kostnadsfritt via barnhälsovården i form av D-droppar, och rekommendationen gäller oavsett vad barnet äter i övrigt [24]. Livsmedelsverket rekommenderar dessutom D-droppar till barn mellan 2 och 5 år som inte äter berikade produkter och inte regelbundet vistas utomhus och till alla barn med mörk hudfärg.
För barn över 2 års ålder höjdes 2004 det rekommenderade dagliga intaget från 5 till 7,5 µg per dag för att upprätthålla D-vitaminnivåerna även under vintern [24]. Detta intag av D-vitamin anses barn nå om de intar normala mängder av mjölkprodukter (mini-, lätt- och mellanmjölk) och vanliga matfetter berikade med D-vitamin och om de äter fisk 2–3 gånger i veckan.
Vi har dock få studier som visar om dessa råd följs av befolkningen i stort och av riskgrupper i synnerhet. Riskgrupper för D-vitaminbrist, t ex gravida som inte äter D-vitaminberikade livsmedel eller fet fisk, kvinnor som bär heltäckande kläder och personer med mörk hudfärg, rekommenderas inta extra D-vitamin. Dessutom finns specifika råd om D-vitamintillskott för riskgrupper i Livsmedelsverkets handledning »Råd om bra mat för gravida och ammande« riktad till mödra- och barnhälsovården. I vilken utsträckning råden når ut till riskgrupperna är dock osäkert.
Våra nordiska grannländer har i stort samma rekommendationer som Sverige [79, 80]. Nyligen ändrade man dock råden i Finland till att alla individer mellan 2 och 18 år bör få ett D-vitamintillskott om 7,5 µg per dag året om, förutsatt att de inte intar stora kvantiteter av D-vitaminberikade produkter
Den amerikanska barnläkarföreningen (AAP) rekommenderar helt eller delvis ammande barn ett D-vitamintillskott på 10 µg per dag under amningsperioden och har höjt sina rekommendationer till 10 µg per dag för alla barn och ungdomar [23]. I Kanada har man höjt rekommendationerna efter 1 års ålder till 15 µg per dag fram till 70 års ålder [81]. Sistnämnda överensstämmer med de rekommendationer som Endocrine Society nyligen förordat [82]. Det är dock viktigt att hålla isär nationella rekommendationer för D-vitaminintag för friska befolkningsgrupper och riskgrupper och de rekommendationer som gäller vid behandling av D-vitaminbrist.
Nya rekommendationer kan övervägas
Otillräckligt med sol under sommaren eller ett för lågt intag av fisk eller D-vitaminberikade produkter kan innebära risk för suboptimalt D-vitaminstatus i Sverige, speciellt under vinterhalvåret. Detta kan enligt aktuell forskning öka risken för ohälsa, där växande individer är speciellt utsatta. Kunskap om hur väl råden om solexponering och intag av fisk och D-vitaminberikade produkter följs i befolkningen i allmänhet och bland riskgrupper i synnerhet är delvis bristfällig. Intaget av fisk når i allmänhet inte upp till rekommenderade nivåer [83], och när det gäller val av berikade mjölkprodukter är intaget sannolikt lägre, t ex bland vissa invandrargrupper [59, 84].
Vi står dessutom inför nya utmaningar, eftersom många invandrare har andra traditioner vad gäller både solexponering och kostintag.
Vi vet heller inte om gällande rekommendationer når ut till gamla och nya riskgrupper. Till Socialstyrelsens diagnosregister har ett 100-tal fall av rakit hos barn i åldern 0–18 år inrapporterats under 2010 [Leif Forsberg, Socialstyrelsen, Stockholm, pers medd; 2011], där bakomliggande sjukdomar som påverkar upptag och omsättning av D-vitamin inverkar på siffrorna. Om här föreligger ett ökat antal fall av rakit går dock inte att fastställa, eftersom tidigare inrapportering enligt uppgift varit bristfällig.
Nya studier behövs för att kartlägga D-vitaminstatus bland barn och ungdomar och riskgrupper i Sverige. Dock bör man redan vid misstanke om suboptimalt D-vitaminintag ge i första hand kostråd och i andra hand råd om dagligt D-vitamintillskott om 5–10 µg/dygn, beroende på det övriga D-vitaminintaget. Alla mjölkprodukter inklusive standardmjölk borde dessutom vara berikade med D-vitamin. För att spädbarn till kvinnor med D-vitaminbrist inte ska få akuta symtom på D-vitaminbrist har Livsmedelsverket nyligen rekommenderat att tillskott om 10 µg D-vitamin ska ges redan under första levnadsveckan till alla spädbarn.
I den pågående översynen av de nordiska näringsrekommendationerna kommer att diskuteras huruvida vi i Sverige ska ändra intagsrekommendationerna och liksom USA och Kanada höja det rekommenderade intaget av D-vitamin generellt för barn och ungdomar eller liksom Finland rekommendera ett D-vitamintillskott till alla.
*
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
*
Artikeln är tillkommen på uppdrag av Livsmedelsverkets och Svenska barnläkarföreningens expertgrupp för barnnutrition (PENUT). I gruppen ingår också: Olle Hernell, Umeå (ordförande); Irene Axelsson, Malmö/Lund; Carl-Erik Flodmark, Malmö/Lund; Anders Forslund, Uppsala; Torbjörn Lind, Umeå; Sven-Arne Silverdal, Umeå; Elisabeth Fossum, Linköping; och Agneta Hörnell, Umeå.