Sammanfattat
Fall–kontrollstudien är ett viktigt verktyg i medicinsk forskning.
Studiedesignen är ofta lämplig när orsaker till ovanliga ohälsotillstånd ska undersökas eller när den presumtiva riskfaktorn är dyr att mäta.
Metodologiska fallgropar finns, men använd på rätt sätt ger fall–kontrollstudien tillförlitliga resultat.
Svenska hälsodataregister ger goda möjligheter att genomföra fall–kontrollstudier med hög validitet.
När det inte är etiskt, kostnadsmässigt eller praktiskt försvarbart att utsätta individer för en exponering man vill studera, exempelvis en viss behandlingsform eller någon typ av levnadsvana, på ett slumpmässigt och kontrollerat sätt är forskaren hänvisad till olika typer av observationella studieformer. Här beskriver vi översiktligt viktiga aspekter vid design och analys av en av dessa, nämligen fall–kontrollstudien.
Forskning om ovanliga utfall såsom sällsynta sjukdomar eller ovanliga biverkningar innebär särskilda utmaningar. Att genomföra en så kallad kohortstudie, det vill säga att mäta en exponering hos en grupp individer och sedan följa dem över tid tills tillräckligt många drabbats av det utfall man studerar, innebär ofta stora kostnader och tar lång tid. Det gäller särskilt om exponeringen är dyr att mäta, eller om utfallet är ovanligt eller utvecklas med lång latenstid. En studie av sambandet mellan infektion med humant papillomvirus (HPV-infektion, som mäts med relativt dyr laboratorieteknik) och risken att utveckla tonsillcancer (en mycket ovanlig sjukdom som utvecklas över relativt lång tid) är ett exempel på en situation när en kohortstudiedesign inte är lämplig. Förekomst av HPV-infektion måste då mätas i en mycket stor grupp individer som sedan måste följas under flera decennier. Här är det i stället mer effektivt att genomföra en fall–kontrollstudie. Vid en sådan mäts förekomsten av HPV-infektion direkt hos ett representativt urval av individer med tonsillcancer (fall) respektive utan tonsillcancer (kontroller). Fall och kontroller kan identifieras i en väldefinierad källpopulation, exempelvis hela Sveriges befolkning. I själva verket är de flesta cancerformer så ovanliga att de lämpligen studeras med fall–kontrolldesign.
Grundläggande koncept för fall–kontrollstudie
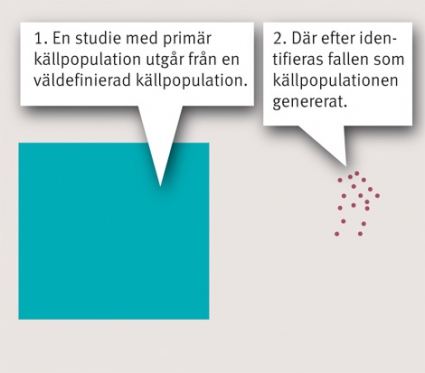
I en fall–kontrollstudie undersöks sambandet mellan en viss exponering och ett utfall genom att förekomsten av exponeringen bland fall och kontroller jämförs [1]. Fall–kontrollstudier kan förenklat delas in i två huvudgrupper; studier med primär källpopulation och studier med sekundär källpopulation. Källpopulationen definieras som den population som gett upphov till fall och kontroller (Figur 1).
I en fall–kontrollstudie med en primär källpopulation definieras först källpopulationen och därefter identifieras fall och kontroller i denna. En sådan primär källpopulation kan till exempel vara 2008 års befolkning i Sverige. Individer som bodde i Sverige 2008 och som drabbades av det utfall man vill studera utgör fall till studien medan individer som inte drabbades av utfallet är potentiella kontroller. Fall–kontrollstudier kan också genomföras i en existerande kohortstudie, såsom Women’s Health Initiative (WHI) där över 100 000 kvinnor följts under många år [2]. Det är ett vanligt förfaringssätt när man vill studera en exponering som är dyr att mäta (exempelvis en biomarkör), eftersom exponeringen då endast behöver mätas hos ett representativt urval av deltagarna i kohortstudien. En fall–kontrollstudie med en sekundär källpopulation innebär att man först identifierar fallen och därefter försöker identifiera den källpopulation som genererat dessa, för att sedan välja kontroller ur samma population. Om den sekundära källpopulationen är svår att definiera innebär det senare tillvägagångssättet en risk att kontrollerna som väljs i praktiken inte avspeglar samma befolkning (källpopulation) som fallen, vilket kan ge felaktiga studieresultat.
Ytterligare en viktig aspekt är huruvida fallen är prevalenta eller incidenta. Prevalenta fall är alla existerande fall i en population vid en given tidpunkt, medan incidenta fall är alla nya fall som uppstår i en population under en given tidsperiod. Hädanefter diskuterar vi primärt fall–kontrollstudier med incidenta fall, eftersom det är ett vanligt sätt att välja fall på och eftersom risken för felaktiga studieresultat då oftast är mindre.
Val av kontroller
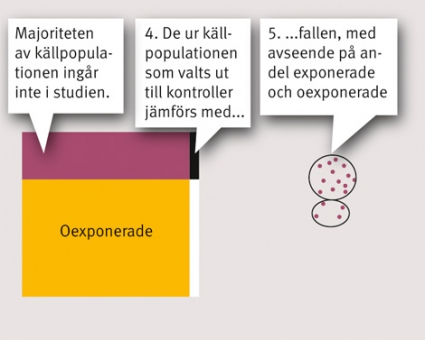
Hur man väljer kontroller har stor betydelse för tillförlitligheten i en fall–kontrollstudie. Förekomsten av exponeringen bland kontrollerna ska motsvara den bland individer utan utfallet i källpopulationen. Kontrollerna måste därför identifieras och delta i lika hög utsträckning oberoende av om de är exponerade eller inte. Om man till exempel studerar exponeringen drogberoende och risken för suicid får inte just drogberoende styra huruvida individen väljs, kan eller vill ingå som kontroll i studien. Om inte detta krav uppfylls riskerar man att få felaktiga resultat på grund av så kallad selektionsbias (se nedan). Kontroller, en eller flera per fall, bör därför väljas slumpmässigt ur källpopulationen. Ofta används dock så kallad matchning, som är ett avsteg från regeln om slumpmässigt urval, för att öka studiens effektivitet. Matchning innebär att fall och kontroller görs mer jämförbara med avseende på determinanter viktiga för det utfall som studeras, men som inte ska undersökas i sig (störningsfaktorer, se nedan). Kontroller kan exempelvis väljas så att de motsvarar fallen beträffande ålder, kön och andra faktorer, och kan ske individuellt (individuell matching) eller på gruppnivå (frekvensmatching).
Det finns flera sätt att välja kontroller på. Ponera att vi har en väldefinierad källpopulation (till exempel WHI-kohorten eller hela befolkningen i ett svenskt län) som följts under tre års tid. Vi kan då identifiera en eller flera kontroller per fall slumpmässigt bland de individer som inte drabbats av utfallet varje gång ett nytt fall inträffar (se exempel nedan). Detta sätt att välja kontroller på kallas risk set sampling. En fall–kontrollstudie genomförd i en väldefinierad källpopulation där man använder sig av risk set sampling kallas ofta för »nested« fall–kontrollstudie. Andra möjligheter är att välja kontroller slumpmässigt bland individer som var med i kohorten vid studiestart (fallkohort-design), eller bland alla icke-fall vid tiden för studiens avslut (kumulativ incidenssampling). Som vi beskriver nedan påverkar sättet att välja kontroller hur de statistiska analyserna ska utföras och hur resultaten tolkas.
I de fall källpopulationen inte kan definieras tydligt, exempelvis när befolkningsregister saknas, är man hänvisad till att välja kontroller genom metoder som är känsligare för selektionsbias. En sådan metod är så kallat telefonnummerbaserat urval, det vill säga slumpvis uppringning av telefonnummer i ett geografiskt område som ska avspegla befolkningen som fallen hämtats ur [3]. En annan variant är sjukhusbaserade fall–kontrollstudier, där fallen definieras som patienter med ett visst utfall vid ett visst sjukhus. Kontrollerna i sin tur väljs bland andra patienter vid samma sjukhus. Almroth och kollegor genomförde en sjukhusbaserad fall–kontrollstudie i Sudan där de jämförde förekomsten av omskärelse hos kvinnor som sökte vård för infertilitet (fall) med förekomsten av omskärelse hos kvinnor som var gravida för första gången (kontroller) och som sökte vård vid samma sjukhus [4].
Retrospektivt eller prospektivt samlade exponeringsdata
Fall–kontrollstudier kan vara retrospektiva eller prospektiva med avseende på exponeringsdata. Om exponeringsdata registrerats innan fallen inträffat är informationen prospektivt registrerad. Prospektiv registrering har den stora fördelen att det oftast är rimligt att anta att exponeringen inträffat före utfallet hos fallen, åtminstone om exponeringen mättes relativt lång tid före utfallet. Risken för omvänd kausalitet, det vill säga att utfallet påverkat exponeringen, är därmed minimerad. Det är viktigt om man exempelvis vill undersöka om övervikt påverkar risken att drabbas av cancer, eftersom många cancersjukdomar i sig påverkar vikten. Mäter man vikten hos ett antal patienter med en viss cancersjukdom (fall) och ett antal kontroller kanske vikten är densamma hos båda grupperna, men det kan bero på att patienterna med cancer gått ned i vikt tiden före eller kring sin cancerdiagnos.
Som ett exempel på hur en fall–kontrollstudie kan genomföras i praktiken beskriver vi här en studie av riskfaktorer för suicid vid schizofreni [5, 6]. I studien definierades källpopulationen som alla individer som skrivits ut för första gången från psykiatriska kliniker i Stockholms län med diagnosen schizofreni under perioden 1984 till 2000 (n = 4 000). Patienter som suiciderade inom fem år definierades som fall (n = 84). En matchad kontroll valdes slumpmässigt ur källpopulationen bland de patienter som var vid liv vid tiden för en patients död i fallgruppen (risk set sampling). Om en patient (ett fall) skrevs ut från en psykiatrisk avdelning 1995 och suiciderade 1998 så valdes en kontroll bland alla de patienter som också skrevs ut från en psykiatrisk avdelning 1995 (± 1 år) och som var vid liv 1998. Exponeringsdata hämtades från patienternas journaler. Studien var således en nested fall–kontrollstudie med prospektivt registrerade exponeringsdata, även om insamling och hantering av data i studien gjordes retrospektivt.
Studiestorlek
För att avgöra hur många fall och kontroller som ska ingå i en fall–kontrollstudie måste man först ta ställning till vilken statistisk styrka (power) som är önskvärd [7]. Statistisk styrka definieras som sannolikheten att en studie ska kunna påvisa ett visst resultat. Ofta anses 80 procent som en rimlig nivå. Den statistiska styrkan beror på antalet fall och kontroller i studien (stickprovsstorlek), styrkan av sambandet mellan exponering och utfall (effektstorlek), val av signifikansnivå (sätts ofta till 5 procent), samt hur vanligt förekommande exponeringen är. En beräkning av antalet fall och kontroller som behövs i studien är helt avhängig av att man först definierat den specifika hypotes man vill testa. I de flesta fall–kontrollstudier väljs mellan en och fyra kontroller per fall. Det beror på att den statistiska styrkan ofta ökar endast marginellt om man väljer fler än fyra kontroller per fall. Ibland kan det dock vara värdefullt att använda ett större antal kontroller per fall, exempelvis när andelen exponerade bland kontrollerna är låg. I vårt exempel, studien av riskfaktorer för suicid vid schizofreni, ingick endast en kontroll per fall eftersom insamlingen av journaldata var kostsam.
Analysmetoder och tolkning av resultat
I fall–kontrollstudier beräknas oddskvoten som ett mått på styrkan av sambandet mellan exponeringen och utfallet. Tabell 1 visar hur data från en fall–kontrollstudie kan sammanställas i en fyrfältstabell. Oddskvoten beräknas genom att oddset för exponering hos fallen divideras med oddset för exponering hos kontrollerna. Under vissa förutsättningar, bland annat beroende på hur kontrollerna väljs, ger oddskvoten en god skattning av den relativa risken för utfallet hos exponerade jämfört med oexponerade individer [8, 9]. En oddskvot större än 1,0 betyder att det finns ett positivt samband mellan exponeringen och utfallet, vilket kan tyda på att exponeringen är en riskfaktor för utfallet. En oddskvot mindre än 1,0 kan i stället tyda på att exponeringen utgör en skyddande faktor för utfallet. Oddskvoten presenteras normalt med ett konfidensintervall som mäter precisionen i skattningen.
Tolkningen av oddskvoten beror bland annat på hur kontrollerna har valts [8-10]. Man kan visa att den oddskvot man fått vid en fall–kontrollstudie där risk set sampling använts motsvarar incidenskvoten (incidence rate ratio) som kan beräknas i en kohortstudie. Incidenskvoten i sin tur är en form av relativ risk. När kontroller väljs genom så kallad fall–kohort-design eller kumulativ incidenssampling blir tolkningen av oddskvoten något annorlunda, men motsvarar i de flesta fall en riskkvot (risk ratio), det vill säga en kvot av två kumulativa incidenser, vilket också är en form av relativ risk [9]. Det är dock viktigt att vara medveten om att oddskvoten i en fall–kontrollstudie kan vara såväl högre som lägre än den motsvarande relativa risken i en kohortstudie [11]. Undersökaren bör därför alltid argumentera för hur oddskvoten ska tolkas i den aktuella studien [8].
Liksom vid analys av andra typer av studier genomförs den statistiska analysen av fall–kontrollstudier ofta i två steg: univariabel och multivariabel analys. Univariabel analys innebär att oddskvoten beräknas för en enskild exponering i beaktande av eventuella matchningsfaktorer. Multivariabel analys innebär att oddskvoten beräknas med hänsyn tagen till flera exponeringar samtidigt. Multivariabel analys används framför allt för att kontrollera för störningsfaktorer, men ger också möjlighet att samtidigt studera flera olika exponeringars betydelse för risken att drabbas av utfallet. Vid både univariabel och multivariabel analys beräknas oddskvoten i normalfallet med en form av regressionsanalys som kallas för logistisk regression.
I studien om suicid vid schizofreni hade information inhämtats om flera faktorer (exponeringar) som kunde tänkas påverka risken för suicid, däribland tidigare suicidförsök, ålder vid insjuknande, komorbiditet, kön, utbildningsnivå och ursprungsland. Dessa faktorer analyserades i en multivariabel statistisk modell för att undersöka deras respektive samband med suicid. Man fann förhöjda suicidrisker bland annat hos patienter med schizofreni som tidigare genomfört ett suicidförsök (oddskvot 5,0; 95 procents konfidensintervall 1,6–15,4), hos dem som hade högre utbildning (mer än grundskola) (oddskvot 2,9; 95 procents konfidensintervall 1,0–8,0), liksom hos dem som hade en komorbid affektiv sjukdom (oddskvot 3,3; 95 procents konfidensintervall 1,2–9,0). Dessa oddskvoter påverkades inte nämnvärt av justering för övriga faktorer, vilket tyder på att tidigare suicidförsök, högre utbildning och affektiv sjukdom ökar risken för suicid vid schizofreni oberoende av övriga faktorer. Eftersom risk set sampling använts för val av kontroller kunde oddskvoterna tolkas som ett mått på en relativ risk (incidenskvot).
Fallgropar vid fall–kontrollstudier
Fall–kontrollstudier har metodologiska begränsningar som är viktiga att känna till. Designen innebär att enbart ett utfall kan studeras, även om det är möjligt att undersöka flera olika riskfaktorer för utfallet. Systematiska fel (bias) kan leda till en överskattning eller underskattning av det sanna sambandet mellan exponeringen och utfallet. I stor utsträckning kan systematiska fel emellertid undvikas om studien utformas och analyseras korrekt. Systematiska fel delas ofta in i tre grupper: selektionsfel, felklassificering och förväxlingsfaktorer.
Selektionsfel eller selektionsbias innebär att kontrollerna (och/eller fallen) valts på ett sådant sätt att de inte är representativa för individer med, respektive utan utfallet i källpopulationen med avseende på exponeringen. Det kan till exempel uppstå om kontrollerna inte valts slumpmässigt ur källpopulationen eller om vissa kontroller inte vill eller kan delta i studien. Om man i undersökningen av suicid vid schizofreni hade valt att identifiera fallen från hela Stockholms län, medan kontrollerna identifierades endast vid en enstaka klinik i länet, skulle kontrollerna antagligen inte vara representativa för alla de patienter med schizofreni som vårdats på psykiatrisk klinik i Stockholms län avseende till exempel demografi, socioekonomi eller komorbiditet. Det skulle i sin tur kunna leda till att vissa egenskaper hos kontrollerna skiljer sig åt systematiskt från fallen och att detta förvränger studiens resultat.
Felklassificering eller informationsbias innebär att informationen angående exponeringen och/eller utfallet är felaktig. En kontroll kan till exempel i själva verket ha utfallet och därmed vara felaktigt klassificerad som kontroll. Sensitiviteten och specificiteten hos testet som mäter exponeringen och/eller utfallet påverkar risken för felklassificering. En så kallad oberoende (icke systematisk) felklassificering leder som regel till att ett eventuellt samband späds ut. Oddskvoten närmar sig då 1,0 och resultatet kan bli falskt negativt. Beroende felklassificering kan leda till en över- eller underskattning av oddskvoten och därmed till att studien ger falskt positiva resultat.
»Recall bias« är en form av felklassificering som kan uppstå när exponeringsdata samlats in retrospektivt och fallen och/eller kontrollerna minns en och samma exponering olika just på grund av att de drabbats eller inte drabbats av utfallet. Denna typ av felklassificering har diskuterats när det gäller fall–kontrollstudier rörande mobiltelefonanvändning och cancerrisk [12]. Om exponeringsdata registrerades retrospektivt (efter det att personen drabbats av utfallet) kan det, som vi diskuterade ovan, också vara svårt att avgöra om ett samband verkligen avspeglar exponeringens effekt på utfallet, och inte tvärtom. Exempelvis kan en viss sjukdom påverka levnadsvanor och andra omständigheter och på så sätt ge upphov till skenbara samband mellan exponering och sjukdomen/utfallet. Detta benämns alltså omvänd kausalitet.
Ett generellt problem i många epidemiologiska studier är förväxlingsfaktorer, något som på engelska kallas confounding.. Detta begrepp innebär att en tredje faktor förklarar hela eller delar av sambandet mellan exponeringen och utfallet. En förväxlingsfaktor påverkar både exponeringen och utfallet, utan att vara en länk i ett orsakssamband mellan exponeringen och utfallet. Ett klassiskt exempel på förväxlingsfaktorer är det positiva samband som observerats mellan alkoholkonsumtion och lungcancer, där rökning, som är associerat med högt alkoholintag såväl som lungcancer, är en förväxlingsfaktor. Utöver multivariabel analys är restriktion och stratifiering användbara metoder att kontrollera för förväxlingsfaktorer.
I en observationell studie går det dock i praktiken aldrig att eliminera risken for denna typ av systematiska fel. Kvarvarande förväxlingsfaktorer (residual confounding) uppstår när information om en förväxlingsfaktor saknas eller är dåligt mätt. Ytterligare ett viktigt begrepp är »counfounding by indication« vilket är en stor utmaning i behandlingsstudier (och orsaken till att behandlingseffekter ofta undersöks i randomiserade studier). Behandling eller annan intervention ges ofta på en indikation som i sig själv är associerad med utfallet, och resultaten blir därför svåra att tolka. Denna typ av systematiskt fel har aktualiserats i diskussioner kring rapporterade samband mellan SSRI-behandling och självskadebeteende [13].
Sammanfattningsvis är fall–kontrollstudien ett viktigt verktyg i medicinsk klinisk och etiologisk forskning. I Sverige har vi tack vare personnumren och befolkningsbaserade hälsodataregister goda möjligheter att genomföra utmärkta fall–kontrollstudier som kan ge lika mycket information som mer kostsamma och tidskrävande kohortstudier. För att studien ska ge tillförlitliga resultat krävs dock att möjliga felkällor identifieras och minimeras vid studieplanering, analys och tolkning av resultaten.
*
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
(uppdaterad 2021-09-01)