Jodinducerad hypertyreos kan uppstå hos individer med bakomliggande tyreoideasjukdom som genomgår röntgenundersökning med jodkontrastmedel.
Behandlingen består av tyreostatika och kaliumperklorat med ibland längre behandlingstid och oftast högre dos tyreostatika än normalt. Inför tyreoidektomi – som är ett behandlingsalternativ om patienten är resistent mot medicinsk behandling – kan kaliumjodid ges som tillägg till tyreostatika och kaliumperklorat.
Vi beskriver tre fall av hypertyreos efter röntgenundersökning med jodkontrastmedel i utredning av tumörsjukdom. Behandlingen av tumörsjukdomen fördröjdes 2 månader i två av fallen.
Fallen illustrerar att jodinducerad hypertyreos kan vara svårbehandlad.
Vi ger rekommendation om tyreostatikabehandling till riskpatienter inför undersökningar med jodkontrastmedel.
Hypertyreos inducerad av jodkontrastmedel kan uppstå hos individer med multinodös struma eller latent Graves sjukdom som genomgår röntgenundersökning med jodkontrastmedel [1, 2]. En vanlig mängd jodkontrastmedel vid t ex undersökning med datortomografi är 100 ml av styrkan 300 mg/ml; dvs 30 g jod i bunden form till en bensenring.
Jod i bunden form i kontrastmedel anses inte påverka tyreoideafunktionen, däremot finns alltid små mängder fritt jodid på ca 0,001–0,005 procent av den totala mängden bundet jod i kontrastmedlet. Övre gränsvärdet för fritt jodid i kontrastmedel anges till ca 0,01 procent av totalmängden jod [3]. Till följd av bl a dejodering av kontrastmedlet i kroppen kan det resultera i en mängd fritt jodid som kan uppgå till 0,01–0,15 procent av den organiskt bundna mängden jod [1]. En datortomografiundersökning med jodkontrastmedel skulle alltså kunna resultera i att tyreoidea kan exponeras för mellan 300 och 45 000 μg jodid. Sköldkörteln kan också påverkas vid extravaskulär administration av jodkontrastmedel, t ex ERCP (endoskopisk retrograd kolangiopankreatografi) [1].
Vi redogör här för tre fall av jodkontrastmedelsinducerad hypertyreos, som upptäcktes i samband med utredning av gastrointestinal tumörsjukdom och som i två av fallen fördröjde tiden till tumörbehandling.
Fallbeskrivningar
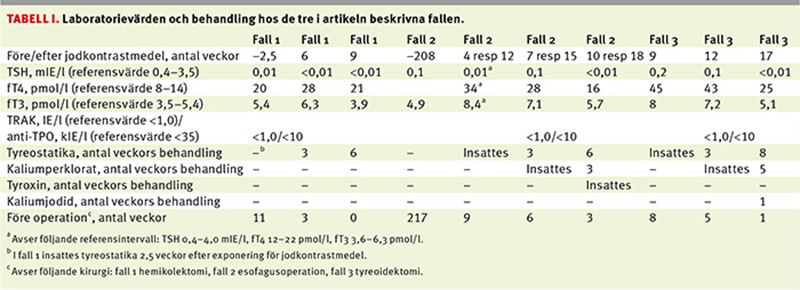
Fall 1. En 83-årig pigg och vital kvinna hade genomgått högersidig hemityreoidektomi på 1960-talet och hade vid tidigare provtagning en känd lindrig hypertyreos (Tabell I). Patienten genomgick undersökning med datortomografi av torax och buk med intravenöst kontrastmedel (Omnipaque 300 mg/ml; 77 ml) som ett led i utredning av nyupptäckt koloncancer. Datortomografin visade som bifynd kraftig förstoring av vänster tyreoidealob med trakeadeviation åt höger med ringa försnävning av lumen samt en intratorakal komponent. Två och en halv vecka senare togs blodprov som visade hypertyreos, och patienten remitterades till endokrinologisk mottagning.
Den kliniska bedömningen blev nodös toxisk struma orsakad av jodkontrastmedel. Patienten erhöll behandling med tyreostatika (tiamazol), som högst 30 mg dagligen. Hon opererades som planerat med högersidig hemikolektomi efter 6 veckors tyreostatikabehandling; 4 månader senare fick hon behandling med radioaktivt jod (150 Gy). Efter radiojodbehandlingen var patienten välmående utan behov av tyroxinsubstitution.
Fall 2. Patienten var en 76-årig man med tidigare känd subklinisk hypertyreos och obehandlat paroxysmalt förmaksflimmer. Tre månader respektive en månad före det aktuella insjuknandet genomgick patienten undersökning med datortomografi av lungartärer med intravenöst kontrastmedel (Omnipaque 300 mg/ml; 85 ml) respektive datortomografiundersökning av torax och buk med intravenöst kontrastmedel (Omnipaque 350 mg/ml; 94 ml). På röntgenbilderna noterades förstorade tyreoidealober.
Den senare undersökningen gjordes på grund av nyupptäckt tumör i gastroesofageala övergången. Planerad esofagusoperation fick avbrytas, eftersom patienten hade förmaksflimmer med snabb kammarfrekvens. Anamnestiskt framkom viktnedgång, sväljningsbesvär och emellanåt hjärtklappning men inga trycksymtom av struman. Resultat av blodprov var förenliga med hypertyreos (Tabell I).
Patienten bedömdes ha nodös struma med autonom funktion, där röntgenundersökning med jodkontrastmedel orsakat hypertyreos. Han behandlades med upp till 60 mg tiamazol dagligen. Efter 3 veckor gavs tillägg med kaliumperklorat 10 mg/ml, 100 ml dagligen (50 ml × 2) och senare tillägg med tyroxin (Tabell I). Efter behandling med tiamazol i 9 veckor, kaliumperklorat i 6 veckor och tyroxin i 3 veckor genomgick patienten esofagusoperation.
Postoperativt sattes kaliumperklorat ut, och patienten rekommenderades radiojodbehandling, vilken han dock avböjde. Tyreostatika utsattes 2 månader postoperativt, och 3 månader senare hade patienten fortsatt normala tyreoideavärden.
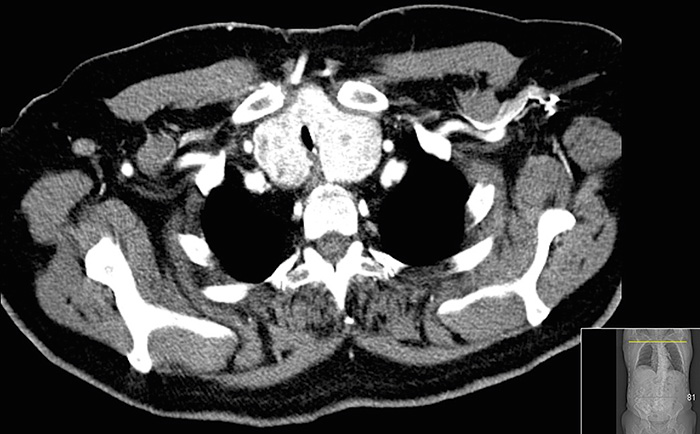
Fall 3. Det avslutande fallet var en 74-årig man med hypertoni och typ 2-diabetes. I samband med utredning av nyupptäckt rektalcancer hade patienten genomgått undersökning med datortomografi av torax och buk med intravenöst kontrastmedel (Omnipaque 300 mg/ml; 120 ml) 2 månader tidigare. Som bifynd på röntgen såg man en stor intratorakal struma med trakeaförträngning inom ett 4 cm långt parti med minsta lumen ca 5 mm (Figur 1). Utredning med spirometri bekräftade misstanken om ett högt andningshinder.
Strålbehandling och påföljande operation av rektalcancern planerades, och med hänsyn till röntgenfyndet remitterades patienten till endokrinologisk mottagning för preoperativ bedömning. Anamnestiskt framkom andfåddhet vid ansträngning och viktnedgång men ingen hjärtklappning, tremor eller svettningar. Vid undersökning noterades regelbunden normofrekvent hjärtrytm, förstorad tyreoidea och stridor samt Pembertons tecken, och blodprov bekräftade misstanken om hypertyreos (Tabell I).
Patienten bedömdes ha intratorakal struma med trycksymtom och jodkontrastmedelsinducerad hypertyreos. Behandling påbörjades med tyreostatika, initialt 30 mg tiamazol dagligen, som sedan ökades till 60 mg dagligen. Vid kirurgisk preoperativ bedömning avseende rektalcancern fann man att patientens trakealstriktur utgjorde en ökad risk inför intubation. Det beslutades därför att tyreoideaoperationen skulle genomföras före strålbehandling och rektalcanceroperation. Inför total tyreoidektomi fick patienten behandling med tiamazol, kaliumperklorat 10 mg/ml 100 ml dagligen (50 ml × 2) och kaliumjodid 1 300 mg dagligen (65 mg 20 × 1) (Tabell I).
Patienten erhöll planerad strålbehandling mot tumören 2 veckor efter tyreoidektomin, och efter ytterligare 4 veckor blev han opererad med resektion av rektum.
Diskussion
Vi har beskrivit tre fall av hypertyreos efter röntgenundersökning med jodkontrastmedel. Hos patienter utan riskfaktorer är hypertyreos inducerad av jodkontrastmedel sällsynt. Patienter med Graves sjukdom och patienter med multi-nodös struma med autonom funktion löper dock ökad risk, och risken är högre i jodbristområden [1], vilket Sverige inte är [4]. I våra beskrivna fall var patienterna över 70 år gamla, hade struma, och en av dem hade känd subklinisk hypertyreos; detta i överensstämmelse med att äldre individer med struma och autonom funktion har ökad risk för att utveckla jodinducerad hypertyreos [1, 5].
I fall 1 bedömdes jodkontrastmedel vara en bidragande orsak till hypertyreos med hänsyn till ökningen av fritt T4 (fT4)från 20 pmol/l till 28 pmol/l före respektive efter röntgenundersökningen med jodkontrastmedel samt att patienten hade kvarstående hypertyreos trots tyreostatikabehandling i 6 veckor. I fall 3 kan en eventuell befintlig hypertyreos före utförd röntgenundersökning med jodkontrastmedel inte uteslutas; med hänsyn till patientens svårbehandlade tillstånd, både med tyreostatika i hög dos och med kaliumperklorat, bedöms dock röntgenundersökningen med jodkontrastmedel vara en klart bidragande orsak.
Uppstår oftast inom 3 månader efter exponering
Jodinducerad hypertyreos uppstår oftast inom 3 månader efter exponering för jodkontrastmedel, och två prospektiva studier visade varierande frekvens mellan 0,25 och 2,7 procent hypertyreos efter röntgenundersökning med jodkontrastmedel [6, 7]. Av 28 äldre individer med hypertyreos hade 7 (25 procent) tidigare exponerats för jodkontrastmedel [8]. I en stor retrospektiv fall–kontrollstudie fann Rhee et al [9] ett samband mellan exponering för jodkontrastmedel och insjuknande i overt hypertyreos (oddskvot 2,5). En komplicerande faktor i våra tre fall var att patienterna hade obehandlad tumörsjukdom, varför det var viktigt att åstadkomma snabb eutyreoidism inför planerad tumörkirurgi.
Tyreostatika förstahandsval för behandling
Behandling av jodkontrastmedelsinducerad hypertyreos består i första hand av tyreostatika [10]. Oftast krävs högre doser tyreostatika än vid behandling av Graves sjukdom. Ibland behövs dessutom tillägg med kaliumperklorat och kaliumjodid inför tyreoidektomi [11, 12]. Om patienten är resistent mot medicinsk behandling, är kaliumjodid med påföljande tyreoidektomi ett alternativ [12]. Kombinationsbehandling med tyreostatika och kaliumperklorat ger i de allra flesta fall bättre effekt än behandling med enbart tyreostatika eller kaliumperklorat såsom vid behandling av amiodaroninducerad hypertyreos typ 1 [13].
Amiodaroninducerad hypertyreos delas in i typ 1 och typ 2. Vid typ 1 ses hypertyreos till följd av ökad hormonsyntes på grund av bakomliggande tyreoideasjukdom som nodös struma eller latent Graves sjukdom, medan typ 2 är en destruktionstyreoidit som oftast uppkommer hos individer utan bakomliggande tyreoideasjukdom [11, 14]. För att differentiera mellan amiodaroninducerad hyper-tyreos typ 1 och typ 2 kan tyreoideaskintigrafi, spårjodsundersökning och ultraljudsundersökning av tyreoidea med färgdoppler ge vägledning [11, 14] utöver anamnes och blodprov. Amiodaroninducerad hypertyreos typ 2 behandlas med steroider.
Vid hypertyreos inducerad av jodkontrastmedel brukar inte destruktionstyreoidit förekomma [10]. Vid behandling med kaliumperklorat som tillägg till tyreostatika vid jodinducerad hypertyreos bör dosen kaliumperklorat vara högst 1 gram/dag i 2–6 veckor [11, 15, 16] för att minska risken för biverkningar [15]. Behandling med radioaktivt jod kan vanligen inte ges på flera månader vid jodinducerad hypertyreos på grund av blockerat jodupptag i tyreoidea, men kan ges i ett senare skede som definitiv behandling [14, 16]. För patienter som planeras för radiojodbehandling ska man avstå röntgenundersökning med jodkontrastmedel under minst 2 månader före radiojodbehandling i enlighet med nationella rekommendationer för användning av jodkontrastmedel [17].
De tre beskrivna fallen illustrerar att jodinducerad hypertyreos är ett svårbehandlat tillstånd, eftersom alla patienterna hade kvarstående hypertyreos trots intensiv behandling med tyreostatika enbart eller i kombination med kaliumperklorat samt kaliumjodid inför tumörkirurgi eller tyreoidektomi. I två av fallen (fall 2 och fall 3) fördröjdes tiden till behandling av tumörsjukdomen med 2 månader.
Profylaktisk behandling kan minska risken
I våra tre fall hade patienterna riskfaktorer för att utveckla jodinducerad hypertyreos (Fakta 1). Profylaktisk behandling med tyreostatika och eventuellt kaliumperklorat inför röntgenundersökning med jodkontrastmedel minskar risken för jodinducerad hypertyreos [17] även om hypertyreos inte kan undvikas hos alla [18, 19].
För att minska risken för fördröjning av behandling av tumörsjukdom till följd av hypertyreos inducerad av jodkontrastmedel föreslår vi följande: Hos patienter med känd struma och/eller subklinisk hypertyreos som planeras för utredning av tumörsjukdom med röntgenundersökning med jodkontrastmedel ges behandling med tyreostatika, tiamazol 20 mg dagligen i 2 veckor med början dagen före röntgenundersökning [18]. Denna regim kan även tillämpas i utvalda fall hos andra grupper med hög risk att utveckla hypertyreos, särskilt äldre individer med struma och/eller subklinisk hypertyreos hos vilka risken för förmaksflimmer är ökad. I utvalda fall kan kaliumperklorat ges som tillägg till tyreostatika.
Uppföljning med kontroll av TSH, fT4, fT3 bör ske efter 6 och 12 veckor efter röntgenundersökningen [17]. Innan förebyggande behandling med tyreostatika initieras bör diskussion ske med endokrinolog/invärtesmedicinare.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Fakta 1. Nationella rekommendationer
Reviderat utdrag ur nationella rekommendationer för användning av jodkontrastmedel [17].
Kontraindikation för
jodkontrastmedel:
Obehandlad manifest hypertyreos
Misstänkt/nydiagnostiserad tyreoideacancer där radiojodundersökning/-behandling kan bli aktuell
Ökad risk för utveckling
av hypertyreos:
Eutyreoid patient med Graves sjukdom – obehandlad eller tidigare tyreostatikabehandlad
Tillstånd med konstaterad/risk för autonom funktion, t ex multinodös/uninodulär struma
Tillstånd sannolikt utan risk
för utveckling av hypertyreos:
Graves sjukdom eller toxisk nodös struma som endera är
adekvat blockerad under behandling med tyreostatika
tidigare radiojodbehandlad och substituerad med levotyroxin
behandlad med nära total tyreoidektomi och substituerad med levotyroxin
Rekommendationer vid
risk för hypertyreos:
Undvik kontrastmedel eller minimera dosen. Om kontrastmedel ges
är profylax i allmänhet inte nödvändig
kan selekterade högriskpatienter behöva profylax med tyreostatika och eventuellt kaliumperklorat
bör uppföljning av tyreoideafunktion göras, inte minst då tidigare inte känd nodös struma påvisats
bör uppföljning med kontroll av TSH, fT4, fT3 göras 6 och 12 veckor efter undersökning.