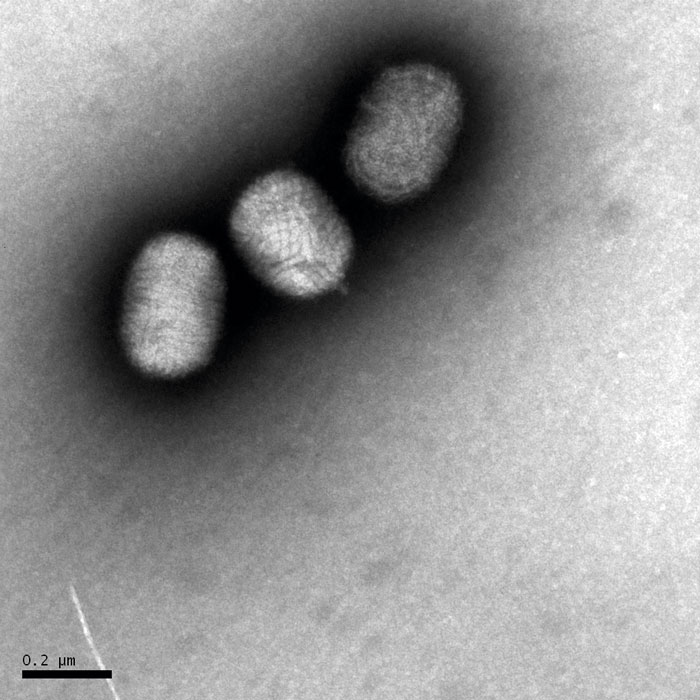Jättemollusker är en atypisk form av den hos barn allmänt förekommande hudåkomman mollusker.
Diagnosen kan vara svår att ställa kliniskt då flera behandlingsbara differentialdiagnoser är tänkbara.
Nya generationens sekvensering (NGS-teknik) kan med fördel användas för snabb identifiering av nya eller ovanliga patogener i kliniskt prov.
Molluscum contagiosum eller mollusker, som sjukdomen vanligen kallas, är en harmlös infektion i epidermis som oftast självläker utan komplikationer inom 1 till 1,5 år. Sjukdomen orsakas av ett poxvirus, Molluscum contagiosum-virus (MCV) [1], som smittar vid nära kroppskontakt. Diagnosen ställs kliniskt på den karaktäristiska symtombilden (1–8 millimeter stora hudfärgade eller rosa navlade papler). Endast i undantagsfall krävs laboratorieanalys för att verifiera diagnosen. Barn med atopiskt eksem samt patienter med nedsatt immunförsvar kan ibland utveckla ett långvarigt förlopp med mollusker [2-5]. I sällsynta fall, framför allt hos immunsupprimerade personer, kan atypiska varianter i form av en enda stor lesion ses, jättemollusk (giant Molluscum contagiosum) [5-6]. Vi beskriver ett fall av jättemollusk hos ett litet barn och hur diagnosen verifierades.
Fallbeskrivning
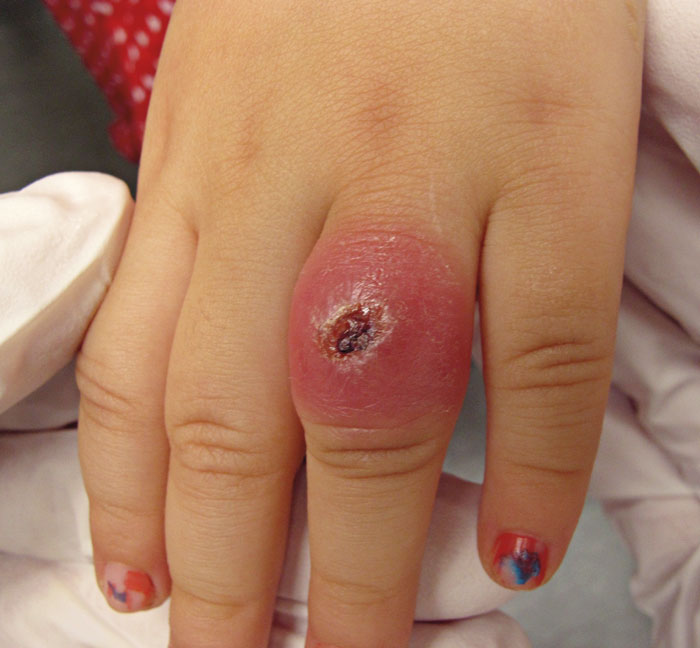
I december månad kom en knappt treårig flicka till hudmottagningen som patient. Modern berättade att det under de sista två månaderna hade utvecklats en hudförändring på vänster hands ringfinger. Flickan var för övrigt frisk och hade inte utsatts för någon skada mot fingret. Det fanns inga husdjur i hemmet och inte heller något akvarium. Familjen var av utländsk härkomst men inga resor till utlandet hade skett de senaste åren. Modern uppgav att det började som en liten hudfärgad upphöjning som sedan tillväxte och rodnade med inslag av att det vätskade sig något. I status noterades en välmående flicka utan någon smärta. Vid närmare undersökning av vänster hand sågs på dorsalsidan av proximala falangen digitus IV en kupolformad tämligen slät och rodnad nodulus, cirka 2 cm stor i diameter, med en central sårkrusta (Figur 1). Förändringen var inte palpationsöm och inga andra efflorescenser fanns att se på resten av kroppen.
Differentialdiagnostiskt funderade man på stafylokock-, mycobacterium- och herpesinfektion. Vanlig bakteriologisk odling togs efter att man lyft på sårkrustan, och likaså herpesvirusisolering. En stansbiopsi togs och vävnadsprovet skickades till mikrobiologisk avdelning för odling, mikroskopi och PCR av mykobakterier. Samtliga dessa undersökningar var negativa. Emellertid togs vid samma tillfälle även en virusisolering för poxvirus med tanke på orf, ett ovanligt poxvirus som kan orsaka ulcererande lesioner. Detta då flickan hade en påtaglig avgränsning av det infektiösa med lokalisation på ett finger, samt knappt några subjektiva besvär.
Poxvirus
Familjen Poxviridae är en stor och mångfasetterad virusfamilj som omfattar alltifrån molluscipoxvirus till smittkoppsvirus. Molluscum contagiosum-virus är stora, cirka 320 × 250 × 200 nm, höljeförsedda dubbelsträngande DNA-virus. Genomet, som omfattar cirka 190 kilobaser (kb), kodar för drygt 160 proteiner. Med restriktionsanalys har fyra subtyper av Molluscum contagiosum-virus identifierats (MCV I-IV), varav typ I och IV är de vanligast förekommande [1].
Sedan WHO 1980 förklarade världen fri från smittkoppsvirus är Molluscum contagiosum-virus det enda naturligt förekommande poxvirus som är strikt humant. Övriga poxvirus är zoonotiska och orsakar endast i sporadiska fall infektion hos människa; undantaget är apkoppsvirus, som har visats kunna ge upphov till omfattande utbrott, vilka framför allt har drabbat centrala och västra delarna av Afrika [7].
Två tänkbara differentialdiagnoser i det aktuella fallet var pseudokokoppor och orf. Pseudokokoppor, även kallat mjölkarknutor (milker’s nodules), smittar via infekterad nötboskap och börjar som en röd hemisfärisk papel som mognar ut till en blåröd nodulus som kan bli uppåt 2 cm i diameter. Knutan, som vanligtvis inte är smärtsam, kan kvarstå i upp till sex veckor. Orfvirus smittar via direktkontakt med infekterade får och getter. Ingången är ofta sår på fingrar och händer, men även smitta till ansikte finns beskrivet [8]. Kliniken liknar den vid mjölkarknutor.
Diagnostik
Vid de flesta poxvirusinfektioner finns gott om virus i blåsskrap eller biopsimaterial, vilket gör att elektronmikroskopi lämpar sig väl som förstahandsalternativ vid val av diagnostisk metod. Tekniken är snabb, och oftast kan svar lämnas inom någon timme efter provets ankomst till laboratoriet. I det aktuella fallet kunde rikligt med molluscipoxvirusliknade viruspartiklar påvisas med elektronmikroskopi (Figur 2), men då den kliniska bilden inte var förenlig med mollusker beslutades att gå vidare med massiv parallellsekvensering, så kallad NGS-teknik (nya generationens sekvensering) för att verifiera virustillhörighet.
Med NGS-teknik kan den exakta ordningen av nukleotider i miljontals DNA-molekyler bestämmas parallellt, vilket medför att metoden lämpar sig väl vid analys av komplexa prov med blandningar av DNA från olika organismer. Den teknik som användes i det aktuella fallet baseras på framtagandet av en bibliotekspreparation, det vill säga att allt DNA i provet fragmenteras till lagom stora bitar som sedan sekvenseras. Därefter analyseras alla sekvensdata metagenomiskt för att identifiera vilka organismer erhållna DNA-fragment tillhör. Den totala tiden från DNA-preparationen till färdig analys är cirka 2 dagar.
Såväl elektronmikroskopi som NGS-tekniken finns tillgänglig vid Folkhälsomyndigheten (https://www.folkhalsomyndigheten.se/mikrobiologi-laboratorieanalyser/laboratorieanalyser-och-tjanster/information-for-bestallare/). Elektronmikroskopi ingår i basutbudet av analyser, medan NGS-teknik endast utförs efter kontakt med laboratoriet.
I det aktuella fallet kunde totalt 14 ng DNA isoleras varav 11 ng användes för att skapa en bibliotekspreparation. Biblioteket amplifierades med PCR och erhållet DNA renades och kvantifierades. Därefter utfördes massiv parallellsekvensering på ett Ion Torrent PGM-instrument (Figur 3), vilket resulterade i cirka fem miljoner sekvenser där de flesta omfattade cirka 380 baser. Sekvenserna bearbetades sedan med en datoriserad analysväg kallad PathFinder, utvecklad på Folkhälsomyndigheten. Först grupperades de erhållna DNA-sekvenserna efter intern likhet (s k klustring), och därefter jämfördes en representativ sekvens från varje grupp med publicerade sekvenser i fem olika databaser via automatiserade BLAST (basic local alignment search tool)-sökningar: Humant rRNA, humant DNA, virus-RNA/DNA, bakteriellt RNA/DNA samt en slutlig sökning mot hela den nukleotida databasen i NCBI (National Center for Biotechnology Information). I varje steg eliminerades träffar för att på så vis reducera datamängden. Resultatet visade att en fjärdedel av de erhållna sekvenserna var specifika för molluscipoxvirus, men inga övriga för symtomen relevanta patogener kunde påvisas.
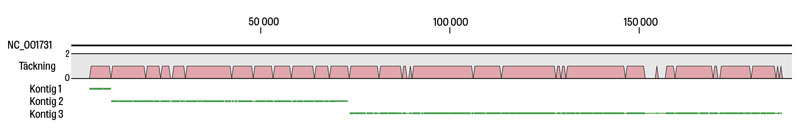
Efter att förekomst av Molluscum contagiosum-virus verifierats genomfördes en så kallad »de novo assembly« där sekvenserna sammanfogas blint med målet att skapa en komplett genomsekvens. Detta utfördes enligt ett tidigare publicerat protokoll för sammanfogning av sekvenser från komplexa prov [9]. Sammanfogningen resulterade i tre kontiger (ihopsatta genomsekvenser baserade på flera mindre överlappande DNA-sekvenser) med en sammanlagd längd av 181 kb, vilket motsvarar 95 procent av den förväntade genomstorleken på 190 kb (Figur 4).
Det sammanfogade genomet jämfördes med tidigare publicerade sekvenser för »major envelope protein« som används för typning inom MCV-släktet. Här identifierades ett flertal enbaspolymorfier (SNP) som inte överensstämde med några tidigare publicerade gendata från MCV, vilket föranleder oss att klassificera detta virus som en ny subtyp av MCV (Figur 5).
Uppföljning av patienten
I det aktuella fallet återkom patienten efter fyra veckor för en planerad uppföljning (Figur 6). Hudkliniken hade några veckor innan fått besked om att Molluscum contagiosum-virus hade återfunnits i provet, och därmed kunde behandlande läkare välja att enbart exspektera. Vid återbesöket berättade mamman att förändringen redan efter en veckas tid efter provtagningen hade minskat i storlek och nästan läkt ut. På ringfingret återfanns enbart en diskret makulär postinflammatorisk rodnad, och upphöjningen var helt borta. I stället hade patienten fått nya mindre hudfärgade förändringar på kroppen. På magen, i pannan och runt munnen hade flickan fått ett flertal 1–2 mm stora hudfärgade mollusker med klassisk indragning centralt. Huden var för övrigt torr och ställvis diskret fjällande som vid lindrigt eksem. Förmodligen hade biopsitagningen vid flickans första besök på kliniken åstadkommit en inflammation som bidrog till utläkningen. Om de nytillkomna molluskerna var relaterade till lesionen på ringfingret är omöjligt att säga utan att ha provtagit och typat virus. Dock gjordes ingen fortsatt utredning/provtagning i och med att flickan för övrigt var frisk med enbart benägenhet för atopiskt eksem. Efter cirka 4 månader hade alla mollusker läkt ut.
Behandling av mollusker är i de flesta fall enbart exspektans. Hos personer med atopiskt eksem kan vanlig lokal eksembehandling ofta skynda på utläkningen. Vid större mollusker kan det bli aktuellt med kyrettage efter till exempel lokalbedövningskräm. Dock ska risken för ärrbildning alltid has i åtanke vid mekanisk borttagning.
Konklusion
NGS-teknik är ett effektivt verktyg för identifiering och klassificering av nya eller ovanliga patogener, och utgör ett viktigt komplement till traditionella analysmetoder. Fördelen med tekniken är att man kan sekvensera och detektera nukleinsyra utan att först använda någon specifik anrikningsmetod. I det aktuella fallet kunde diagnosen snabbt fastställas med traditionell rutindiagnostik (elektronmikroskopi), men för att verifiera specificiteten hos påvisat virus utfördes massiv parallellsekvensering. Analysen visade även att påvisat virus kan klassas som en ny subtyp av molluscipoxvirus.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.