Aktinomykos i toraxregionen är en sällsynt men allvarlig sjukdom.
Diagnostiken är svår eftersom bakterien kräver specialmedium och lång tid för att växa och specialfärgningar krävs i biopsier.
Den vanligaste differentialdiagnosen är en torakal malignitet.
Långtidsbehandling med antibiotika är nödvändig.
Aktinomykos är en sällsynt infektionssjukdom som orsakas av långsamt och filamentöst växande, grampositiva, fakultativt anaeroba bakterier tillhörande familjen Actinomycetae. Namnet aktinomykos, på svenska strålsvamp, är missvisande. I mikrobiologins barndom antogs organismen vara en svamp och inte en bakterie. Det grekiska ordet aktinos, stråle, syftar på bakteriekoloniernas mycelliknande växtsätt. Dessa bakterier finns normalt i munnen, gastrointestinalkanalen och, hos kvinnor, urogenitalregionen [1].
En skada på slemhinnan kan leda till att bakterien invaderar lokala strukturer och ger en klinisk infektion. Vanligast är en infektion i käken/ansiktet, där dåligt tandstatus och ansiktstrauma anses vara riskfaktorer [2]. Infektion i buken/lilla bäckenet har setts särskilt hos kvinnor med inlagd spiral. Andra drabbade organ kan vara ben och leder, mag–tarmkanalen, centrala nervsystemet, hud och mjukdelar samt lungor [1]. Den torakala formen svarar för cirka 15 till 20 procent av alla fall [3, 4]. Aspiration av sekret från orofaryngial- eller gastrointestinalregionerna tros ligga bakom den torakala infektionen. Bakomliggande lungsjukdom och även överkonsumtion av alkohol predisponerar [5]. Män är överrepresenterade, och sjukdomen har en ålderstopp i 50- till 60-årsåldern. Symtomen vid sjukdomsdebut är ospecifika med hosta, ökad sputumproduktion, ofta hemoptyser och feber. Sänkereaktionen är ofta förhöjd [2, 6-10].
Torakal aktinomykos kan involvera lungor, pleura, bröstkorgsvägg, ryggkotor och även perikardiet [11]. Den radiologiska bilden kan följaktligen variera stort med allt från smärre ospecifika infiltrat, kaviterande tuberkulosliknande förändringar till en bild som vid metastaserad cancersjukdom med överväxt till mediastinum och skelett [1]. PET-DT med det radioaktiva ämnet FDG (fludeoxiglukos) kan precis som vid malignitet eller annan infektion visa ett ökat upptag i lesionerna [12].
Under den preantibiotiska eran var dödligheten i torakal aktinomykos 75–100 procent, men sedan 1940-talet har behandlingsresultaten förbättrats markant givet att antibiotika ges i tillräckliga doser under tillräcklig tid [8, 10, 13].
Diagnosen ställs antingen med PAD från infekterad vävnad eller med hjälp av bakterieodling. Den typiska PAD-bilden vid aktinomykos visar en granulomatös inflammation med nekroser, filamentöst växande grampositiva bakterier och gulaktiga granulae, som benämns svavelgranulae och utgörs av konglomerat av bakterier [1]. Bakterien är långsamväxande, och en förlängd anaerob odling i specialmedium, som exempelvis chokladblodagar, krävs [1]. Man måste alltså redan när odlingen skickas ha frågeställningen aktinomykos klar för sig. Ett fynd av Actinomyces i en odling från slemhinna, som normalt kan vara koloniserad, har liten signifikans i avsaknad av påvisade svavelgranulae eller typisk klinisk bild av en Actinomycesinfektion. En gramfärgning har högre sensibilitet än en odling, speciellt om patienten har fått antibiotika [1]. Man bör alltså kombinera histologisk och mikrobiologisk analys.
Incidensen av aktinomykos är inte känd och några moderna uppskattningar om förekomsten finns inte i västvärlden. Det finns uppskattningar från 1970-talet i Cleveland, USA, på 1 fall/300 000 invånare, och från Tyskland och Nederländerna på 1960-talet på 1 fall/1 000 000 invånare [5]. En nyligen publicerad sammanställning av 145 fall av torakal aktinomykos från Kina är baserad på fallrapporter från ett tidsspann mellan 1954 och 2016 [10]. Sjukdomen kan vara vanligare i Sydostasien än i andra delar av världen då de största retrospektiva analyserna av diagnostiserade fall av torakal aktinomykos kommer från Korea [7, 8, 14] och Kina [9], men det finns även ett publicerat icke referentgranskat material från Dresden i Tyskland från 2009 [6]. I dessa rapporter framgår aldrig storleken på sjukhusens upptagningsområden, varför incidensen inte låter sig uppskattas. Ibland handlar det om universitetssjukhus i storstäder som Peking och Seoul, men det rör sig ändå oftast bara om enstaka fall per sjukhus och år.
Patienter med torakal aktinomykos har en utmärkt prognos men kräver förlängd antibiotikabehandling. Höga doser av pcG (bensylpenicillin) intravenöst i 2–6 veckor följt av peroralt pcV (fenoximetylpenicillin) eller amoxicillin i 6–12 månader rekommenderas [1, 13]. I fallserier har 0–22 procent av patienterna varit refraktära mot medicinsk behandling och kompletterande kirurgisk behandling varit nödvändig för att uppnå bot [6-8, 14]. Lungresektion kan behövas som primär behandling vid hemoptysproblematik [7, 8].
Vi presenterar här tre patientfall som illustrerar kliniken och de diagnostiska svårigheterna.
Patientfall 1
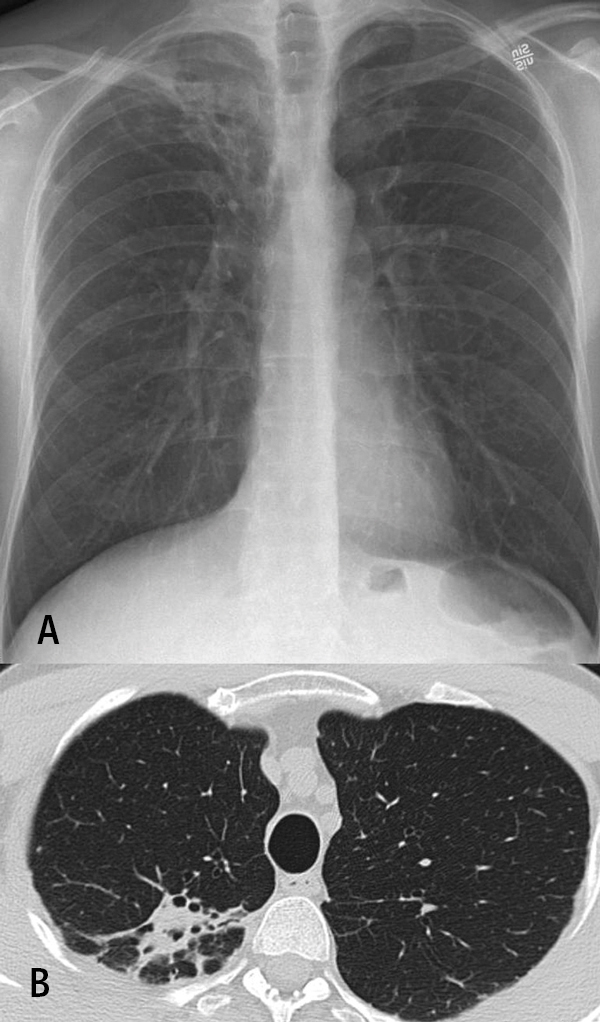
En 52-årig tidigare frisk man som aldrig rökt, med hosta och sjukdomskänsla i några månader, remitterades på grund av en lungröntgenbild med ett infiltrat i höger ovanlob (Figur 1). Bronkoskopi × 2 var negativ utan fynd av tumör eller tuberkulos. Direktpunktion visade PAD-bild som vid aktinomykos, och odling visade växt av Actinomyces israeli. Patienten behandlades med penicillin i 9 månader och blev frisk. Lungröntgenförändringarna försvann.
Patientfall 2
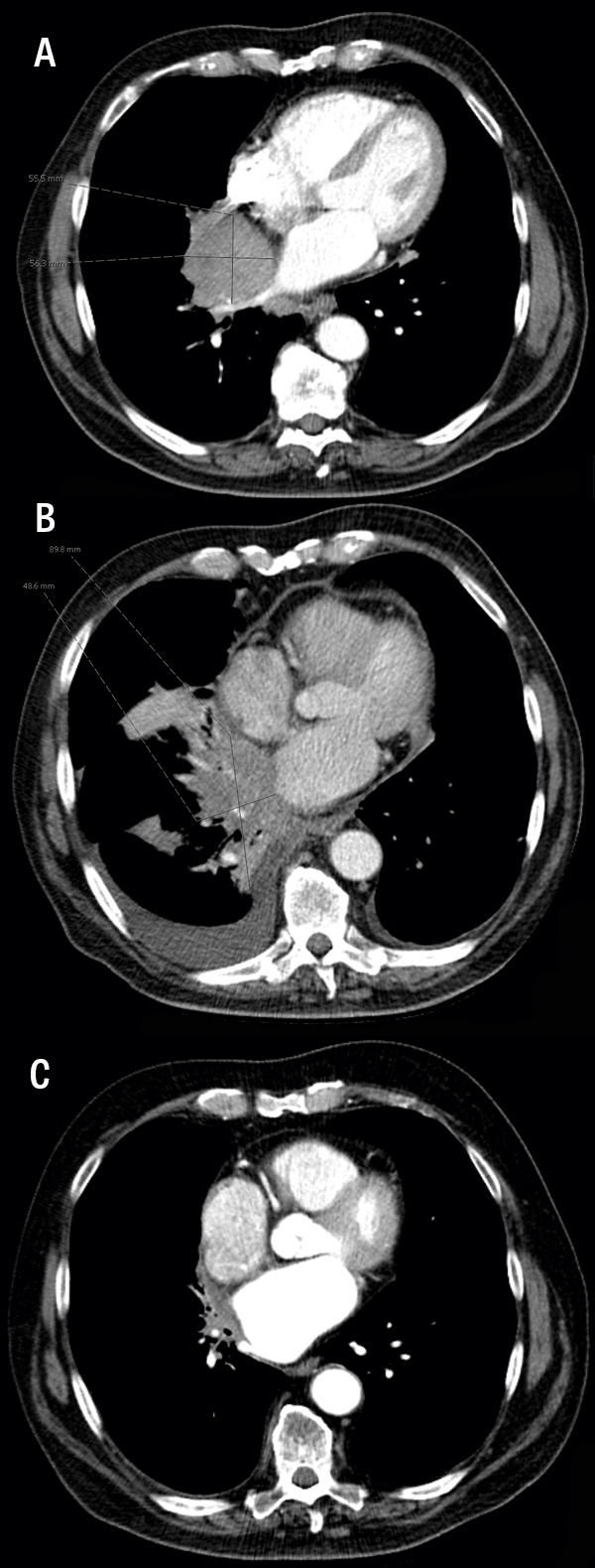
En ex-rökande man med hypertoni, förmaksflimmer och måttlig KOL sökte med hosta, subfebrilitet och allmän sjukdomskänsla. Lungröntgen visade malignitetssuspekt förändring (Figur 2A). Under sex månader genomgick patienten tre konventionella bronkoskopier och ytterligare en med endobronkiellt ultraljud (EBUS), tre DT-ledda mellannålspunktioner och en PET-DT-undersökning. Han drabbades småningom av ett suspekt empyem (Figur 2B) och fick behandling med piperacillin/tazobaktam följt av klindamycin i en månad. Den radiologiska bilden och kliniken var väl förenlig med lungmalignitet, och cytostatikabehandling övervägdes trots att ingen definitiv diagnos fanns. Patienten mådde nu mycket bättre och DT-bilden normaliserades sakta (Figur 2C). En eftergranskning av tagna lungbiopsier bekräftade den nu uppkomna misstanken om aktinomykos. Hela utredningstiden från att patienten först kom till lungmottagningen till att diagnos sattes var 14 månader.
Patientfall 3
En 56-årig kvinna, rökare med totalt cirka 25 paketår, KOL stadium 3 samt tidigare cerebrovaskulär lesion med lindriga sequelae insjuknade med hosta, andfåddhet och symtom förenliga med övre luftvägsinfektion med måttlig CRP-stegring. Patienten förbättrades efter exacerbationsbehandling med kortison och tetracyklin, men vid uppföljande lungröntgen sågs en tumörsuspekt förändring, och hon remitterades till lungmottagningen (Figur 3A). Datortomografin visade suspekt malignitet, och utredning gjordes med bronkoskopi och DT-ledd lungpunktion. PET-DT med FDG visade inget fokalt ökat upptag i lungförändringen. I punktionspreparat sågs aktinomykos (Figur 3B–C). Odlingar var negativa. Behandling inleddes med pcG 3 g × 3, och efter avslutad intravenös behandling påbörjades peroral behandling med amoxicillin 750 mg × 3 under 9 månader. Låggradigt förhöjt CRP normaliserades långsamt, men den radiologiska bilden var oförändrad.
Diskussion
Utmaningen är att aktivt överväga torakal aktinomykos som differentialdiagnos vid persisterande lunginfiltrat som inte låtit sig förklaras på annat sätt. Dessa tre patienter remitterades till lungmottagningen på grund av ospecifika lungsymtom och en patologisk lungröntgenbild. Utredningarna drog ut på tiden. Det är mycket vanligt vid aktinomykos att tiden mellan symtomdebut och definitiv diagnos överstiger 6 månader [3, 10]. Precis som i våra fall misstolkas patienternas kliniska och radiologiska bild initialt ofta som sannolik lungcancer, men även tuberkulos är en vanlig preliminär diagnos [7-9]. Ett uttryck för den diagnostiska dröjsamheten är att diagnosen ställs på operationsmaterial i 15–41 procent av fallen i de publicerade större patientkohorterna [7, 8, 10]. En ökad medvetenhet om diagnosen leder till snabbare diagnostik och färre onödiga undersökningar inklusive explorativa torakotomier/lungresektioner. Prognosen vid adekvat behandling är utmärkt, och våra tre patienter svarade också bra på behandling.
Vi föreslår att man, i de fall där bronkbiopsier och PAD från en DT-ledd lungpunktion eller en lungresektion visar benignt fynd, men där den kliniska och radiologiska bilden skulle kunna stämma med torakal aktinomykos, begär granskning och kompletterande färgningar av PAD-preparaten med denna frågeställning.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.