Posterior kortikal atrofi är en neurodegenerativ sjukdom som tidigt ger upphov till störningar i högre visuella funktioner och apraxi.
Vid posterior kortikal atrofi ses cerebral atrofi framför allt parietalt och occipitalt.
Den vanligaste neuropatologiska bakgrunden är Alzheimers sjukdom, men även Lewykroppsdemens, kortikobasal degeneration och prionsjukdomar har beskrivits.
Till skillnad från vid klassisk alzheimer är oftast minnesfunktioner och sjukdomsinsikt bevarade långt i förloppet.
Ingen kurativ behandling finns, och endast enstaka behandlingsstudier med kolinesterashämmare har gjorts.
Posterior kortikal atrofi är en neurodegenerativ sjukdom som första gången beskrevs av läkaren Frank Benson, varför tillståndet också kommit att kallas Bensons sjukdom. Han presenterade år 1988 fem patienter med långsamt progredierande demenssjukdom som främst karakteriserades av störningar i visuospatiala och visuoperceptuella funktioner, medan minne, språkliga funktioner och omdöme var relativt välbevarade under lång tid. Neuroradiologiskt fanns märkbar atrofi i hjärnans parietooccipitala delar [1].
Bensons fallbeskrivning kom att följas av ytterligare exempel, där man utifrån neuropatologiska fynd med inlagring av proteinerna beta-amyloid och tau spekulerade kring om det kunde röra sig om en variant av Alzheimers sjukdom [2, 3]. Det har därefter framkommit att majoriteten har alzheimerpatologi, medan övriga vid obduktion har haft en neuropatologisk bild som vid Lewykroppsdemens, kortikobasal degeneration och prionsjukdomar [4, 5]. Insjuknandeålder har beskrivits som något lägre än vid klassisk amnestisk alzheimer, ofta mellan 50 och 60 år [6, 7].
Vi skildrar i denna fallbeskrivning en patient med typisk insjuknandeålder och symtomatologi där den neuropatologiska bakgrunden sannolikt är Alzheimers sjukdom.
Fallbeskrivning
En man mellan 50 och 60 år utan känd ärftlighet för demenssjukdom remitterades via primärvårdsläkare till minnesmottagningen. Patienten själv beskrev successivt tilltagande svårigheter att utföra praktiska vardagsuppgifter såsom att knyta skosnören och ta på sig kläder sedan drygt ett år tillbaka. Han hade också fått svårt att skriva sitt namn och vid bilkörning upplevt svårigheter med avståndsbedömning. Under samma tid hade han noterat förändringar av synen där han hade svårt att urskilja två objekt samtidigt och beskrev det som att »allt flyter ihop«. Inga synhallucinationer förelåg. Medföljande hustru hade sedan en tid tillbaka fått ta över ekonomihanteringen, då det blivit svårt att hantera siffror, trots att han alltid tyckt om att räkna. Han hade inga besvär med närminne eller ordglömska och upplevdes inte personlighetsförändrad.
Mannen var sedan tidigare frisk utan läkemedel. Han hade undersökts av ögonläkare utan att man funnit några fel på ögonen. Han hade tidigare arbetat inom verkstad men var vid tidpunkten sjukskriven. Vid mottagningsbesöket gav han god kontakt och kunde insiktsfullt redogöra för sina besvär. Sedvanlig neurologisk undersökning var väsentligen invändningsfri bortsett från tydlig apraxi i form av svårigheter att exempelvis peka på näsan vid uppmaning. Han kunde inte benämna handens fingrar.
Kognitiv utredning med MMSE-SR (Mini-mental state examination – svensk revision) samt MoCA-test (Montreal cognitive assessment) gav bägge resultatet 23 av 30 poäng. Han hade stora svårigheter med figurkopiering (Figur 1). Att para ihop symboler med siffror i Symbol digit modalities test tog betydligt längre tid än normalreferens för ålder och kön, då han hade svårt att urskilja symbolerna.
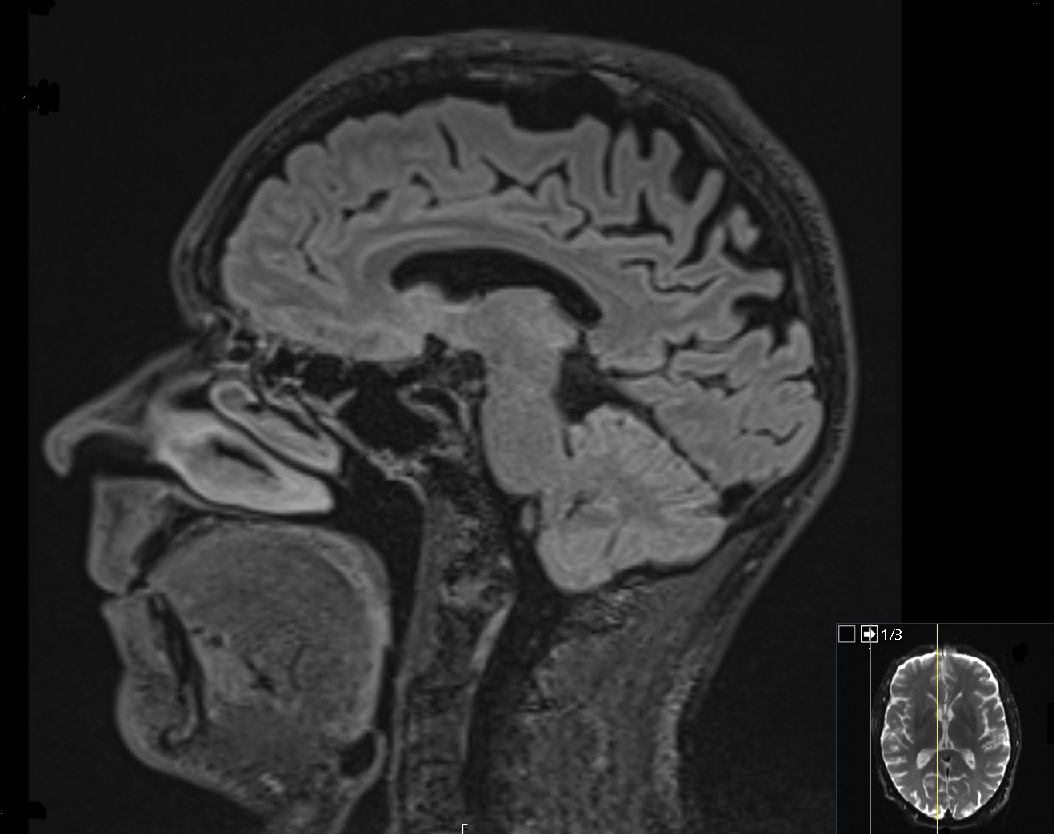
Magnetkameraundersökning av hjärnan visade en uttalad parietal kortikal atrofi grad 2 (av maximalt 3 på Koedam-skalan) men inga vitsubstansförändringar (Figur 2). Lumbalpunktion påvisade tydligt sänkt beta-amyloid och stegrat tau samt fosfo-tau i cerebrospinalvätska.
Patienten fick mot bakgrund av klinisk bild, kognitiv testning och neuroradiologi diagnosen posterior kortikal atrofi. Han samtyckte till att avstå fortsatt bilkörning med hänsyn till sina svårigheter. Eftersom den neurokemiska och radiologiska bilden var förenlig med alzheimer övervägdes också möjligheten att det rörde sig om en debutvariant av denna sjukdom, och man påbörjade behandling med kolinesterashämmare. Vid klinisk uppföljning efter sex månader respektive ett och ett halvt år var tillståndet stabilt. Patienten upplevde försämring i visuospatiala funktioner men uttryckte samtidigt att han och hustrun lärt sig hantera svårigheterna.
Diskussion
Epidemiologi och klinik
Prevalensen av posterior kortikal atrofi är i dagsläget inte helt klarlagd, men tillståndet har uppskattats stå för åtminstone 13 procent av diagnosen Alzheimers sjukdom med tidig debut [8]. Det har visat sig att det ofta tar lång tid innan diagnosen ställs, eftersom tillståndet är förhållandevis okänt och diagnostiken ofta baseras på kliniska erfarenheter hos enskilda läkare [9]. Förslag till diagnostiska kriterier har emellertid presenterats [5, 6], och år 2017 publicerades uppdaterade konsensuskriterier gällande diagnos och klassificering [10]. Dessa redovisas i Fakta 1.
Posterior kortikal atrofi innebär en successivt debuterande, gradvis tilltagande försämring av visuospatiala och visuoperceptuella funktioner. Orsaken är dysfunktion i hjärnans visuella ventrala och dorsala bana vilket leder till nedsatt förmåga att med synen uppfatta, tolka och känna igen vanliga och tidigare välbekanta föremål och platser (visuell agnosi) och hur de används (apraxi) [10-12]. Ett vanligt förekommande tidigt symtom är svårigheter att läsa (alexi) och en känsla av suddig syn, vilket kan bero på flera olika faktorer. Simultanagnosi gör att patienten har svårt att uppfatta mer än ett stimulus åt gången och därmed helheten i bilder och sammanhang [13]. Svårigheter att viljemässigt styra blicken åt ett visst håll (okulomotorisk apraxi) och att med synens hjälp styra en viss rörelse (optisk ataxi) har också beskrivits [14]. Denna symtomtriad benämns Balints syndrom och kan ibland ses i sin helhet senare i förloppet [15, 16]. Även synfältsdefekter har beskrivits [17], liksom fenomenet Gerstmanns syndrom, innefattande svårigheter att skriva och räkna (dysgrafi och dyskalkyli), oförmåga att känna igen och namnge fingrarna (fingeragnosi) samt höger/vänster-förväxling [10].
Jämfört med vid klassisk alzheimer har patienter na rapporterats ha mindre uttalade minnessvårigheter och bättre språkfunktioner. Det har beskrivits en ökad förekomst av depressiva besvär, vilket skulle kunna vara sammankopplat med en större sjukdomsinsikt [6]. Det har också framkommit att de praktiska svårigheterna kan göra att dessa patienter, åtminstone initialt, kan uppleva större begränsningar i det dagliga livet än vid klassisk alzheimer [18]. Longitudinella studier har också visat att många av patienterna så småningom progredierar till ett mer globalt demenstillstånd [19-21]. Överlevnadstiden från diagnos har i enskilda fallrapporter varierat mellan 2 och 12 år men har inte undersökts systematiskt [21].
Neuroradiologisk avbildning
Flera studier har beskrivit en dominerande kortikal atrofi i hjärnans parietala och occipitala delar. Jämfört med vid amnestisk alzheimer har atrofin i mediala temporalloben och hippocampus rapporterats vara mindre uttalad [22-24]. Man betonar dock i aktuella konsensuskriterier att vissa patienter enbart uppvisar minimal atrofi [10], och longitudinella studier har också kunnat visa en utveckling till en mer generell kortikal atrofi senare i förloppet [25, 26]. Hypoperfusion i hjärnans parietooccipitala delar vid undersökning med SPECT har också beskrivits [6, 27] liksom hypometabolism vid 18F-FDG (fluor-18-märkt fluorodeoxiglukos)-PET [28, 29].
Likvorfynd
Analys av proteinerna beta-amyloid, tau och fosforylerat tau i cerebrospinalvätska har sedan ett antal år tillbaka använts vid diagnostik av Alzheimers sjukdom. En kombination av sänkt beta-amyloid och förhöjt tau samt fosforylerat tau kan urskilja patienter med Alzheimers sjukdom från kognitivt friska kontroller med cirka 90 procents sensitivitet och specificitet [30]. Studier har visat att upp till 90 procent av patienter med posterior kortikal atrofi uppvisar ett likartat mönster av dessa proteiner i likvor, vilket legat till grund för att sjukdomen ibland beskrivits som »den visuella varianten av alzheimer« [31-34].
Neuropatologi
Av studier som undersökt neuropatologisk bakgrund post mortem hos patienter med diagnosen posterior kortikal atrofi har en majoritet rapporterat fynd förenliga med Alzheimers sjukdom [4, 5, 35]. Det har dock rapporterats att patienterna har haft en annan fördelning i ansamlingar av neurofibrillära nystan och senila plack i hjärnan, med dominans occipitalt och parietalt, i stället för i prefrontala kortex och hippocampus som vid typisk amnestisk alzheimer [5, 36]. Utöver Alzheimers sjukdom har även kortikobasal degeneration, subkortikal glios, Lewykroppsdemens och prionsjukdomar beskrivits som bakomliggande patologi [4, 37].
Differentialdiagnostik
Vid isolerad kortikal synpåverkan med akut debut bör occipitotemporal eller occipitoparietal stroke misstänkas i första hand. Hjärntumör med parietal eller occipital lokalisation skulle också kunna ge upphov till liknande symtomatologi som vid posterior kortikal atrofi. Ett annat differentialdiagnostiskt alternativ är den visuella varianten av Creutzfeldt–Jakobs sjukdom, där dock sjukdomsprogressen brukar vara snabbare [38].
Behandling
Liksom vid övriga demenstillstånd finns hittills ingen behandling som bromsar sjukdomsprogressen vid posterior kortikal atrofi. Det finns i dagsläget också enbart få studier som undersökt farmakologisk behandling vid tillståndet. Sedan början på 1990-talet har kolinesterashämmare använts som symtomlindrande läkemedel vid Alzheimers sjukdom [39]. I den enda dubbelblindade placebokontrollerade studien som genomförts med patienter med posterior kortikal atrofi undersökte Ridha et al effekten av donepezil hos 18 individer. I det lilla patientmaterialet sågs efter 12 veckors behandling ingen signifikant effekt på resultatet vid kognitiv testning med MMSE, vilket var det primära utfallsmåttet [40].
Farmakologisk behandling för övriga tillstånd som ofta är associerade med demenssjukdom, såsom depression och sömnstörningar, rekommenderas enligt generella riktlinjer även för patienter med posterior kortikal atrofi. De kan ha stor nytta av kontakt med arbetsterapeut för förskrivning av hjälpmedel för synskadade, exempelvis dator med röstigenkänning och talande klockor [41]. Information och förståelse kring kortikal synnedsättning och anpassning av hemmiljön liksom psykosociala insatser till anhöriga är också av betydelse [42].
Konklusion
Posterior kortikal atrofi är en ovanlig neurodegenerativ sjukdom som drabbar högre visuella funktioner. Symtomen kommer smygande, ofta i 50- till 60-årsåldern. Diagnosen kan övervägas hos patienter som söker för besvär med synen (ofta ospecifika men handikappande) där man inte funnit några hållpunkter för ögonsjukdom. Diagnosen kan också finnas i åtanke hos patienter som beskriver att praktiska vardagsaktiviteter som tidigare var automatiserade inte längre fungerar som tidigare. Förekomst av hjärnatrofi parietalt och occipitalt kan ytterligare stärka misstanken.
Även om enbart ett litet forskningsunderlag finns kring specifik behandling för patientgruppen kan korrekt diagnos bidra till förbättrat omhändertagande och förståelse för symtomen.
Potentiella bindningar eller jävsförhållanden: Inga uppgivna.
Fakta 1. Konsensuskriterier för posterior kortikal atrofi, fri översättning och tolkning av Crutch et al [10]. Kognitiva parametrar är av originalförfattare ordnade efter minskande frekvens.
Kliniska faktorer
- Smygande debut
- Gradvis försämring
- Tidigt dominerande störningar i visuella funktioner ± andra posteriora kognitiva funktioner
Kognitiva parametrar
Förekomst av minst tre parametrar med/utan påverkan på ADL:
- Nedsatt rumsuppfattning
- Simultanagnosi
- Nedsatt objektsuppfattning
- Konstruktiv dyspraxi
- Agnosi för omgivningen
- Okulomotorisk apraxi
- Påklädningsapraxi
- Optisk ataxi
- Alexi
- Höger/vänster-förväxling
- Akalkuli
- Apraxi i arm och/eller ben
- Apperceptiv prosopagnosi
- Agrafi
- Homonym hemianopsi
- Fingeragnosi
Samtliga förutsättningar måste uppfyllas:
- Relativt sett välbevarad anterograd minnesfunktion
- Relativt sett välbevarat tal och icke-visuella språkliga funktioner
- Relativt sett välbevarade exekutiva funktioner
- Relativt sett välbevarad personlighet och beteende
Bilddiagnostik
Dominerande occipito-parietal eller occipito-temporal atrofi/hypometabolism/hypoperfusion på MRT/18F-FDG-PET/SPECT
Exklusionskriterier (annan bakomliggande förklaring)
- Hjärntumör eller annan hjärnskada
- Betydande cerebrovaskulär sjukdom inklusive fokal stroke
- Afferent visuell orsak (n opticus, chiasma, tractus)
- Andra identifierbara orsaker till kognitiv försämring (t ex njursvikt)